神经外科患者围手术期护理-PPT模板-分享:临床关键要点与护理措施精解
- 2026-04-22 17:27:25

👆👆👆👆👆

一、术前护理:充分准备奠定手术基础
术前护理的核心任务是全面评估患者状态、优化手术条件、预防术中风险、做好患者及家属的心理准备和健康教育。
全面评估是制定护理计划的基础。 神经外科患者常伴有意识障碍、颅内压增高、神经功能缺损等症状,需详细评估患者的意识状态、瞳孔反应、肢体活动能力、言语功能、吞咽功能等。采用格拉斯哥昏迷评分(GCS)量化意识水平,观察瞳孔大小、形态、对光反射,评估肢体肌力和感觉功能。同时评估患者的基础疾病、用药史、过敏史,重点关注高血压、糖尿病、心脏病等合并症的控制情况,以及抗凝药物、抗血小板药物的使用情况。
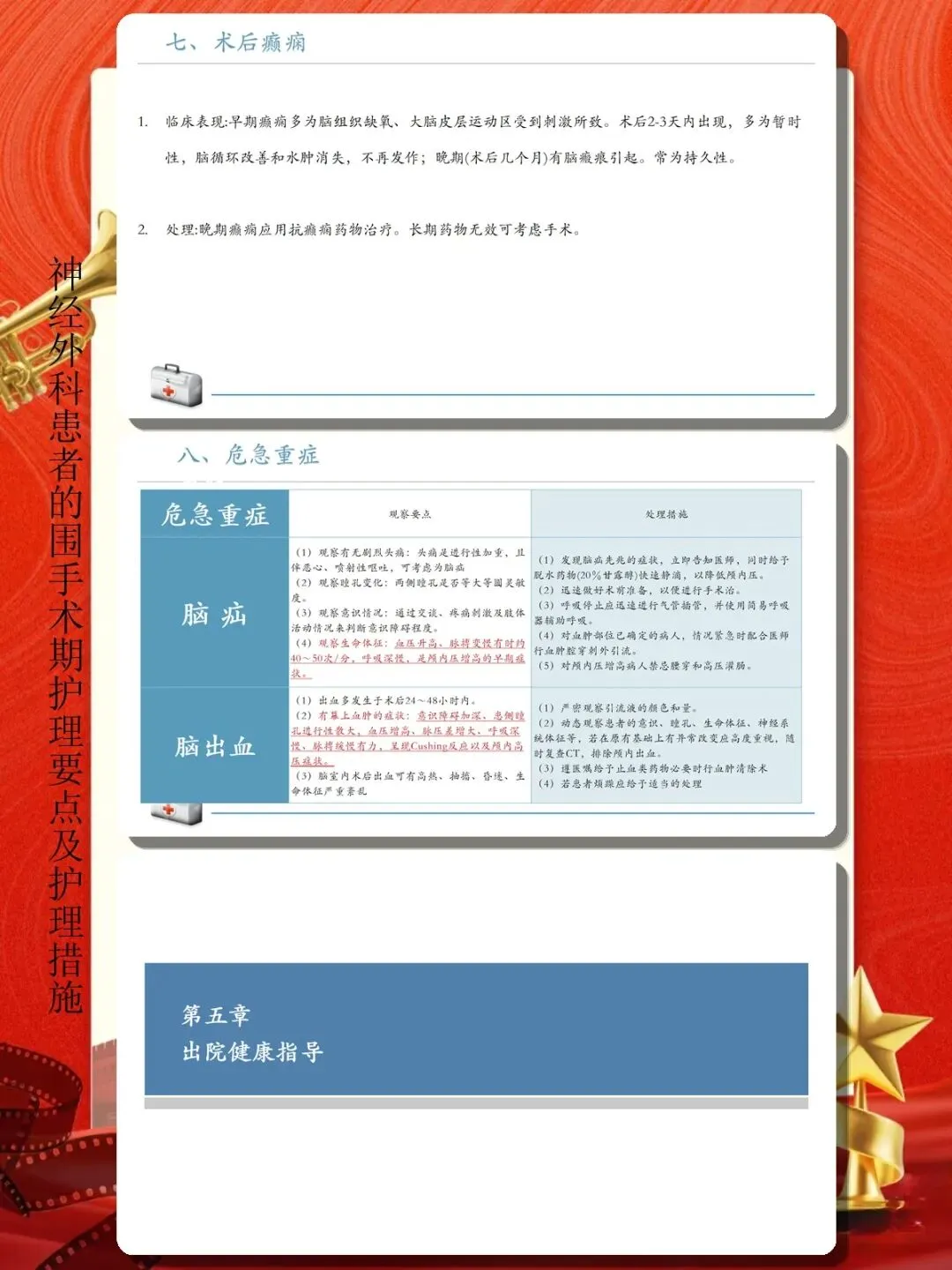
颅内压增高的观察与处理。 颅内肿瘤、脑出血、脑积水等患者术前常存在颅内压增高,表现为头痛、呕吐、视乳头水肿,严重时出现意识障碍加重、血压升高、心率减慢、呼吸不规则(库欣反应)。密切监测生命体征变化,观察头痛的性质、程度、持续时间,呕吐的频率和性状。抬高床头15-30度,促进静脉回流。遵医嘱使用脱水降颅压药物,观察用药效果和不良反应。避免诱发颅内压升高的因素,如剧烈咳嗽、用力排便、情绪激动等。
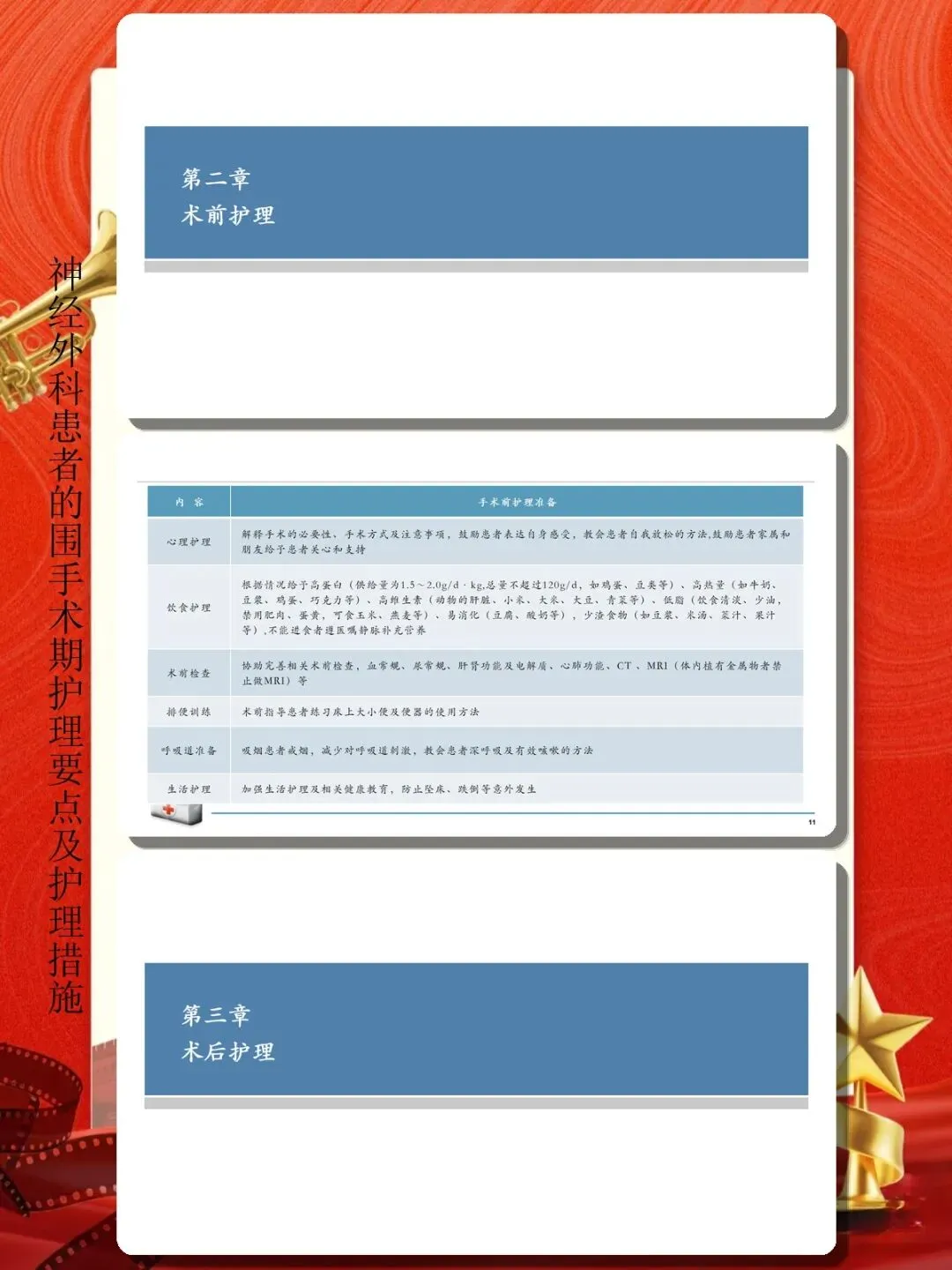
术前常规准备需细致落实。 完善术前检查,包括血常规、凝血功能、电解质、肝肾功能、心电图、胸片等。手术区域皮肤准备,剃除头发,清洁头皮,检查皮肤有无破损感染。建立静脉通路,必要时行中心静脉置管。留置导尿管,便于术中尿量监测。术前6-8小时禁食禁水,预防麻醉误吸。取下义齿、饰品、眼镜等物品。术前30分钟遵医嘱给予术前用药,如镇静剂、抗胆碱能药物。
心理护理与健康教育。 神经外科手术风险高,患者及家属普遍存在焦虑、恐惧心理。护理人员应主动沟通,耐心解答疑问,用通俗易懂的语言解释手术的必要性、预期效果和可能风险。介绍手术团队的专业能力、手术流程和术后恢复过程,增强患者信心。指导患者练习床上排便、有效咳嗽、深呼吸等术后必备技能。告知术后可能出现的症状和注意事项,如头痛、恶心、切口疼痛等属于正常反应,减轻患者顾虑。
特殊患者的术前管理。 垂体瘤患者需评估内分泌功能,必要时进行激素替代治疗。颅内动脉瘤患者需严格控制血压,避免情绪激动和用力动作,防止动脉瘤破裂。癫痫患者需规律服用抗癫痫药物,评估发作类型和频率。意识障碍患者需加强安全防护,防止坠床、压疮等并发症。

二、术中护理配合:精准协作保障手术安全
术中护理是手术成功的重要保障,护理人员需与手术团队紧密配合,确保手术顺利进行。
体位摆放需精准安全。 神经外科手术体位多样,包括仰卧位、侧卧位、俯卧位、坐位等,不同体位有相应的摆放要点和风险。仰卧位时头部用头架固定,保持颈部自然位置,避免过度屈曲或后仰。侧卧位需在腋下、髋部、膝部垫软枕,保护受压部位,避免臂丛神经受压。俯卧位是颅后窝手术常用体位,需特别注意保护眼睛、面部和胸部,防止受压;使用特殊头架固定头部,确保呼吸道通畅。坐位手术用于颅后窝和颈椎手术,需密切监测血流动力学变化,预防静脉空气栓塞。体位摆放前后检查各种管路,确保通畅无扭曲。
术中监测贯穿全程。 持续监测生命体征,包括心率、血压、血氧饱和度、呼吸频率。神经外科手术中血压管理尤为关键,血压过高可能增加出血风险,血压过低可能导致脑灌注不足。监测体温,采取保温措施,避免低体温影响凝血功能。观察尿量变化,评估出入量平衡。神经监测技术如体感诱发电位、脑干听觉诱发电位等,可在术中实时评估神经功能,护理人员需配合监测设备的使用和报警处理。
预防术中并发症。 低体温是术中常见问题,可使用加温毯、液体加温仪等措施维持体温。压疮预防需在受压部位使用减压垫,手术时间超过3小时者特别注意。眼保护使用眼膏和眼贴,防止角膜干燥和损伤。静脉血栓预防对长时间手术患者尤为重要,可使用间歇性气压装置。严密观察手术野出血情况,配合麻醉医生进行输血输液管理。
手术物品清点与记录。 严格执行手术物品清点制度,术前、关闭体腔前、关闭体腔后分别清点器械、纱布、缝针等物品,确保无遗留。详细记录手术护理记录单,包括手术名称、体位、皮肤情况、出血量、输液量、尿量、术中特殊事件等。