脑出血患者护理-PPT模板-分享:围手术期护理关键点与临床实践精要
- 2026-04-23 05:21:51

👆👆👆👆👆

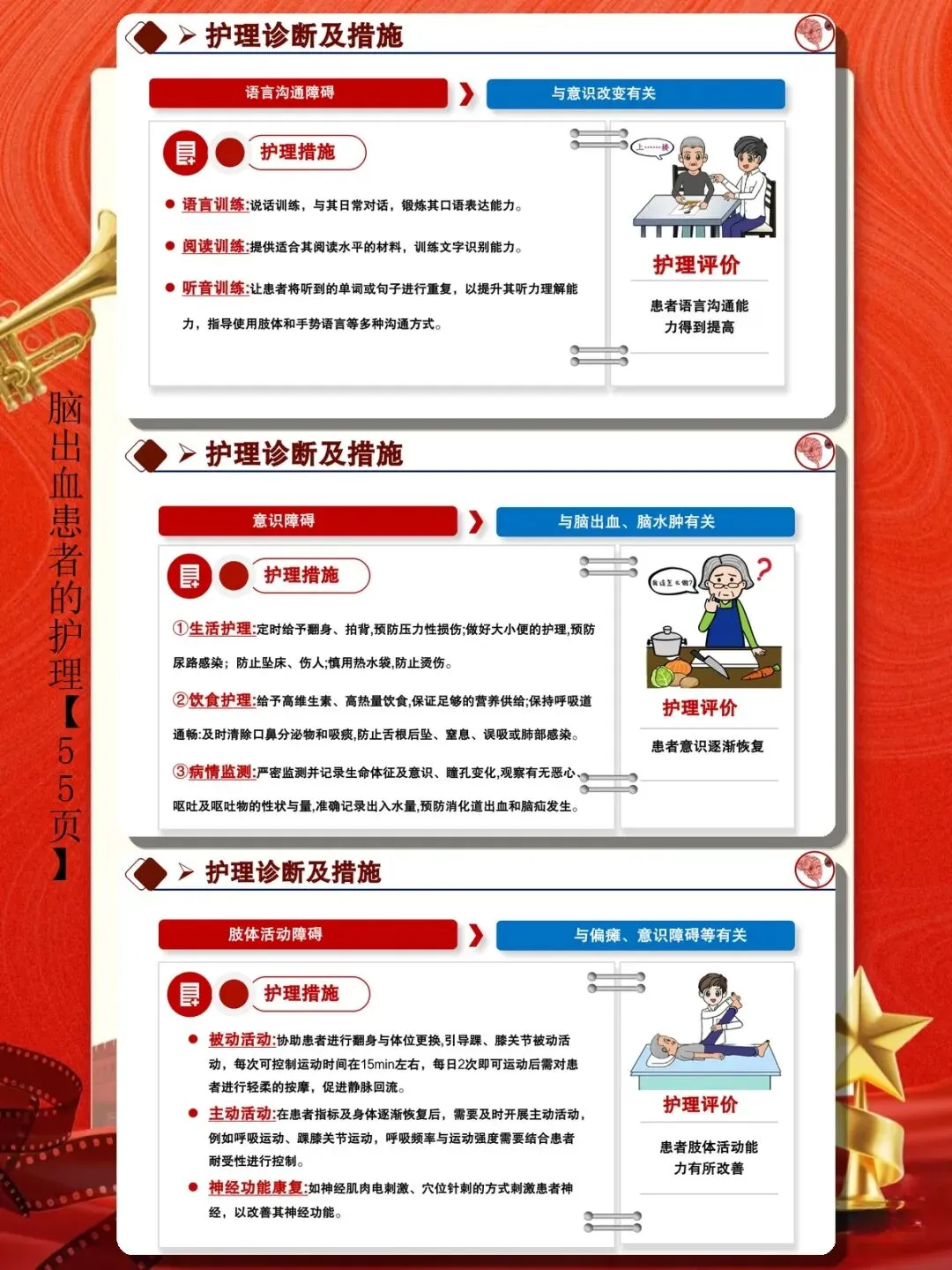
一、急性期护理:病情监测与生命支持
脑出血急性期通常指发病后72小时内,此阶段病情变化快,护理的核心任务是严密监测、稳定生命体征、预防二次损伤。
生命体征监测是急性期护理的首要任务。 持续心电监护,密切观察血压、心率、呼吸、血氧饱和度变化。血压管理尤为关键,收缩压过高会增加再出血风险,过低则可能导致脑灌注不足。根据指南建议,收缩压控制在140-180mmHg范围内,降压过程中避免血压骤降。每15-30分钟记录一次生命体征,病情稳定后可延长监测间隔。
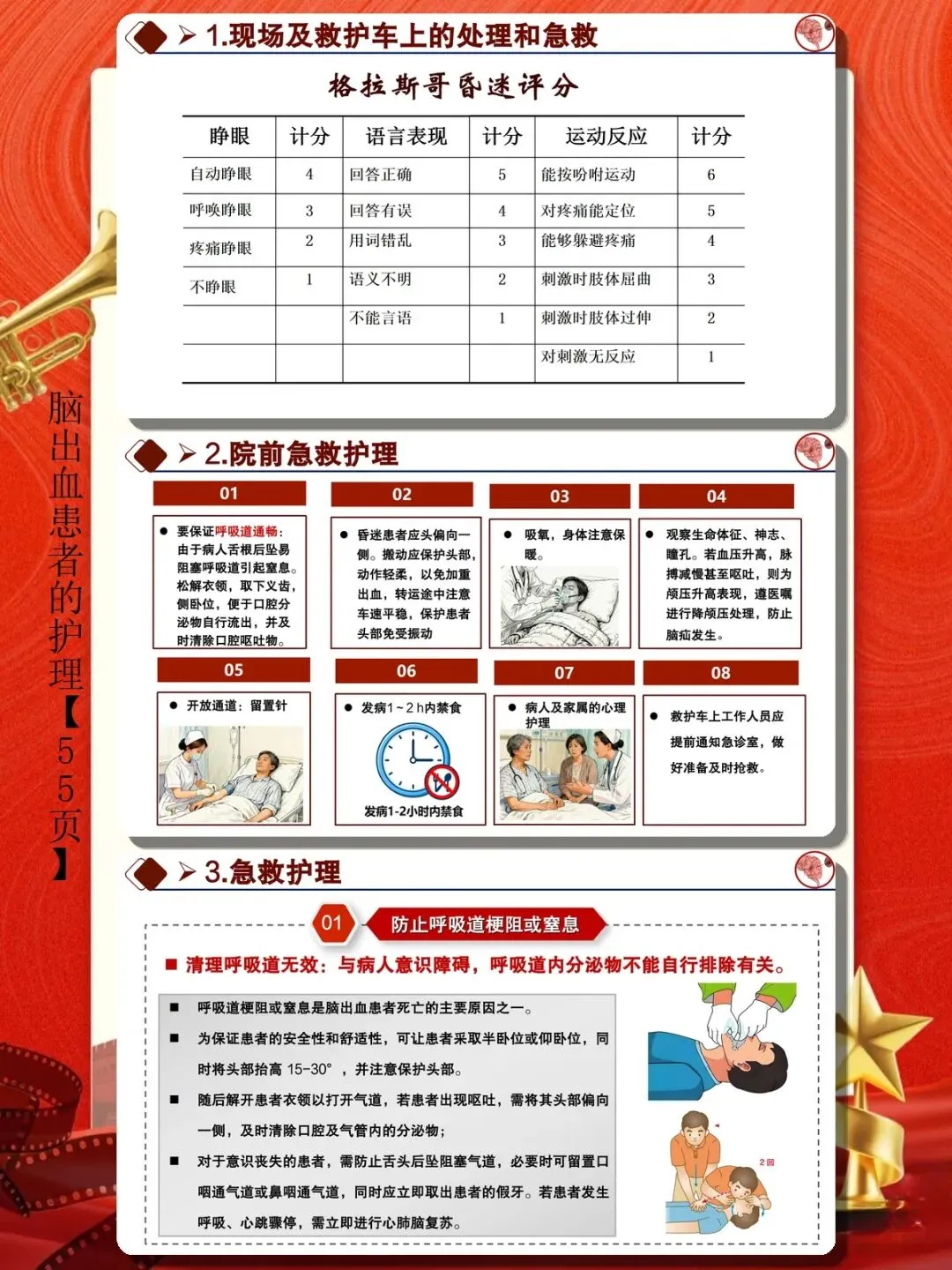
神经功能评估需动态进行。 采用格拉斯哥昏迷评分(GCS)评估意识状态,每小时评估一次并记录变化趋势。观察瞳孔大小、对光反射、眼球位置及运动情况,及时发现脑疝早期征象。监测肢体运动功能、言语能力变化,任何新发症状都应警惕病情进展或再出血可能。
体位管理以降低颅内压为核心。 抬高床头15-30度,促进静脉回流,降低颅内压。头部保持中立位,避免过度屈曲或旋转,防止颈静脉受压。对于躁动患者,需查明原因(如尿潴留、疼痛、缺氧)并对症处理,必要时遵医嘱使用镇静药物,避免因躁动导致颅内压升高。
呼吸道管理确保氧合稳定。 保持呼吸道通畅,及时清除口鼻分泌物。意识障碍患者易发生误吸,需评估吞咽功能,必要时留置胃管行肠内营养。氧饱和度维持在95%以上,低氧血症时给予氧疗。对于呼吸衰竭或气道保护能力差的患者,做好气管插管或气管切开的准备。
预防再出血是急性期护理的关键目标。 绝对卧床休息4-6周,减少头部活动和剧烈咳嗽。避免情绪激动、用力排便、屏气动作等增加颅内压的行为。保持大便通畅,必要时使用缓泻剂。控制血压平稳,避免波动过大。使用脱水降颅压药物时,观察用药效果及不良反应。

二、围手术期护理:术前准备与术后管理
部分脑出血患者需要外科手术治疗,如开颅血肿清除术、微创穿刺引流术、脑室穿刺引流术等。围手术期护理质量直接影响手术效果和患者预后。
术前准备需快速而全面。 完善术前检查,包括血常规、凝血功能、电解质、心电图等。建立静脉通路,做好输血准备。剃除手术区域头发,清洁头皮。留置导尿管,记录尿量。评估患者基础疾病和用药史,如服用抗凝药物需关注凝血功能,高血压患者需控制血压。与家属沟通手术风险和预期效果,签署知情同意书。
术后监测较术前更为密切。 术后24-48小时是再出血和脑水肿的高峰期,需持续监测生命体征、意识状态、瞳孔变化。观察切口敷料渗血渗液情况,保持引流管通畅,记录引流液的颜色、性质和量。若引流液由淡红色转为鲜红色且量增多,提示可能有活动性出血,应立即报告医生。
引流管护理是术后护理的重点。 脑室引流管应固定牢固,避免受压、扭曲、脱落。引流瓶高度通常高于侧脑室平面10-15cm,过高导致引流不畅,过低可能引起过度引流。严格无菌操作,更换敷料和引流装置时防止感染。观察引流液的颜色变化,正常情况下逐渐由血性转为淡黄色。记录每日引流量,若引流量突然减少或停止,需检查管路是否通畅。
术后并发症的预防和识别。 脑水肿高峰期通常在术后3-5天,表现为意识障碍加深、头痛加重、生命体征变化。颅内感染表现为发热、颈强直、意识改变,需监测体温变化,观察脑脊液性状。肺部感染是术后常见并发症,应加强呼吸道管理,定时翻身拍背,鼓励咳嗽排痰。应激性溃疡表现为呕血、黑便,需观察胃液颜色和粪便性状。

三、恢复期护理:功能康复与安全管理
脑出血恢复期通常指发病后2周至6个月,此阶段患者病情趋于稳定,护理重点转向功能训练、并发症预防和健康教育。
早期康复介入时机需要把握。 在患者生命体征稳定、神经功能缺损症状不再进展后24-48小时,即可开始床旁康复训练。早期康复包括良肢位摆放、被动关节活动、床上体位转移等,能有效预防关节挛缩、压疮、深静脉血栓等并发症。康复训练强度应循序渐进,避免过度疲劳。
运动功能训练遵循神经发育规律。 根据Brunnstrom分期评估患者运动功能水平,制定相应训练方案。从床上运动过渡到床边坐起、坐位平衡、站立训练,逐步提高训练难度。对于偏瘫患者,强调患侧肢体的主动参与,避免健侧过度代偿。护理人员在训练过程中提供保护和辅助,确保安全。
言语和认知功能康复需要耐心。 脑出血可能导致失语症、构音障碍、认知功能障碍等。对于失语症患者,采用多种沟通方式,如手势、图画、交流板等,鼓励患者表达。认知训练包括注意力、记忆力、执行功能等方面的练习。言语治疗师制定个体化方案,护理人员协助日常训练执行。
心理护理贯穿康复全程。 脑出血患者常出现卒中后抑郁、焦虑等情绪问题。护理人员应主动与患者沟通,了解其心理状态和需求。鼓励患者参与康复训练,建立康复信心。同时,关注家属的心理负担,提供情感支持和健康教育,构建家庭支持系统。