成人住院患者跌倒的预防与护理-PPT模板-分享:循证实践与精细化护理路径
- 2026-05-14 23:38:07



风险评估:预防的第一道防线
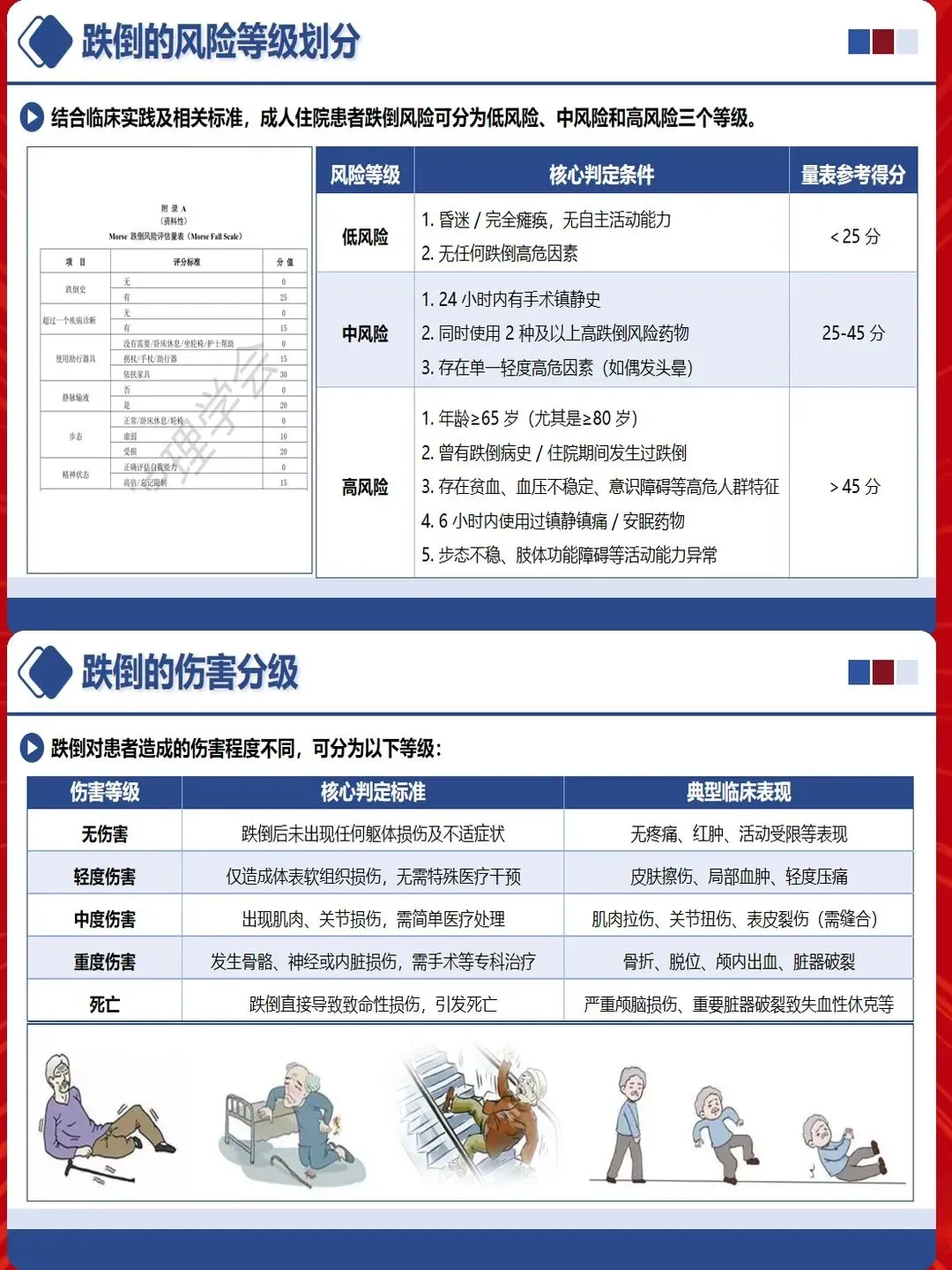
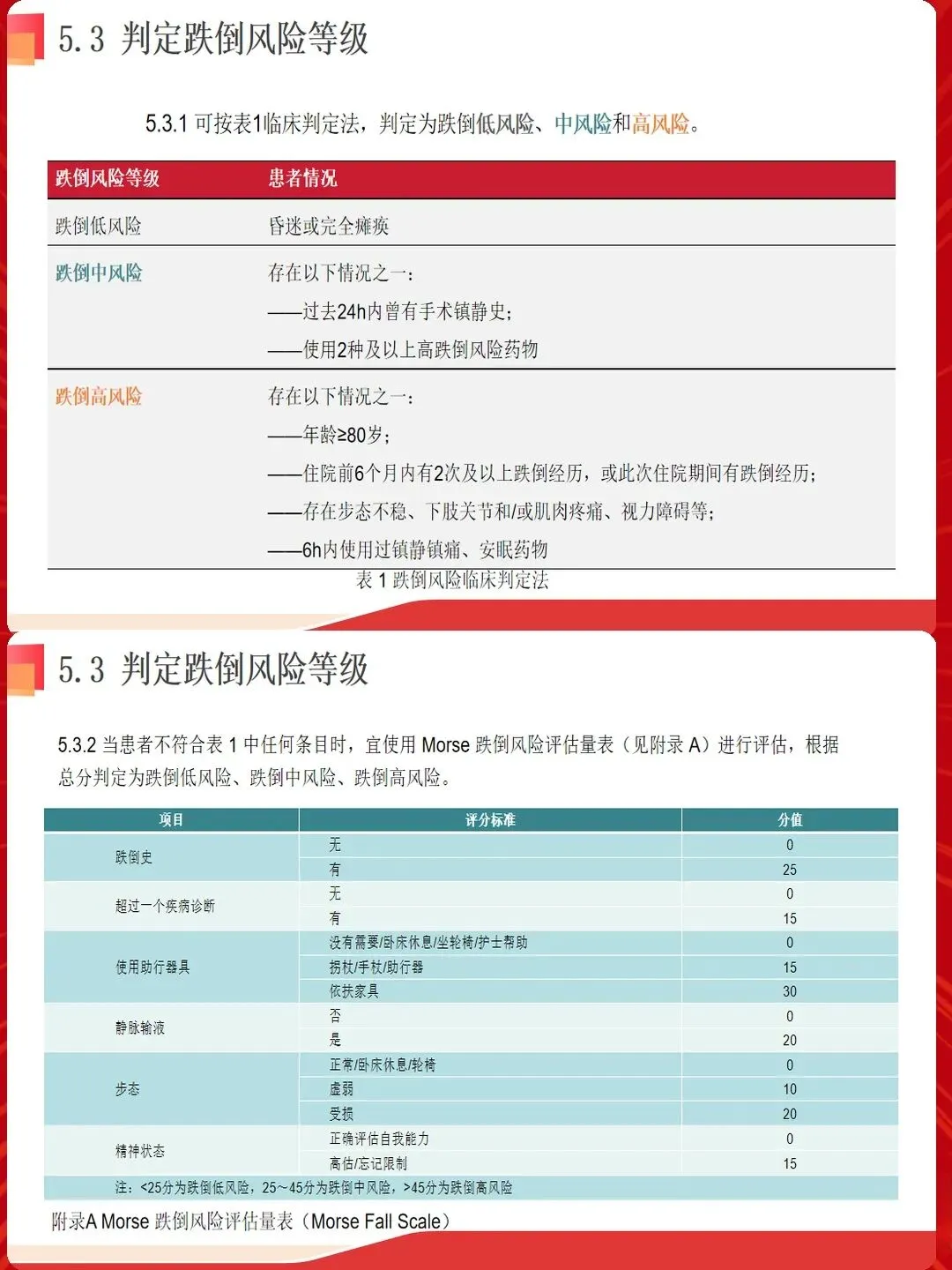
跌倒风险评估不应流于形式,而应建立动态、个性化的评估体系。采用Morse评分量表、Hendrich II风险评估工具等标准化方法,结合患者个体特征进行综合判断。重点关注年龄≥65岁、既往跌倒史、认知功能障碍、步态异常、使用高风险药物(镇静剂、降压药、利尿剂)、视觉障碍等高危因素。
评估时机至关重要。入院后4小时内完成首次评估,手术前后、病情变化、用药调整时及时重新评估。对于高危患者,每班评估跌倒风险,动态调整护理措施。评估不是终点,而是制定个性化护理计划的起点。
个性化护理干预:因人而异的精准施策
护理干预必须摒弃"一刀切"模式,实施分层管理。低风险患者:加强健康宣教,提高自我防护意识;中风险患者:增加巡视频率,协助如厕,指导安全体位转移;高风险患者:实施24小时监护,必要时使用约束,但必须严格掌握适应证,定期评估约束必要性。
环境干预是跌倒预防的基础,但要超越常规措施。床头设置跌倒风险标识,提醒医护人员和家属;床铃放在患者触手可及位置;患者衣着合身,鞋子防滑;地面干燥清洁,通道无障碍物。夜间管理尤为关键,既保证照明充足,又避免影响患者休息。


多学科协作:构建全方位防护网络
跌倒预防不是护理部门的独角戏,需要多学科协同作战。医生团队优化用药方案,减少致跌药物;药师审核药物相互作用,关注药物不良反应;康复科介入早期功能训练,提高患者平衡能力和肌肉力量;后勤部门定期检查维护设施设备。
建立多学科联席会议制度,每周讨论典型案例,分享经验教训。通过多学科协作,实现从风险评估、预防措施、应急处理到质量改进的全流程管理,构建全方位的跌倒防护网络。
质量改进:用数据驱动护理质量提升
建立完善的跌倒事件报告系统,不仅统计发生率,更要深入分析根本原因。采用鱼骨图分析法,从人、机、料、法、环五个维度剖析每一起跌倒事件。将跌倒预防纳入护理质量考核体系,形成持续改进的良性循环。
定期开展跌倒预防知识培训和情景模拟演练,提高护士的识别能力和应急处理技能。重点培训风险识别、环境管理、用药护理、应急处理等关键技能,通过案例分析和实战演练,提升护士的综合能力。


跌倒后处理:从应急响应到循证改进
跌倒发生后,立即启动应急响应机制。首先评估患者意识状态和生命体征,检查有无外伤,特别是头部、颈部、髋部等易受伤部位。必要时及时通知医生,协助完成影像学检查。对于意识改变、剧烈头痛、肢体活动障碍等危急情况,立即启动急救流程。
跌倒后的沟通与记录同样重要。及时与患者和家属沟通,解释跌倒原因和处理措施,缓解紧张情绪。详细记录跌倒经过、伤情评估、处理措施、后续观察等内容,为后续分析和改进提供依据。对于跌倒原因不明确或存在争议的情况,客观记录,避免主观臆断。
护理人文关怀:超越安全的全面照护
跌倒预防不仅要关注安全,更要体现人文关怀。尊重患者自主权,避免过度限制导致生活质量下降。与患者共同制定跌倒预防计划,增强其参与感和依从性。对于认知功能受损的患者,耐心解释安全措施,争取配合。对于因预防措施受限而情绪不佳的患者,加强心理疏导。
家属教育是跌倒预防的重要环节。向家属解释跌倒风险和预防措施,教会正确的协助方法,避免因协助不当造成二次伤害。鼓励家属参与患者安全管理,构建医患协同的防护体系。