带状疱疹的护理-PPT模板-分享:循证护理与疼痛管理的临床实践指南
- 2026-05-14 22:45:27


病理生理机制与护理认知重构
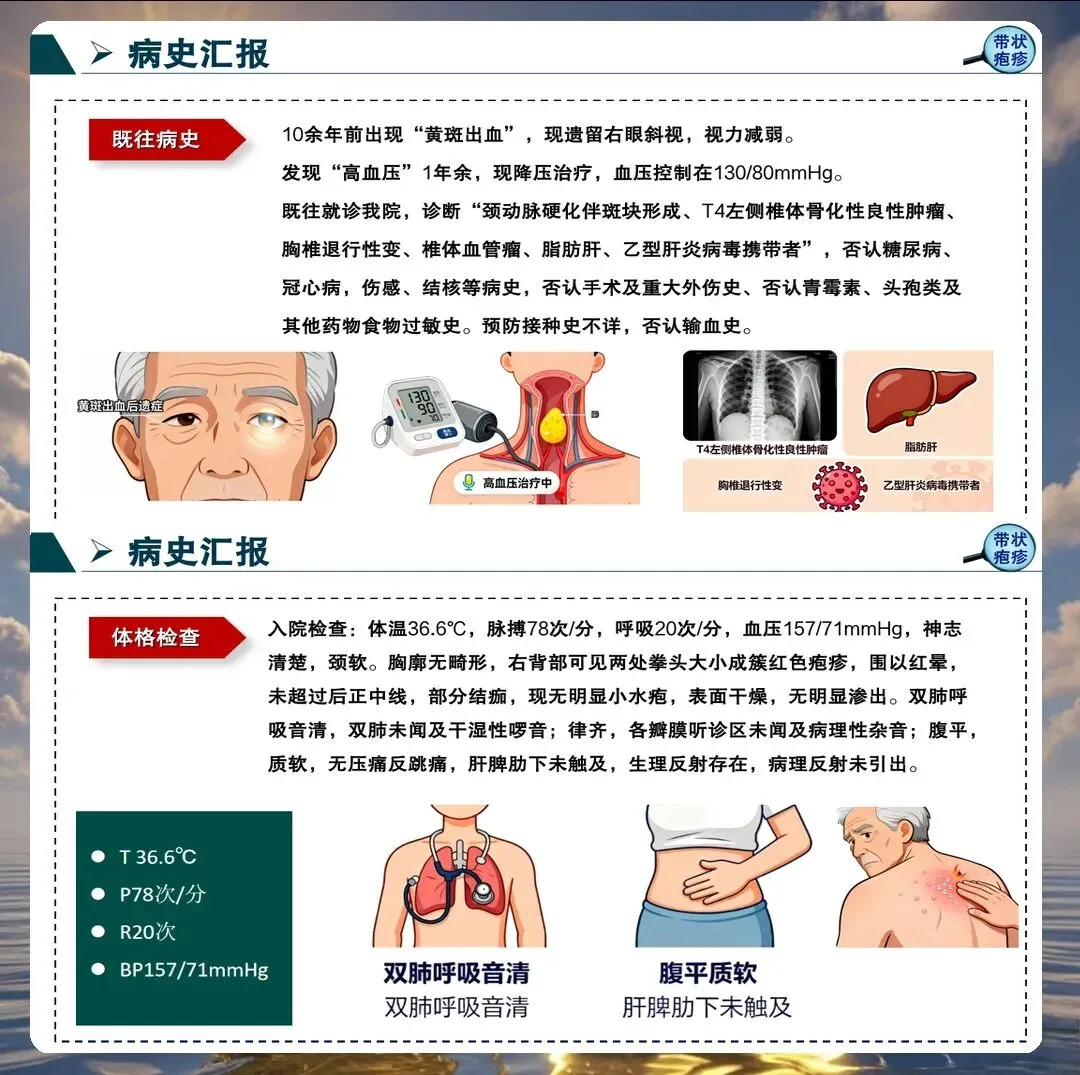
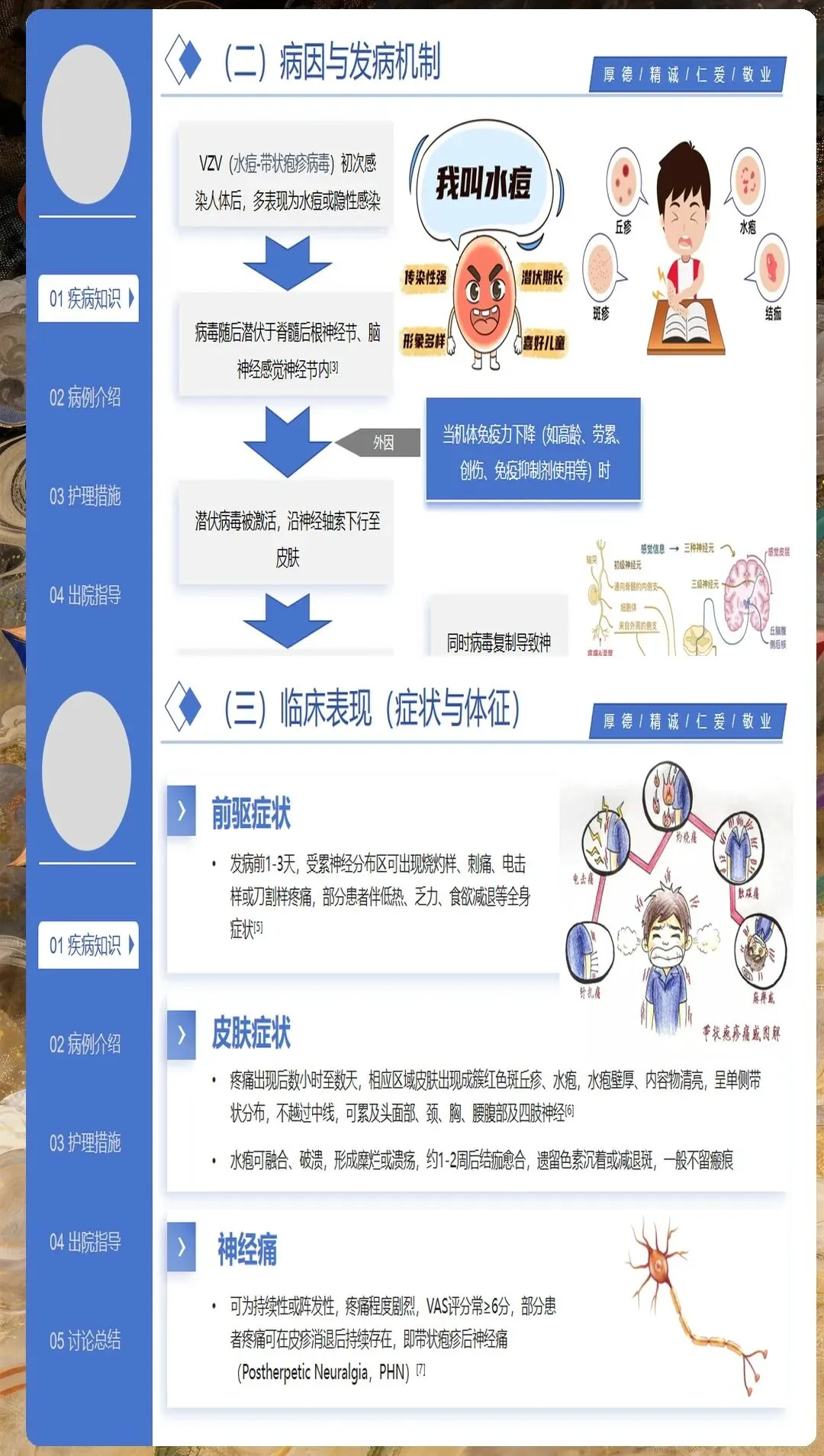
带状疱疹由水痘-带状疱疹病毒再激活引起,主要侵犯感觉神经节,导致神经炎和皮肤损害。护理人员需要深入理解其病理生理过程,特别是神经痛的发生机制,为制定有效的护理措施奠定基础。
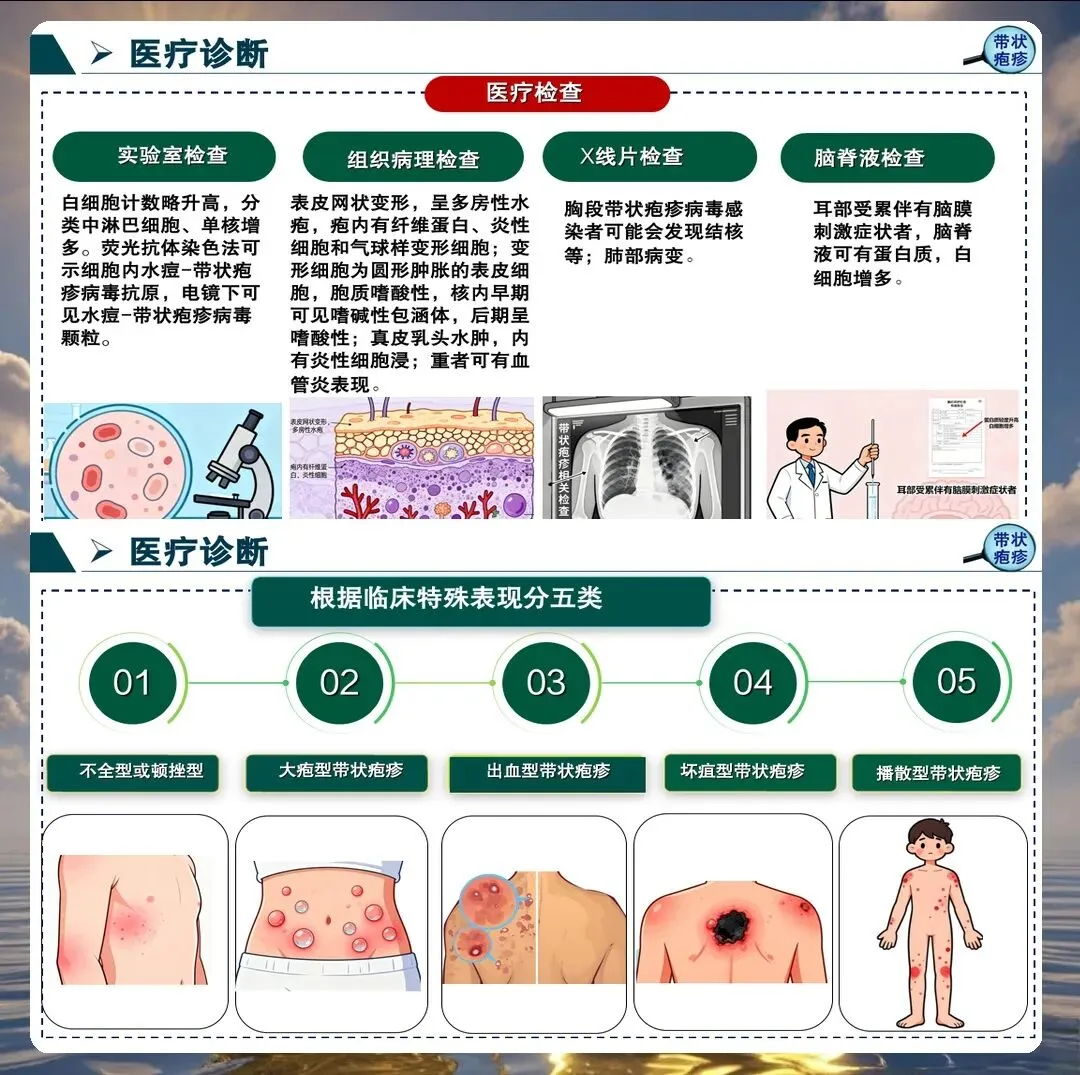
带状疱疹的典型表现包括单侧分布的簇集性水疱、神经痛、发热等。但临床上也存在不典型表现,如无疹型带状疱疹、内脏型带状疱疹等,护理人员必须提高警惕,避免漏诊误诊。
皮肤护理与感染控制
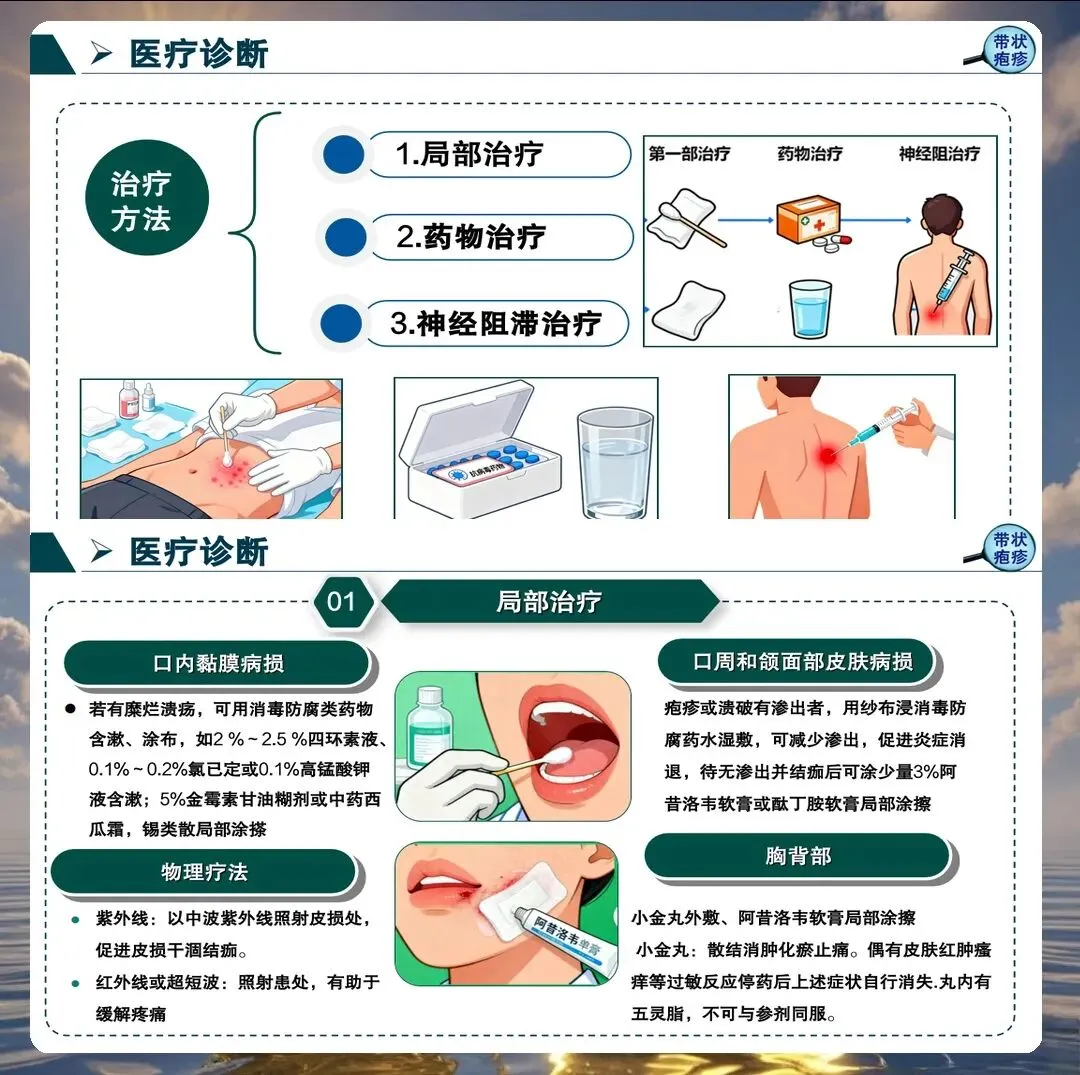
皮肤护理是带状疱疹护理的核心环节。对于未破溃的水疱,保持清洁干燥,避免摩擦和挤压。对于已破溃的水疱,采用生理盐水清洁,外用抗病毒软膏或抗生素软膏预防继发感染。
严格实施隔离措施,特别是对于免疫功能低下的患者。接触患者前后必须严格手卫生,使用一次性医疗用品,避免交叉感染。患者的衣物、床单需单独清洗消毒,保持室内通风良好。
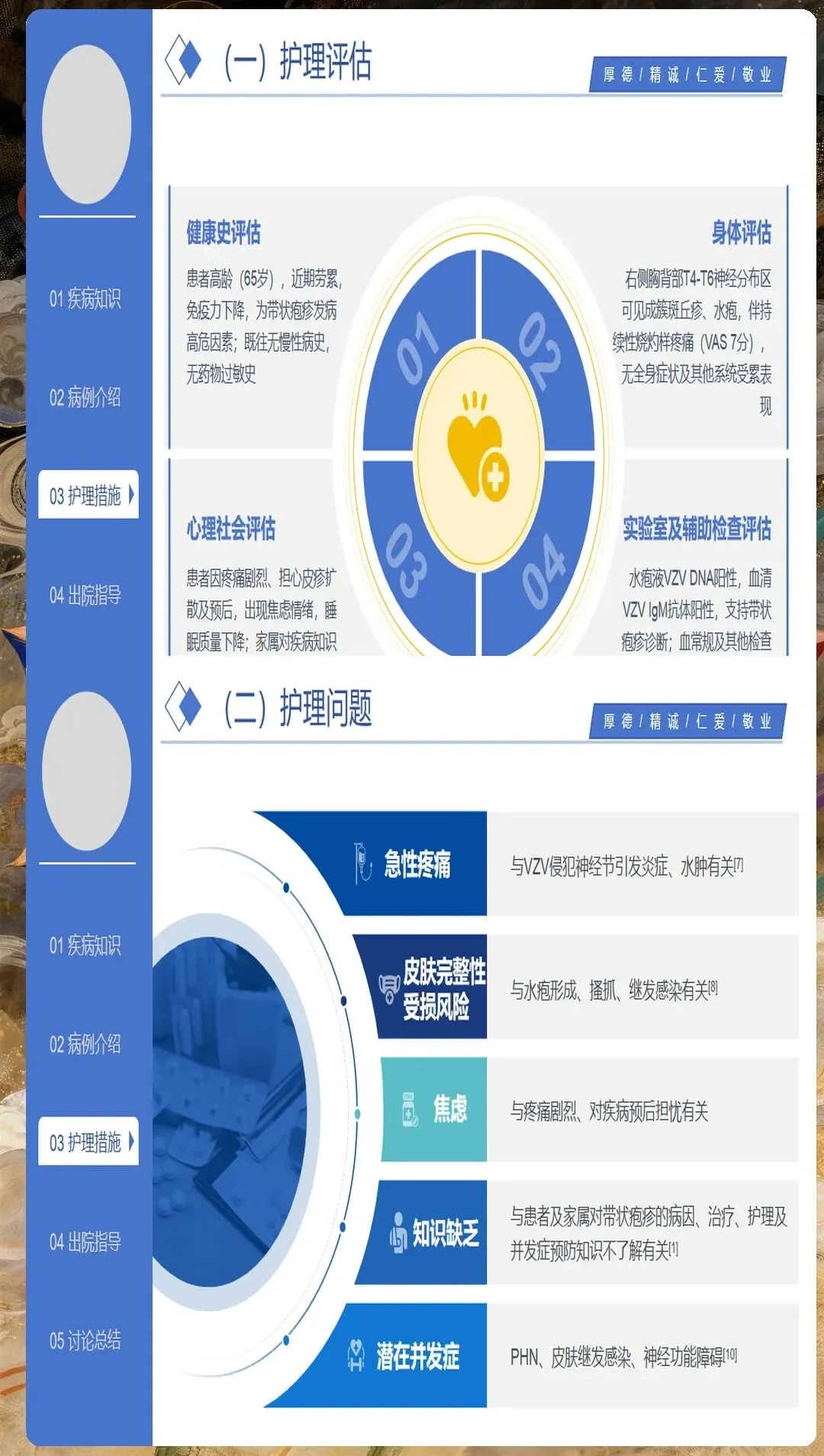
疼痛管理是带状疱疹护理的难点。急性期疼痛可影响患者休息和进食,需采用药物与非药物相结合的镇痛方案。护理人员应准确评估疼痛程度,观察镇痛效果,及时调整护理措施。
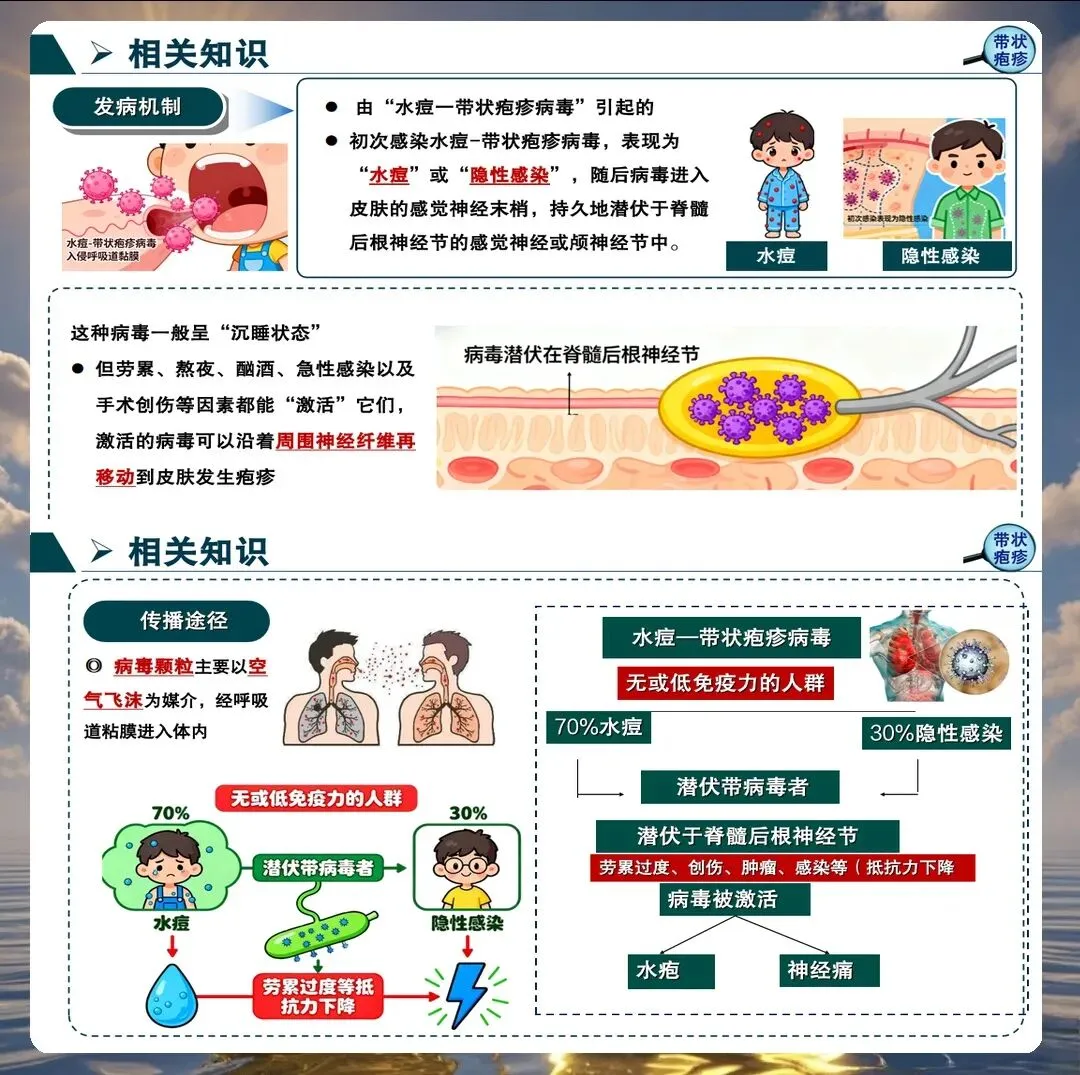
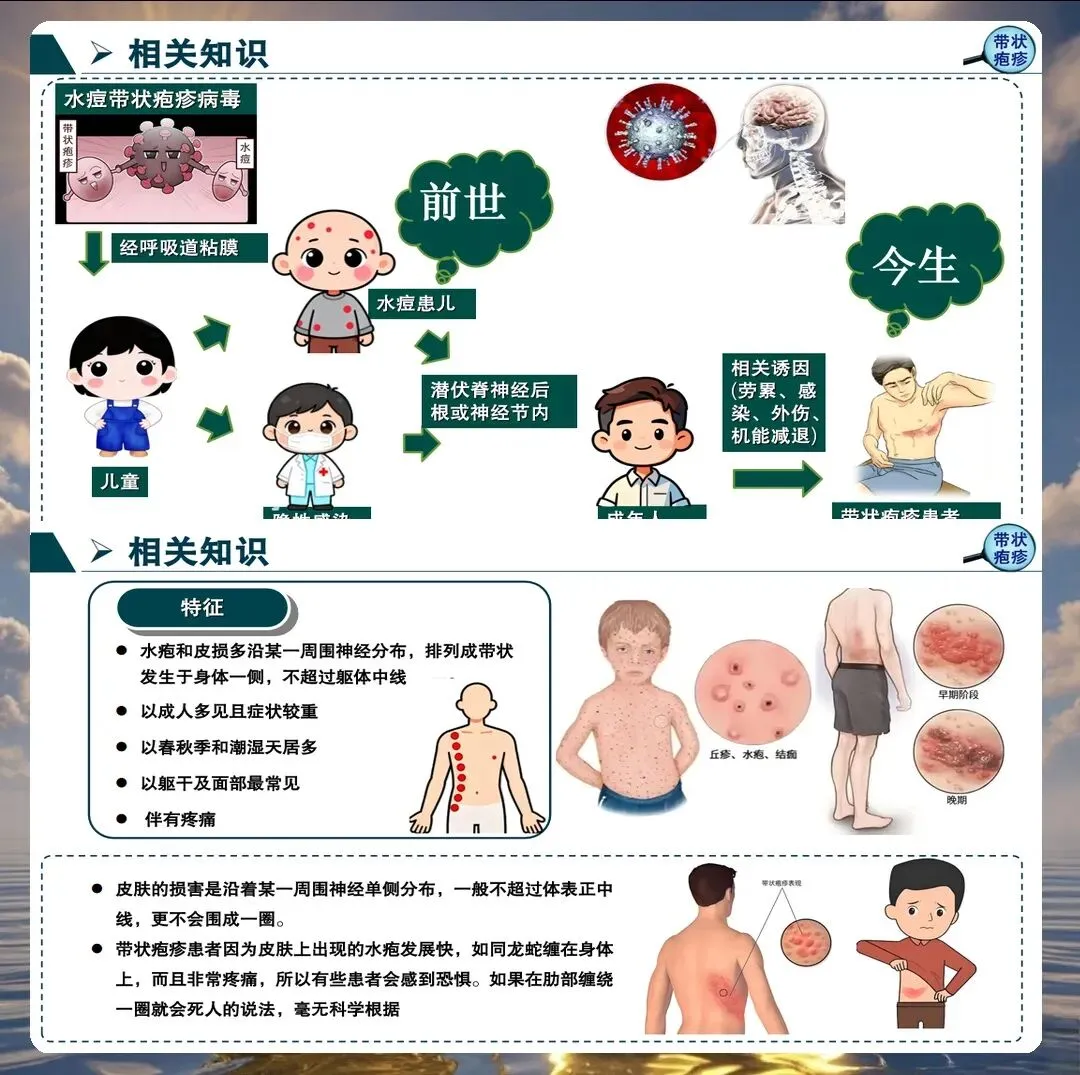
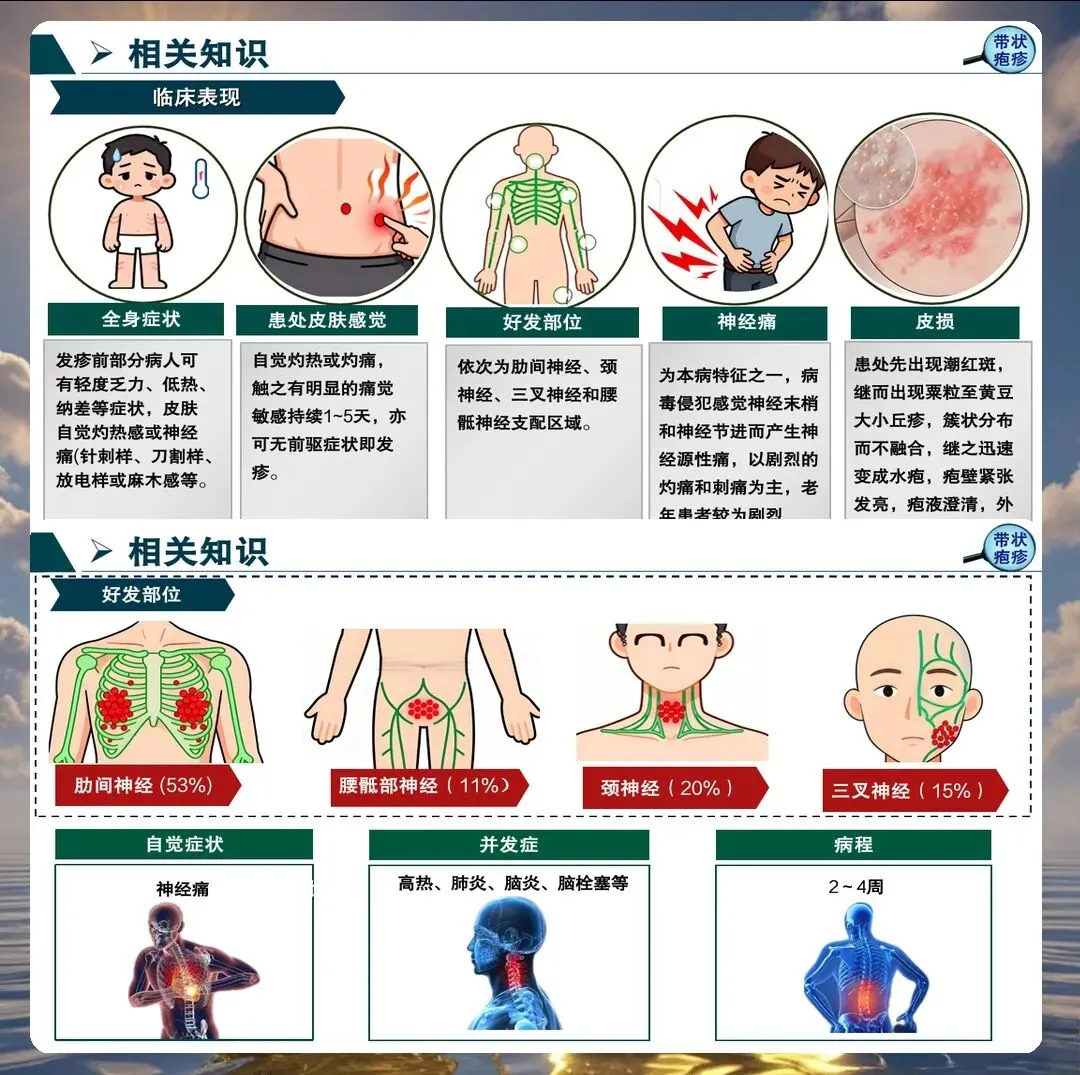
神经痛的个体化护理策略
带状疱疹后神经痛是影响患者生活质量的主要并发症,其护理需要个体化策略。护理人员应详细评估神经痛的特征,包括疼痛性质、部位、强度、持续时间、诱因等,为制定个性化护理方案提供依据。
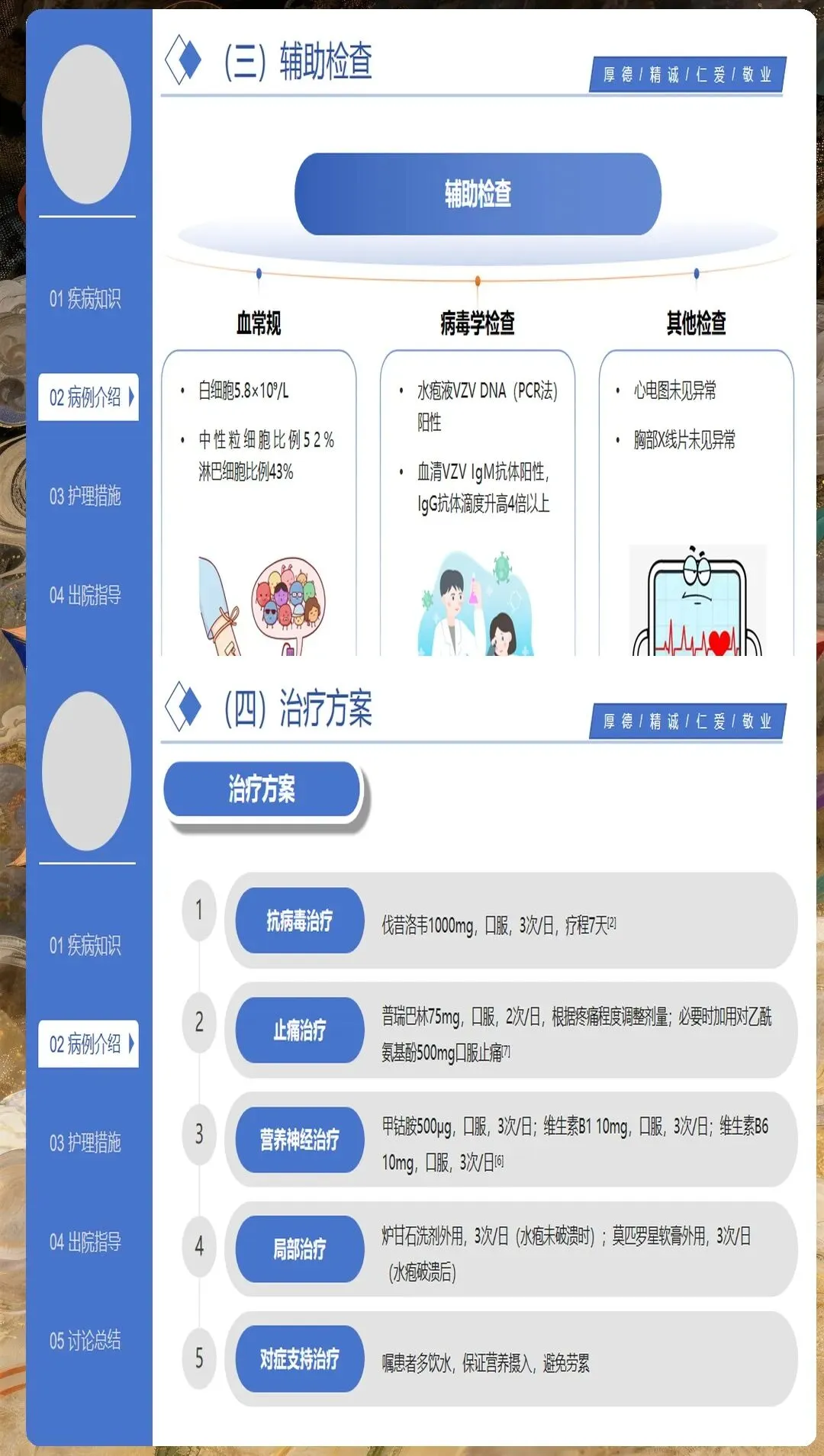
药物治疗护理是神经痛管理的重要组成。常用药物包括加巴喷丁、普瑞巴林、阿米替林等。护理人员需掌握药物的起效时间、峰值时间、不良反应,指导患者正确服用。特别要关注头晕、嗜睡、口干等不良反应,及时报告医生处理。
非药物镇痛措施应早期介入。经皮电刺激、冷敷热敷、放松训练等物理疗法可有效缓解疼痛。护理人员应指导患者掌握正确的使用方法和注意事项,确保安全有效。针灸、推拿等中医护理技术也可作为辅助手段,但需在有资质的机构进行。
特殊人群的针对性护理
老年患者是带状疱疹的高发人群,且更容易出现带状疱疹后神经痛。护理人员应重点关注老年患者的疼痛管理、营养支持、皮肤护理。由于老年人常合并多种疾病,用药护理更为复杂,需密切观察药物相互作用和不良反应。
免疫功能低下患者,如艾滋病患者、器官移植患者、肿瘤患者等,带状疱疹症状往往更重,并发症更多。护理人员需加强病情监测,严格执行无菌操作,预防继发感染。心理护理尤为重要,帮助患者建立战胜疾病的信心。
孕妇患者用药受限,护理更具挑战性。护理人员需与医生密切配合,选择对胎儿影响最小的治疗方案。加强孕期保健教育,指导患者保持良好的营养状态和充足的休息,增强免疫力。
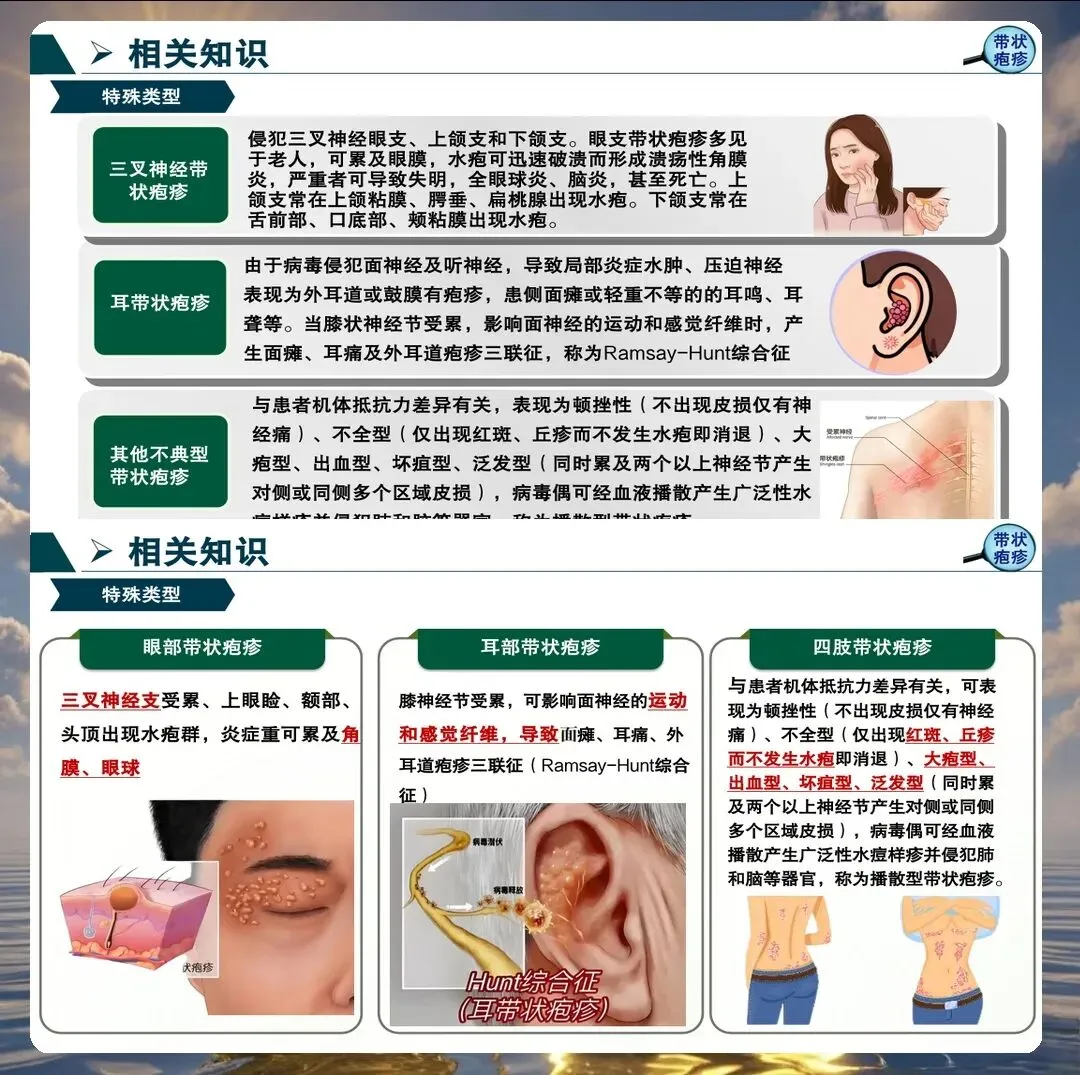

心理护理与社会支持
带状疱疹患者常因疼痛、外观改变、疾病反复等因素产生焦虑、抑郁情绪。护理人员应积极评估患者的心理状态,采用倾听、支持、引导等心理护理技术,帮助患者缓解负面情绪。
健康教育是心理护理的重要组成部分。向患者解释疾病的发生发展、治疗预后、预防措施等,消除不必要的恐惧和误解。对于担心遗留神经痛的患者,应实事求是地告知可能的情况,同时介绍有效的应对策略。
社会支持系统的建立和利用非常重要。鼓励患者家属参与护理过程,指导家属掌握基本的护理技能,如疼痛评估、皮肤清洁、用药管理等。帮助患者建立良好的医患关系,增强治疗依从性。
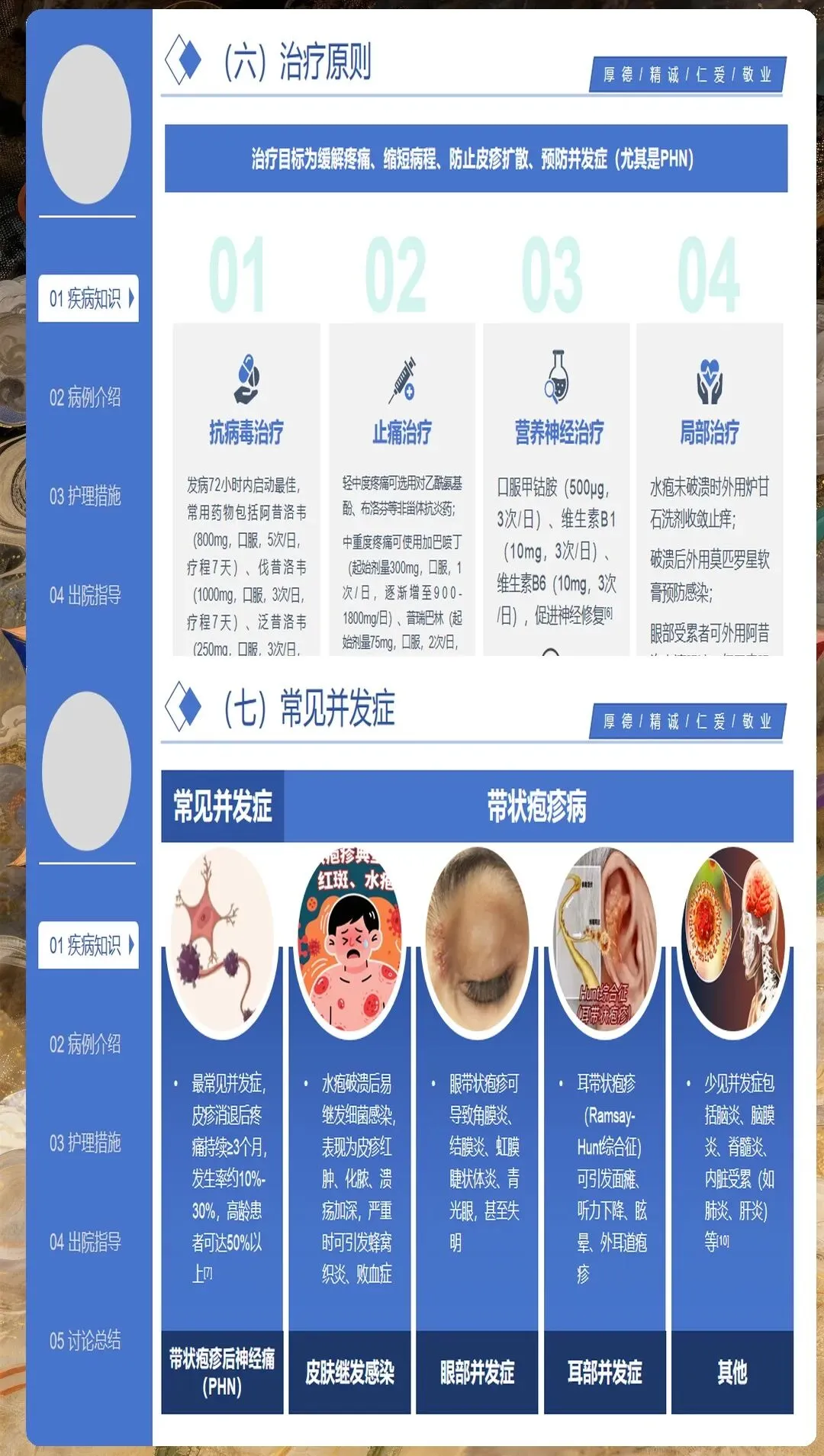
并发症的预防与护理
眼部并发症是带状疱疹最危险的并发症之一。三叉神经眼支受累时,可能导致角膜炎、葡萄膜炎等严重眼部病变。护理人员应密切观察患者眼部情况,教会患者正确使用眼药水,避免揉眼,及时请眼科会诊。
中枢神经系统并发症虽少见但危害严重,包括脑炎、脑膜炎等。护理人员需密切观察患者意识状态、头痛、呕吐等神经系统症状,一旦发现异常立即报告医生,配合紧急处理。
继发感染是最常见的并发症。护理人员应严格执行无菌操作,保持皮肤清洁,密切观察感染征象。对于免疫功能低下的患者,预防性使用抗生素可能必要,需遵医嘱执行。