心源性休克护理业务学习|实战要点-PPT模板-分享
- 2026-05-14 22:46:18



一、快速识别:抓住“黄金10分钟”,建立极速思维
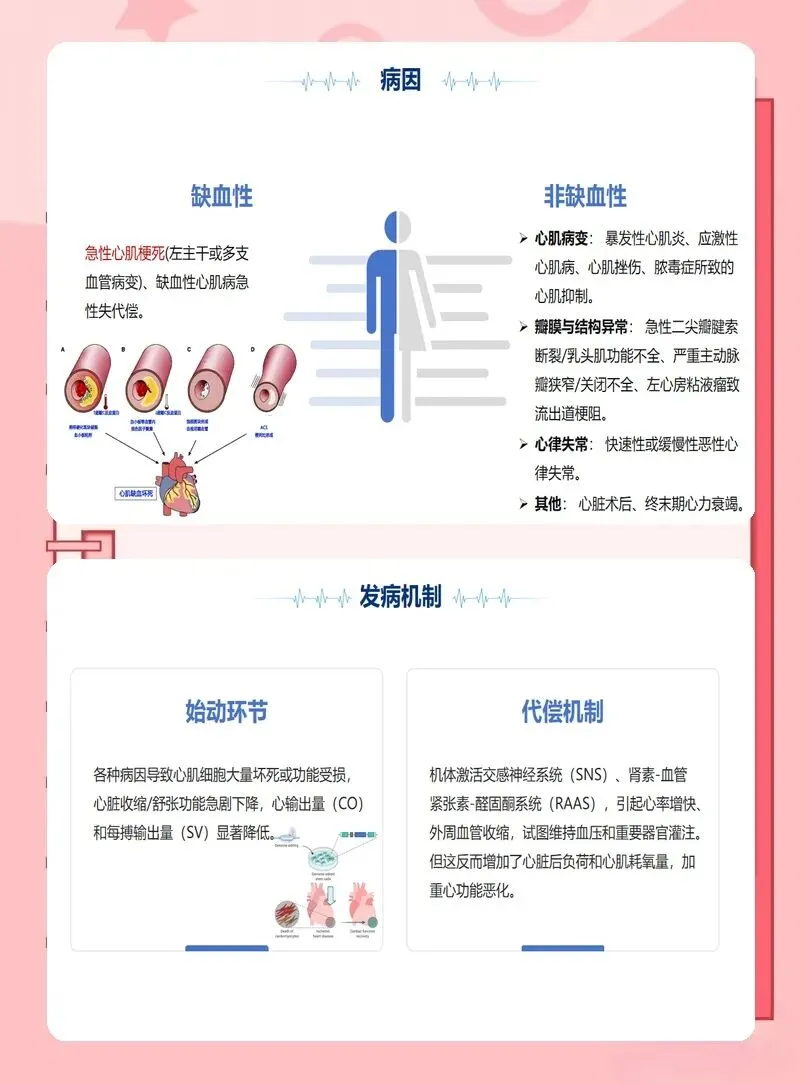
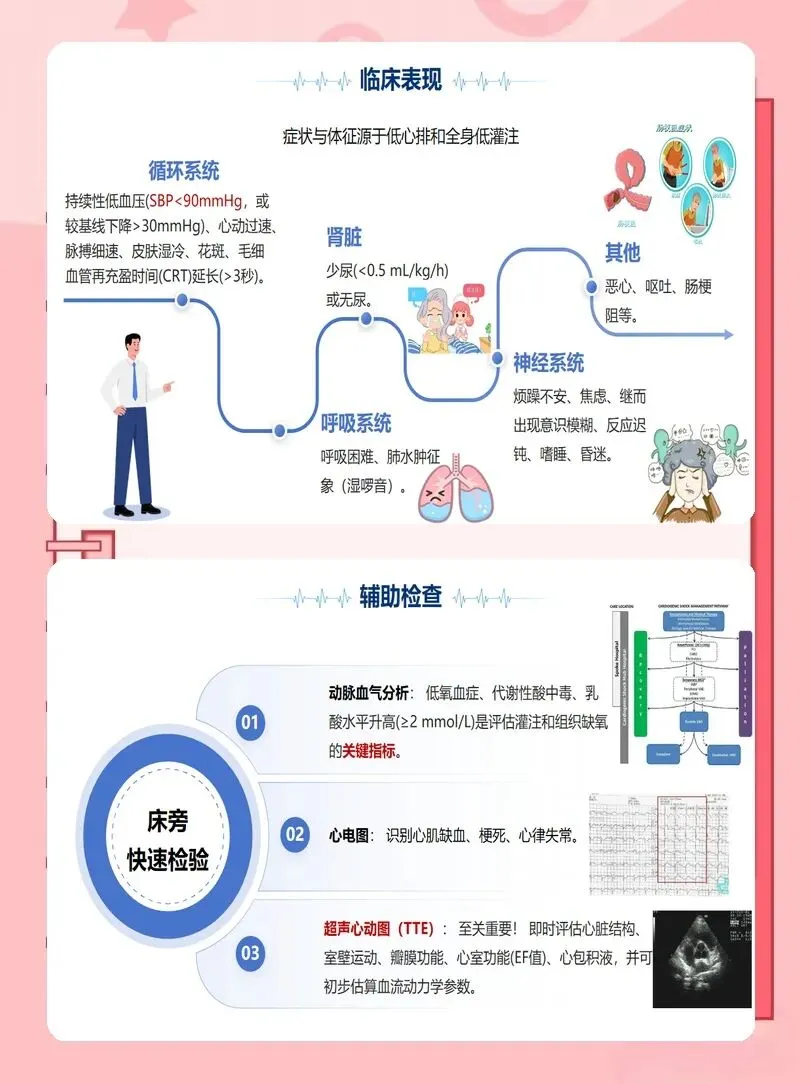
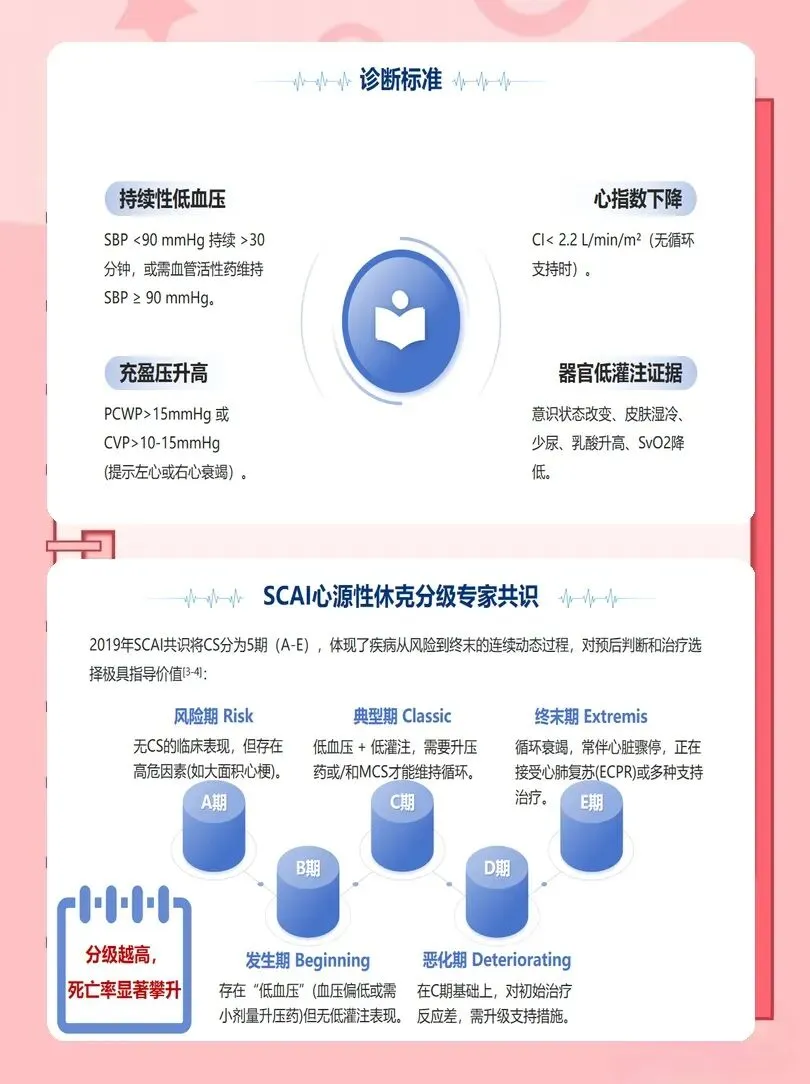
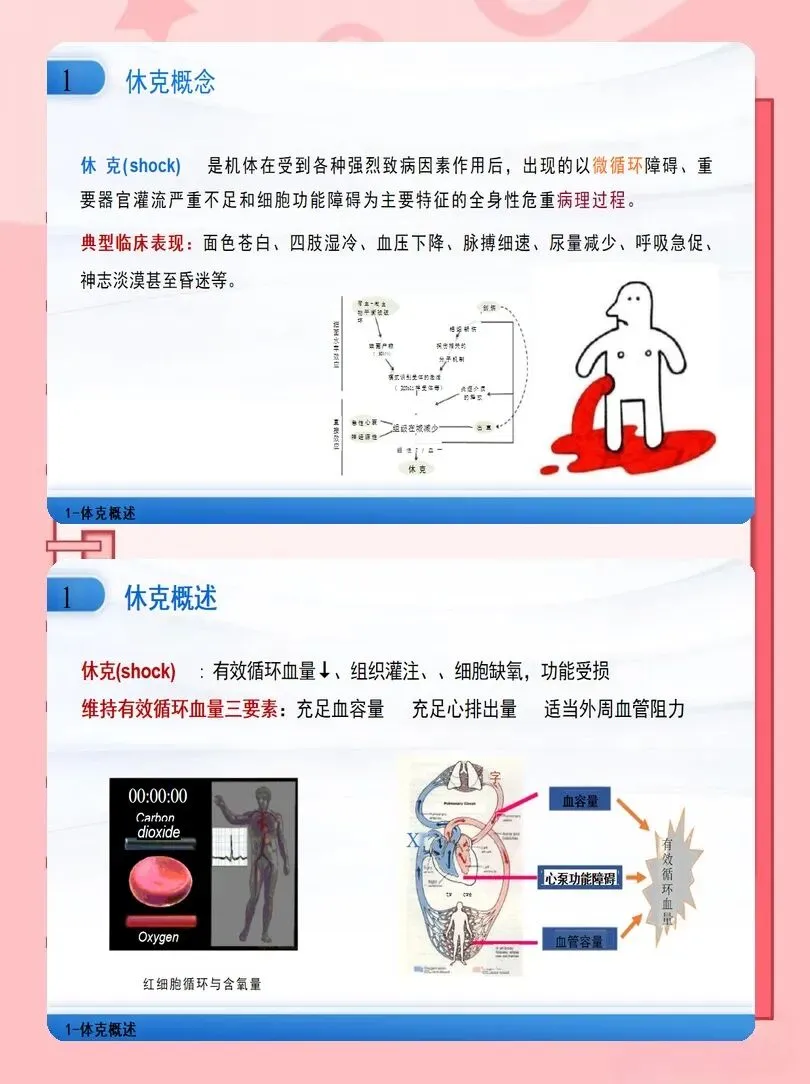
以往护理常等待血压显著下降才警惕休克,新版指南强调“低血压+组织低灌注”即可临床拟诊,不应延误。我们要牢记四大高危表现:持续剧烈胸痛、胸闷,休息与用药无法缓解,伴大汗、烦躁;血压骤降,收缩压<90mmHg,面色苍白、四肢湿冷、皮肤发花;呼吸急促、喘憋、不能平卧,血氧持续下降;头晕、意识模糊、反应迟钝,甚至晕厥。
一旦疑似心源性休克,立即启动休克团队,遵循“黄金小时”原则。首诊护士在60分钟内完成快速评估与基础支持,包括维持气道通畅、高流量吸氧或无创通气、建立至少两条静脉通路、连接心电监护与有创动脉压监测。每一步都要做到“即刻执行、无缝衔接”,为后续病因治疗争取宝贵时间。


二、精准分型:用SCAI休克分期动态指导护理
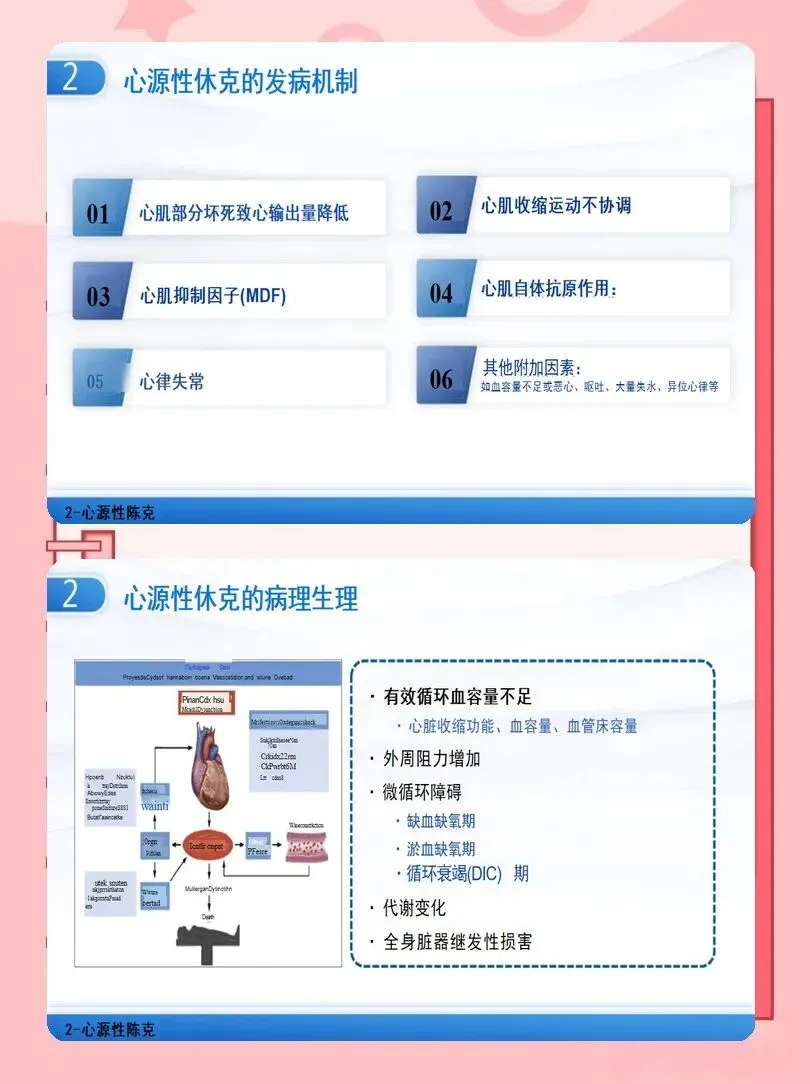
过去护理常关注单一生命体征变化,2025指南引入SCAI休克分期(A至E期),将患者动态分层。护士需要掌握各期核心特征:A期(高危)为血压正常、灌注正常;B期(早期休克)为低血压但灌注尚可、乳酸轻度升高;C期(典型休克)为低血压+低灌注、乳酸>2mmol/L、肝肾功能受损;D期(恶化期)为药物依赖、灌注持续差、多器官功能障碍;E期(极危期)为心脏骤停/顽固性休克。
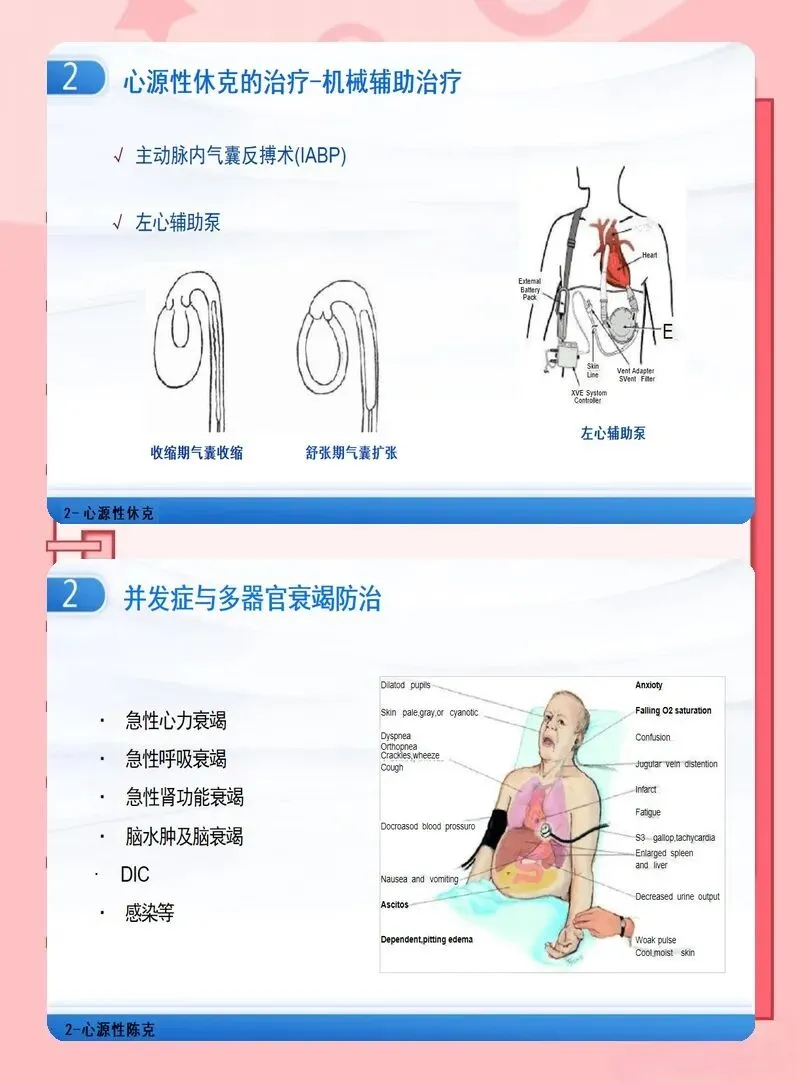
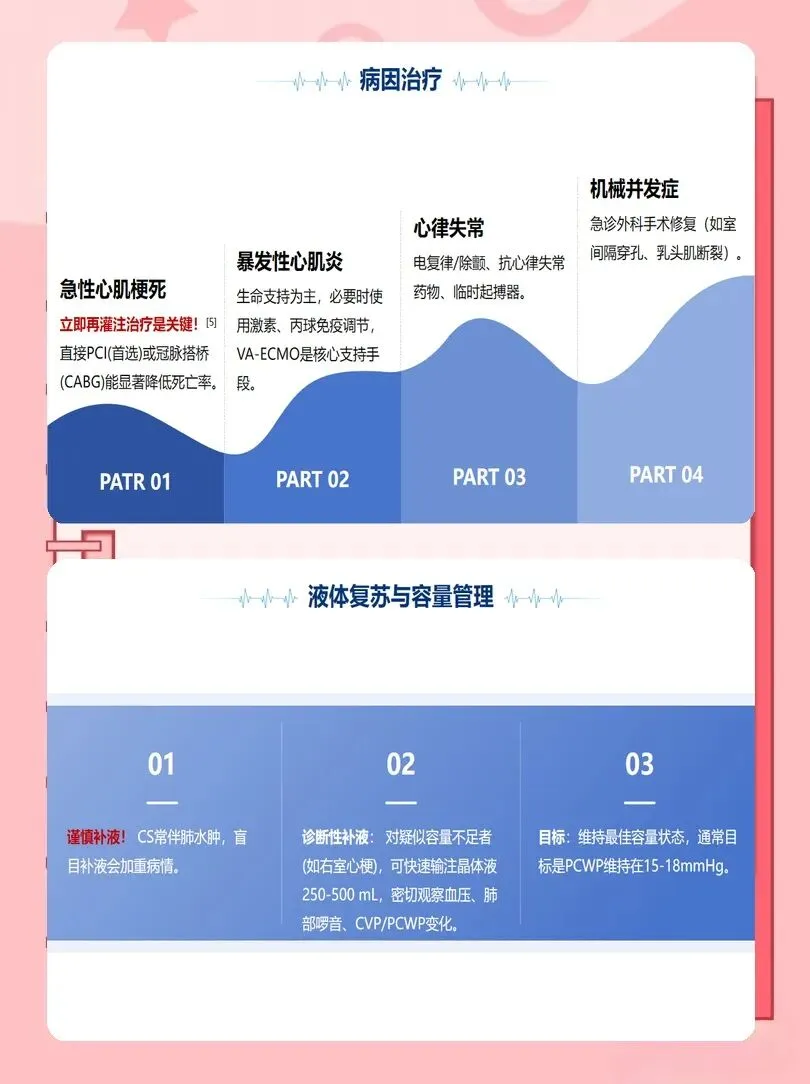
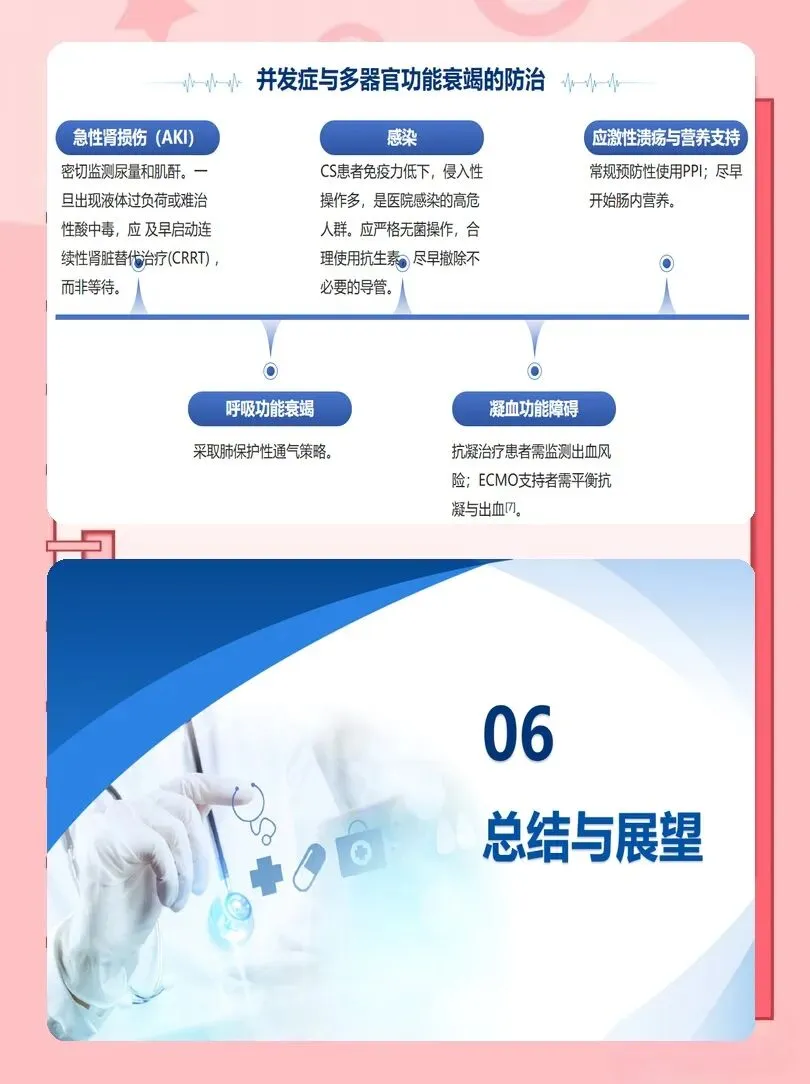
临床护理中,每6~12小时重新评估患者分期,结合乳酸、血管活性药物评分、器官功能变化,动态调整护理目标。例如,对C期及以上患者,应早期提示医生考虑临时机械循环支持(如IABP、Impella、VA-ECMO),并做好相应准备。对D期、E期患者,则要强化多器官保护与内环境稳定管理。



三、血流动力学监测:从传统监护到多模态评估
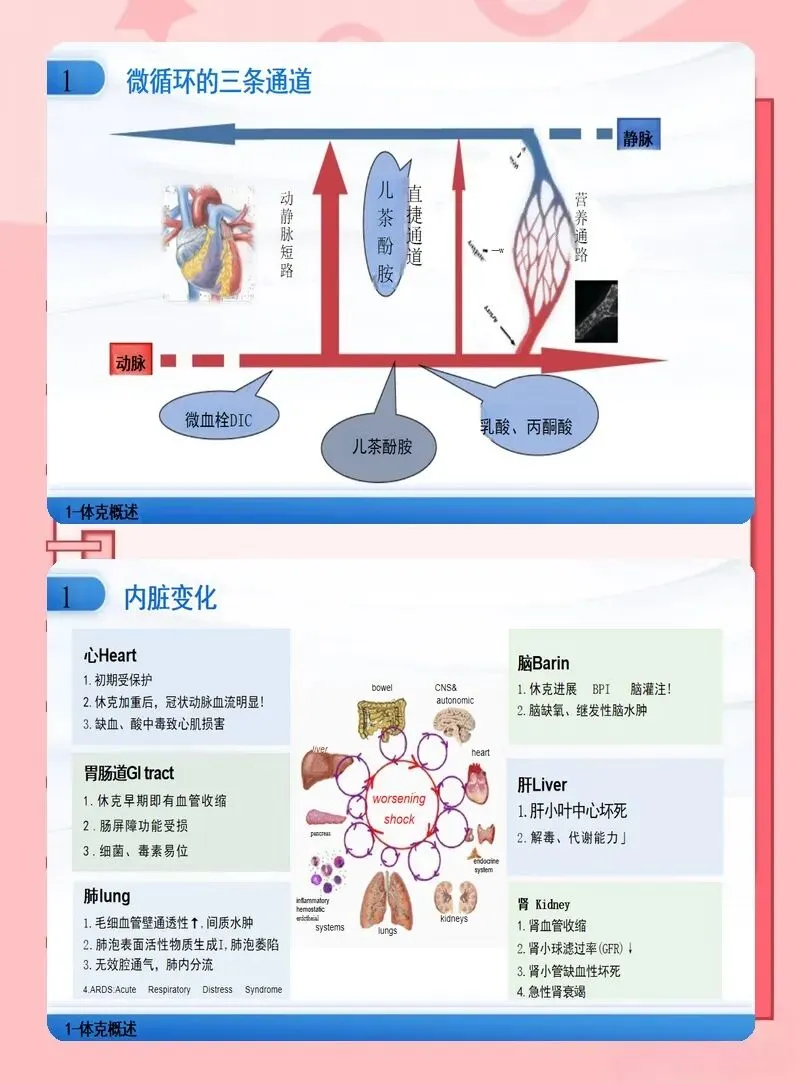
传统护理以血压、心率、尿量为监测核心,但已不足以全面反映组织灌注。最新证据推荐以床旁超声为一线工具,即时评估心脏结构、功能、容量状态及瓣膜功能。护士应掌握基础超声图像识别,能快速协助医生识别左心衰竭、右心衰竭、心脏压塞等关键病因。
同时,高频次乳酸监测至关重要。建议每1~4小时复查乳酸,直至稳定下降。乳酸清除率是判断疗效与预后的敏感指标。对使用血管活性药物的患者,需通过有创动脉压持续监测,维持平均动脉压≥65mmHg,保证脑、肾灌注。对于初始治疗无效或诊断存疑者,应配合医生放置肺动脉导管,获取肺动脉楔压、心脏指数等高级参数,指导液体管理与药物调整。