有效排痰护理-PPT模板-分享:循证实践与个体化策略
- 2026-04-20 19:49:01

👆👆👆👆👆

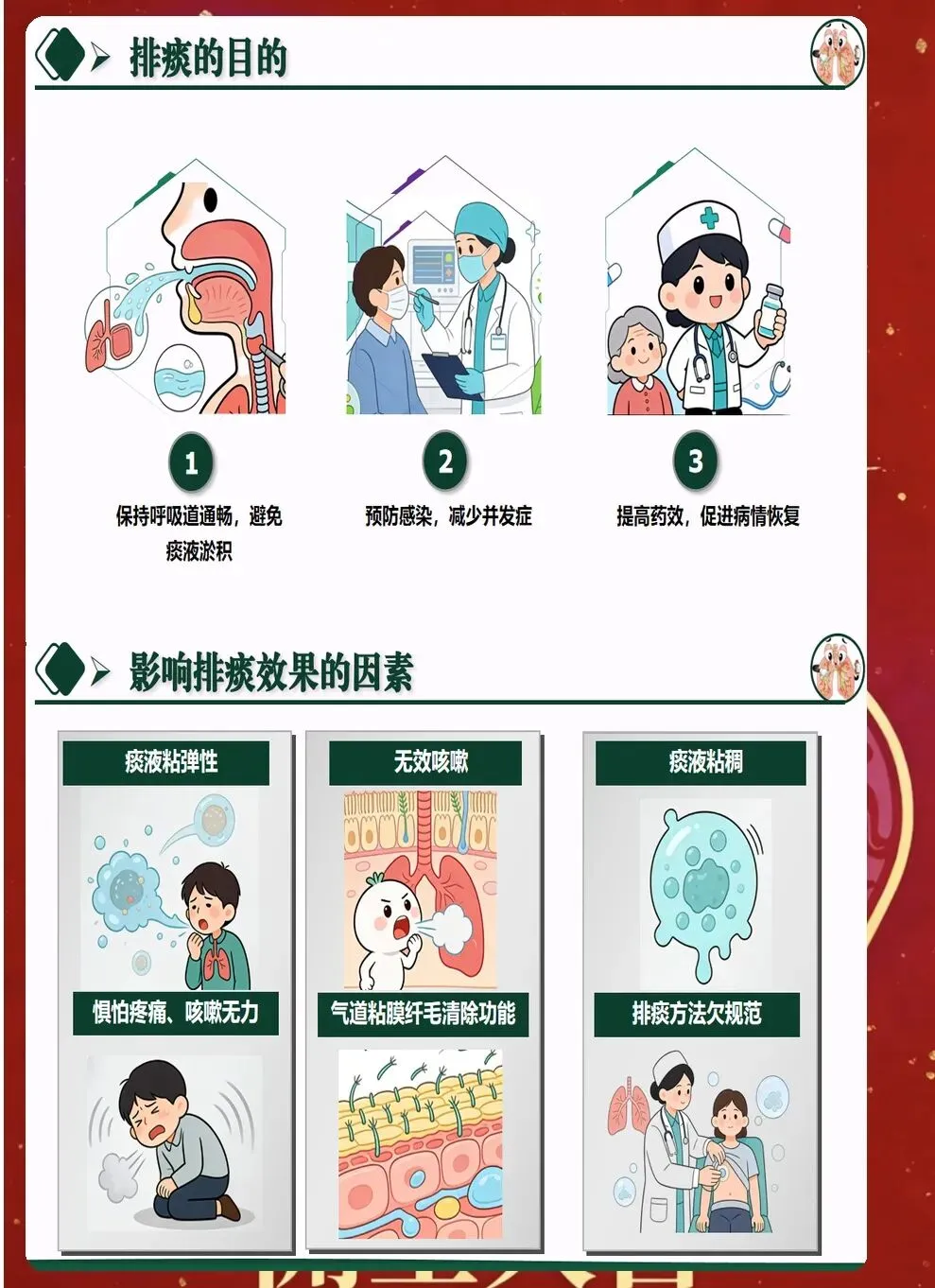
一、全面评估是排痰护理的基础 有效排痰的前提是准确评估。评估内容包括痰液性状、量、颜色、黏稠度,以及患者的呼吸音、咳嗽能力、一般状况等。听诊是重要手段,重点观察湿啰音的分布和性质,判断痰液滞留部位。 痰液黏稠度分级为临床决策提供依据。Ⅰ度痰液稀薄,易于咳出;Ⅱ度痰液中度黏稠,需要辅助排痰;Ⅲ度痰液黏稠,必须先湿化再排痰。准确分级有助于选择合适的排痰方法和时机。 患者的整体状况同样重要。意识状态、营养状况、水分摄入、基础疾病等都会影响排痰效果。特别是老年患者和重症患者,需要综合评估,制定个体化方案。
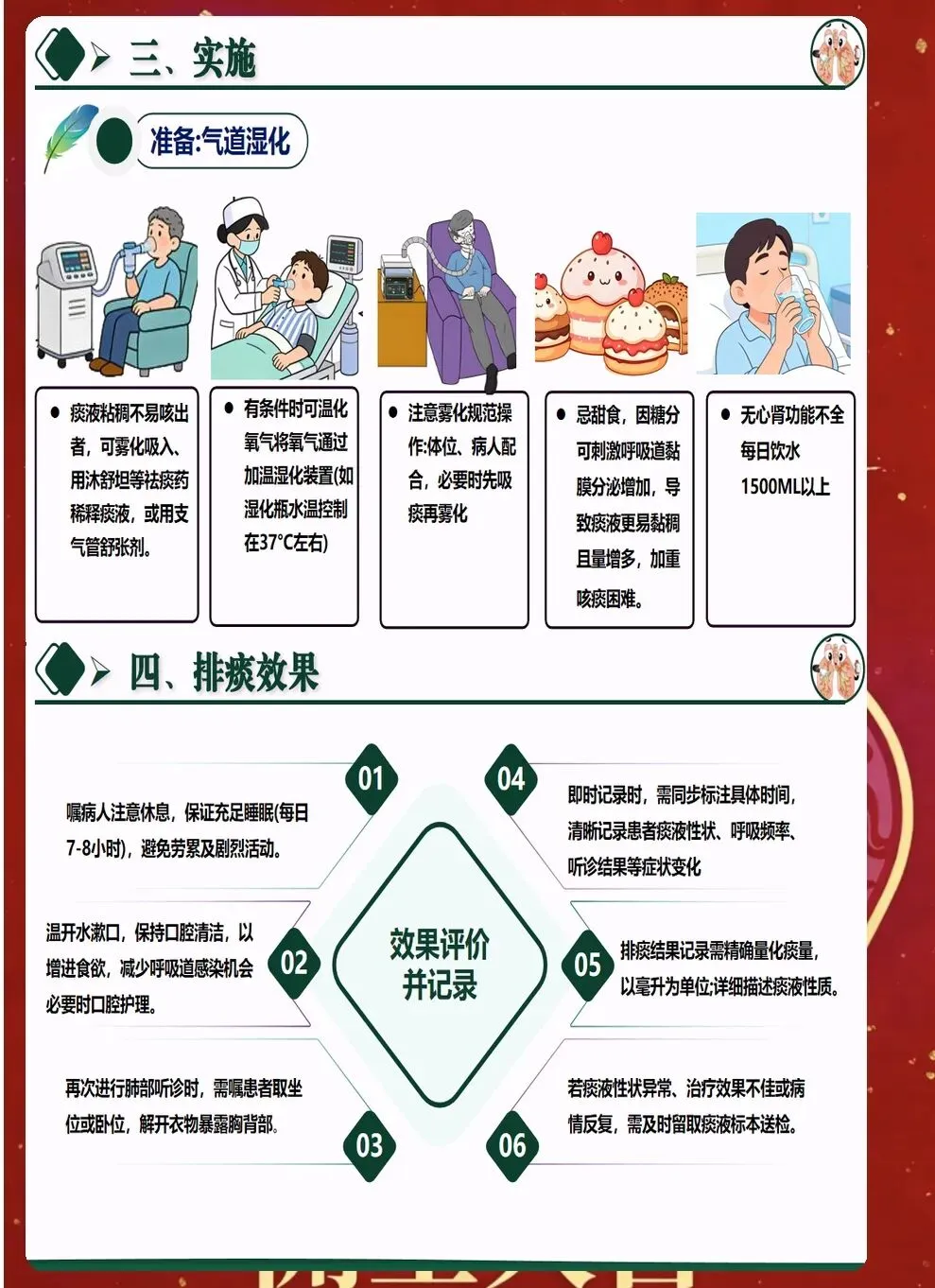
二、气道湿化技术的科学应用 适当气道湿化是排痰成功的关键。生理盐水湿化是传统方法,但需注意温度和量控制。湿化液温度应控制在32-35℃,避免过冷刺激气道。每次湿化量2-3ml,根据痰液黏稠度调整频次。 雾化吸入是更高效的湿化方式。可使用生理盐水、支气管扩张剂等药物,通过雾化器产生微小气溶胶,直接作用于气道。雾化时要注意观察患者反应,防止支气管痉挛。 对于人工气道患者,要加强人工鼻的使用和更换。人工鼻能有效温化和湿化吸入气体,减少水分丢失。但需定期评估其有效性,痰液过多时应及时更换。

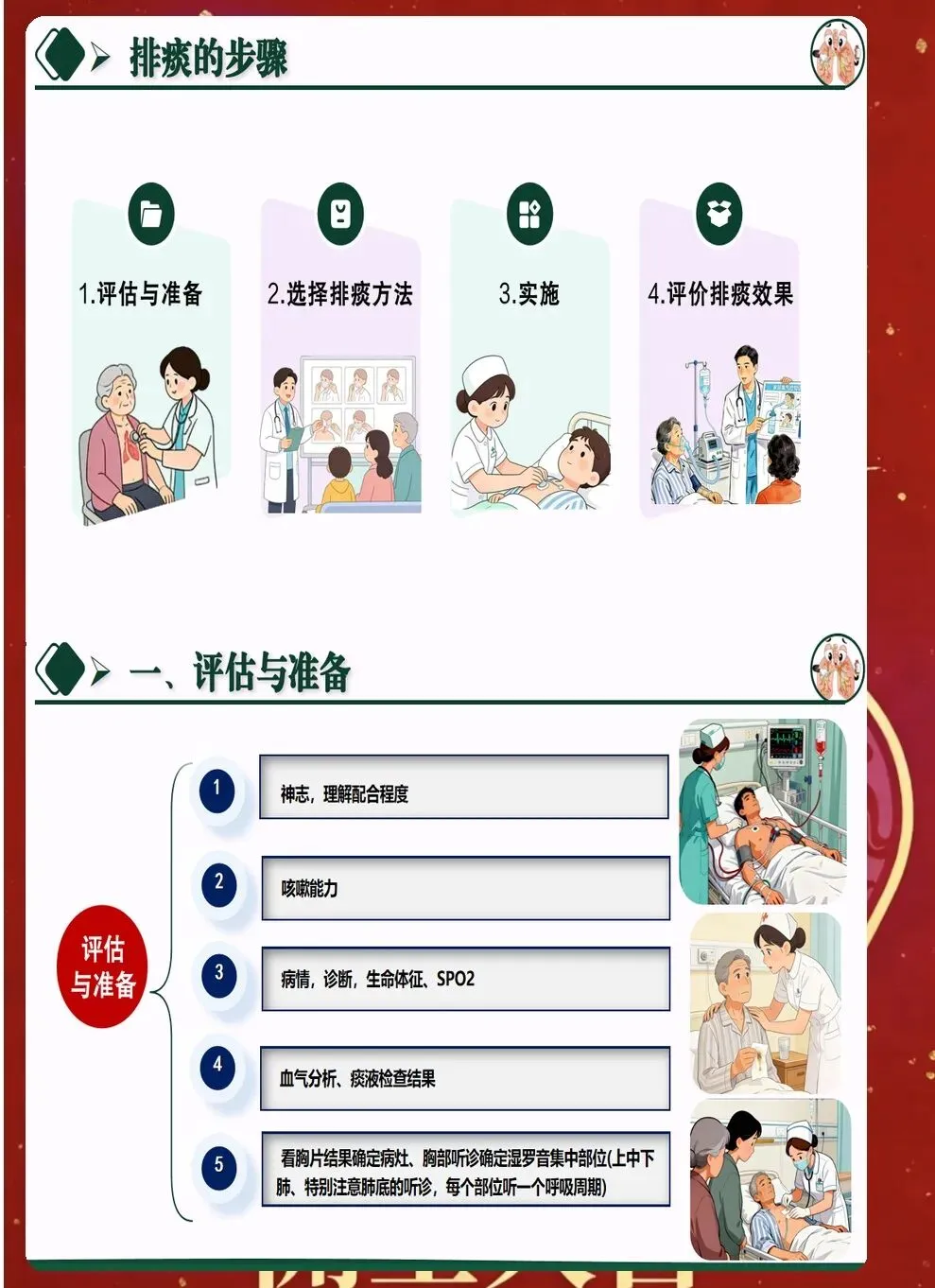
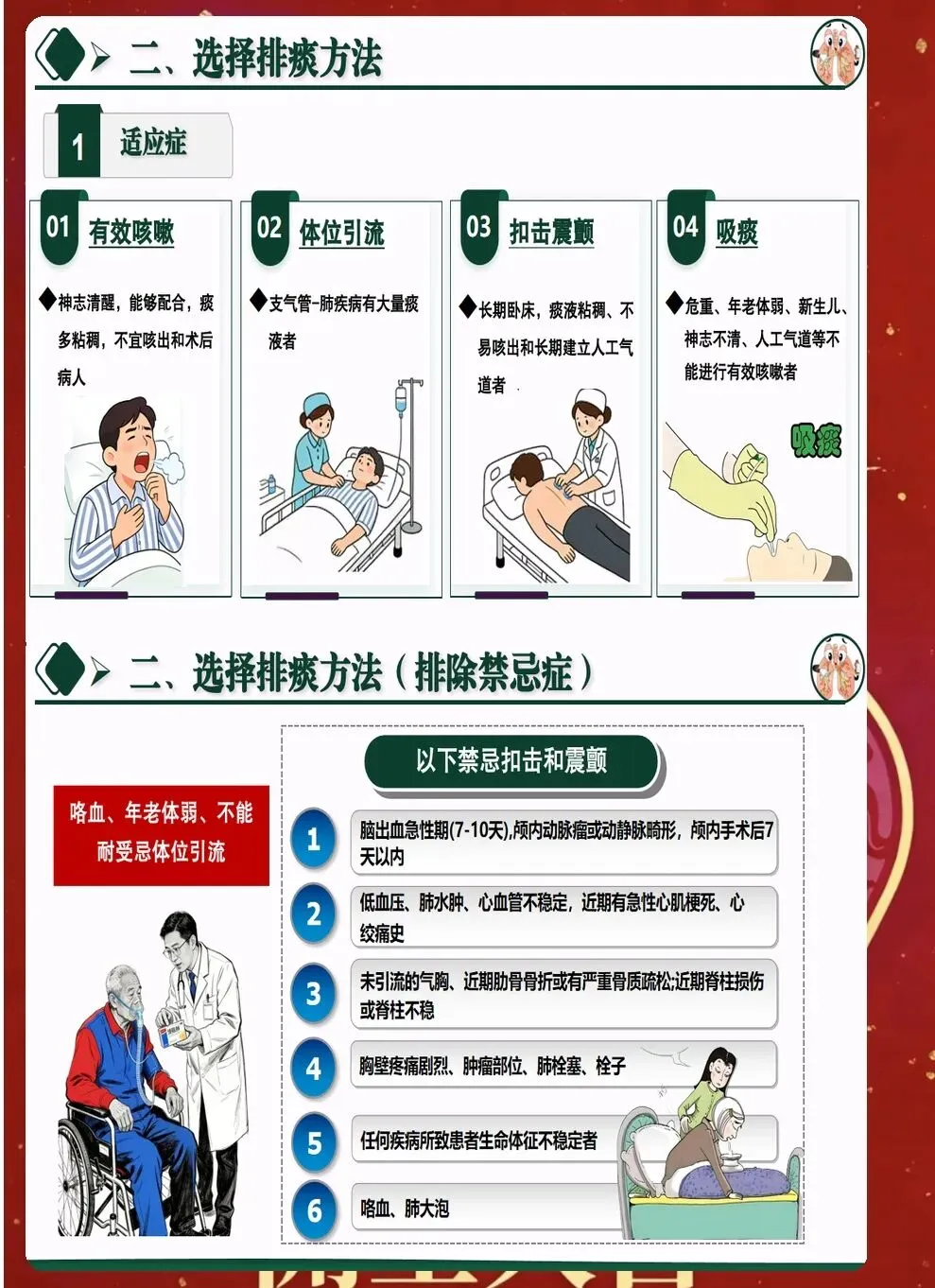
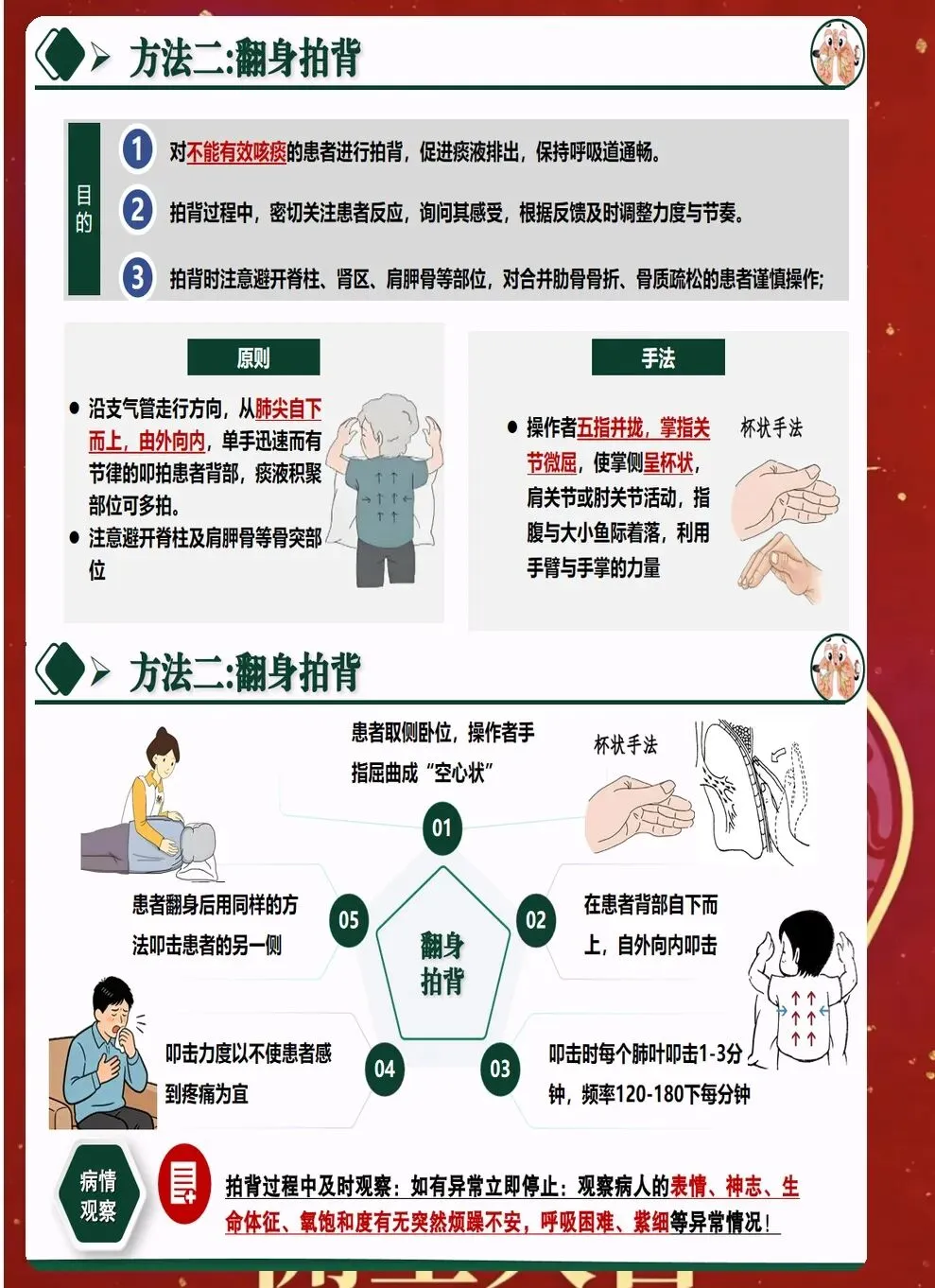
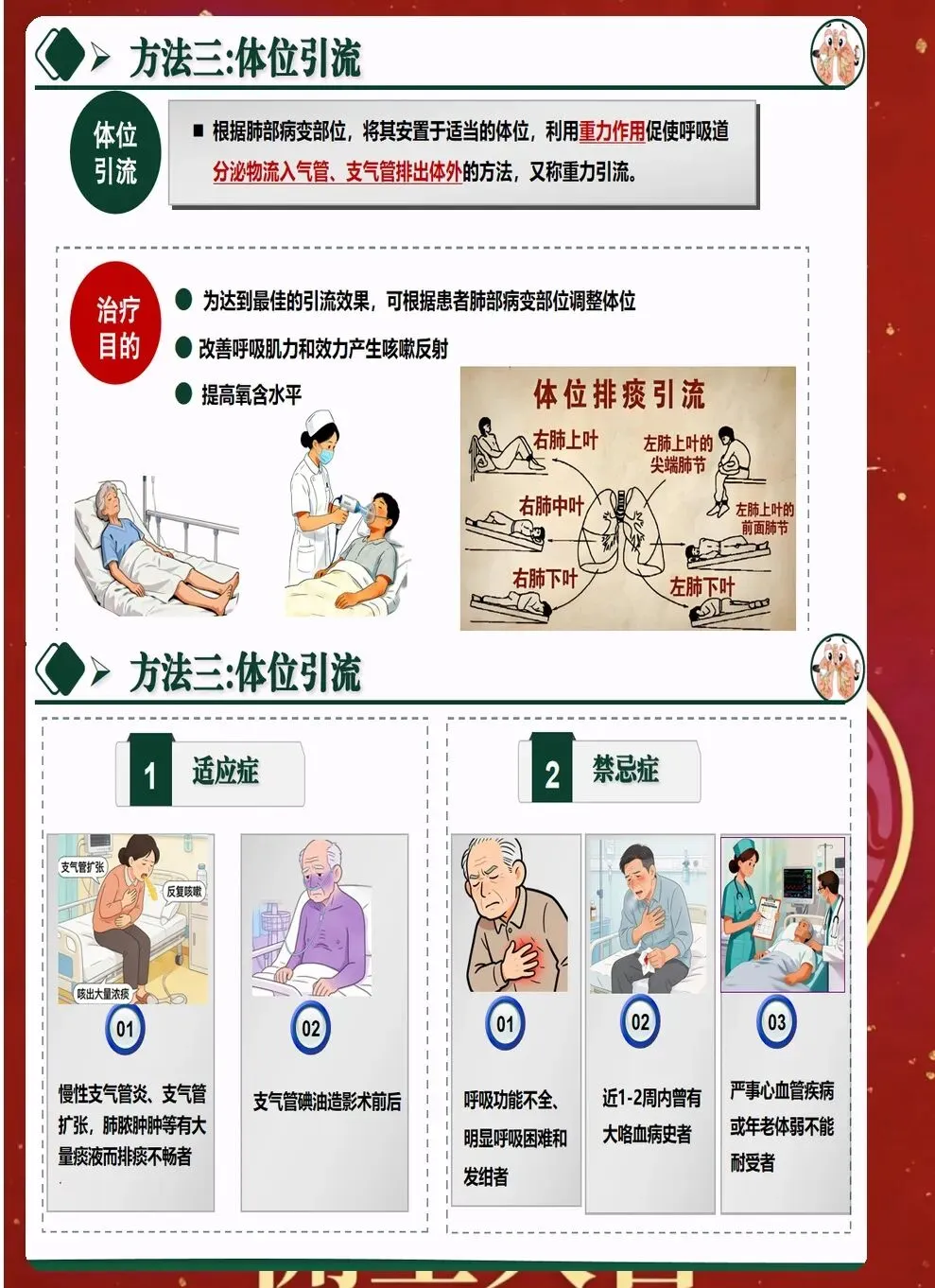
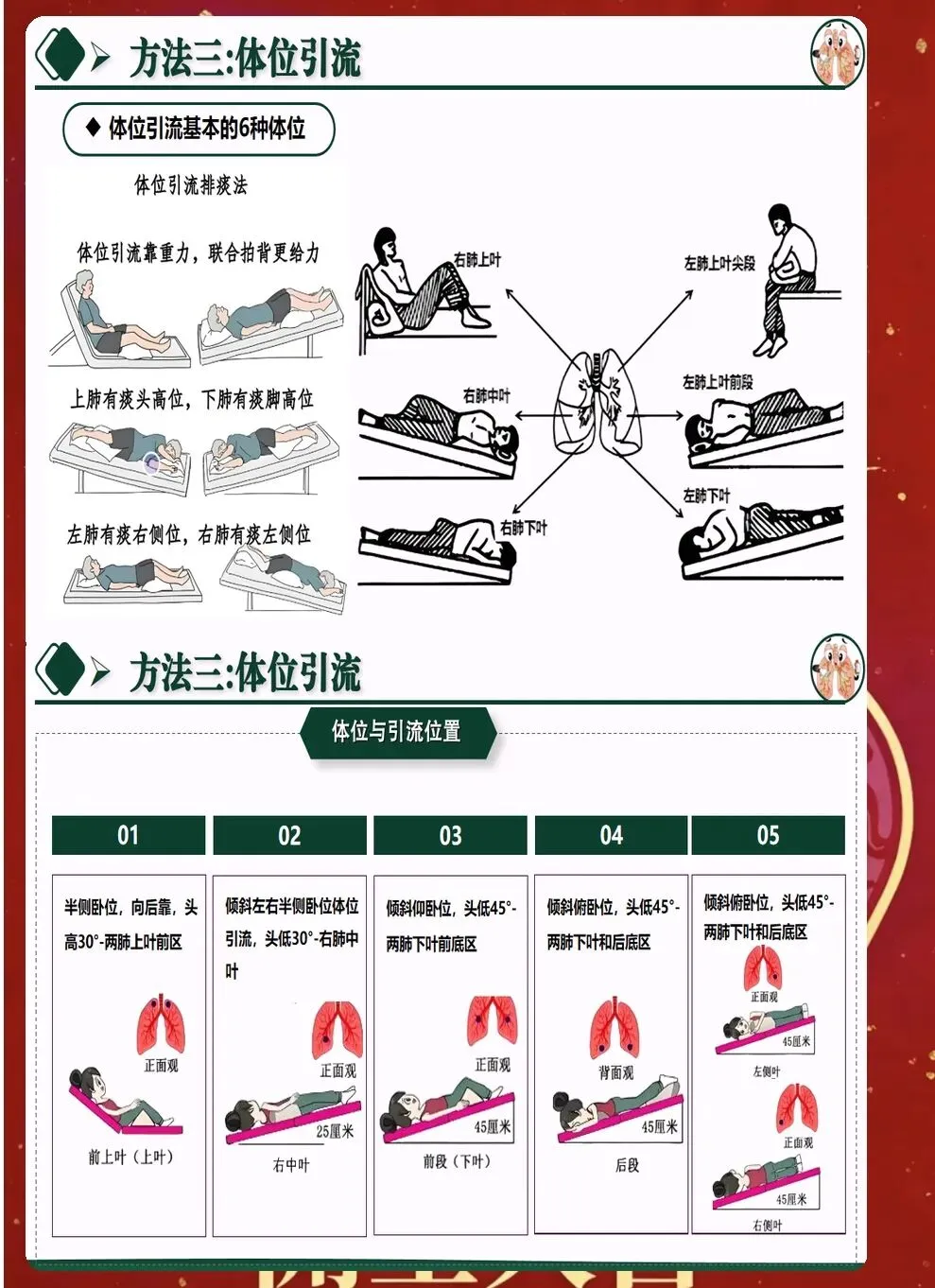
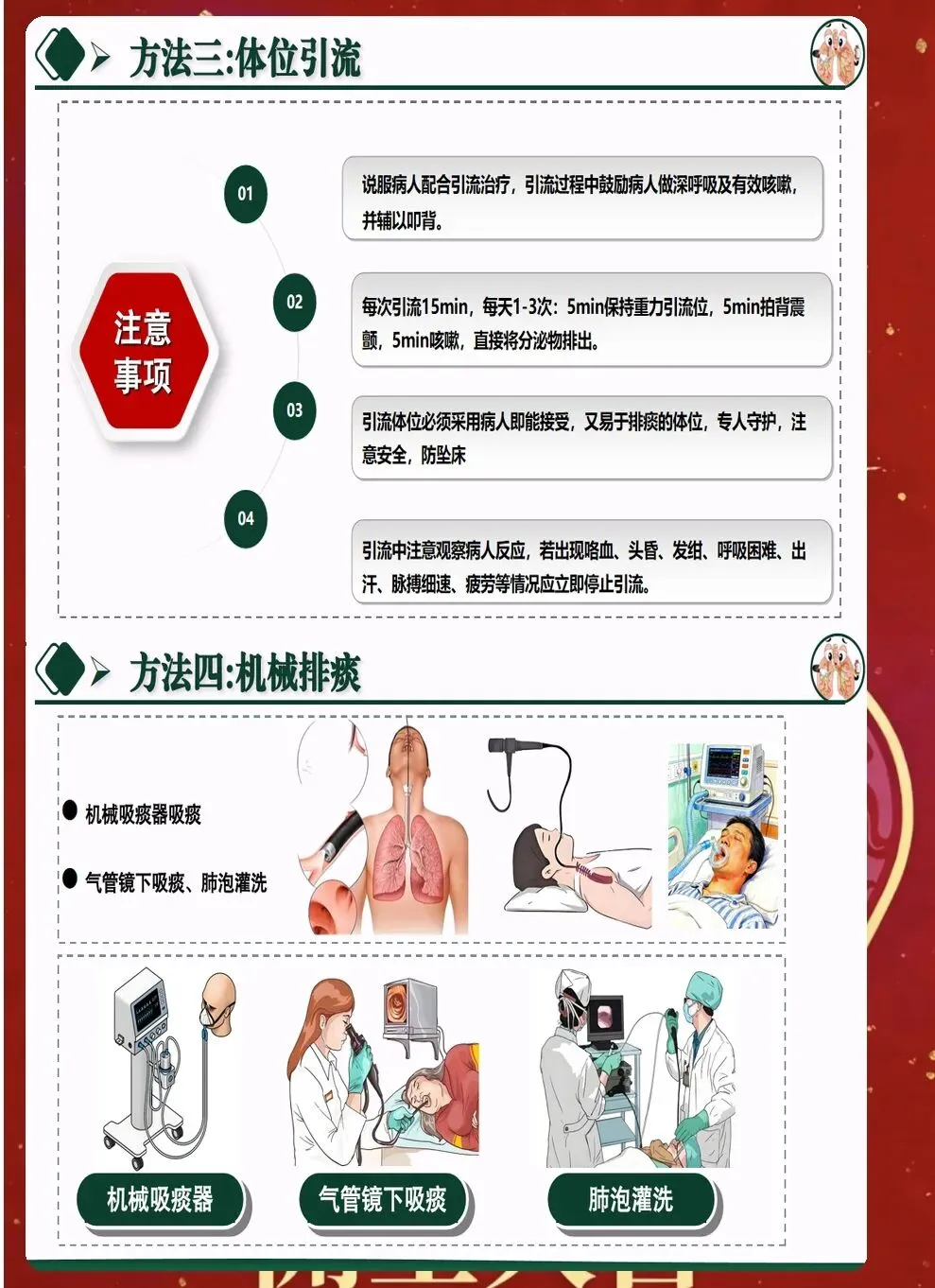
三、体位引流与叩背技巧优化 体位引流利用重力作用促进痰液排出。根据病灶位置选择合适体位,原则上患侧在上,每次引流15-20分钟,每日2-3次。引流前可先进行支气管扩张剂雾化,提高效果。 叩背技巧直接影响排痰效果。手掌呈杯状,利用腕部力量有节奏叩击背部,从下往上、从外向内。叩背时避开脊柱、肾区、肩胛骨等部位,力量适中,以患者能够耐受为宜。 振动排痰仪的使用日益普及。相比传统叩背,振动排痰能够产生更均匀的力,穿透力更强。使用时要根据患者情况调节频率和时间,一般每次10-15分钟,每日2次。
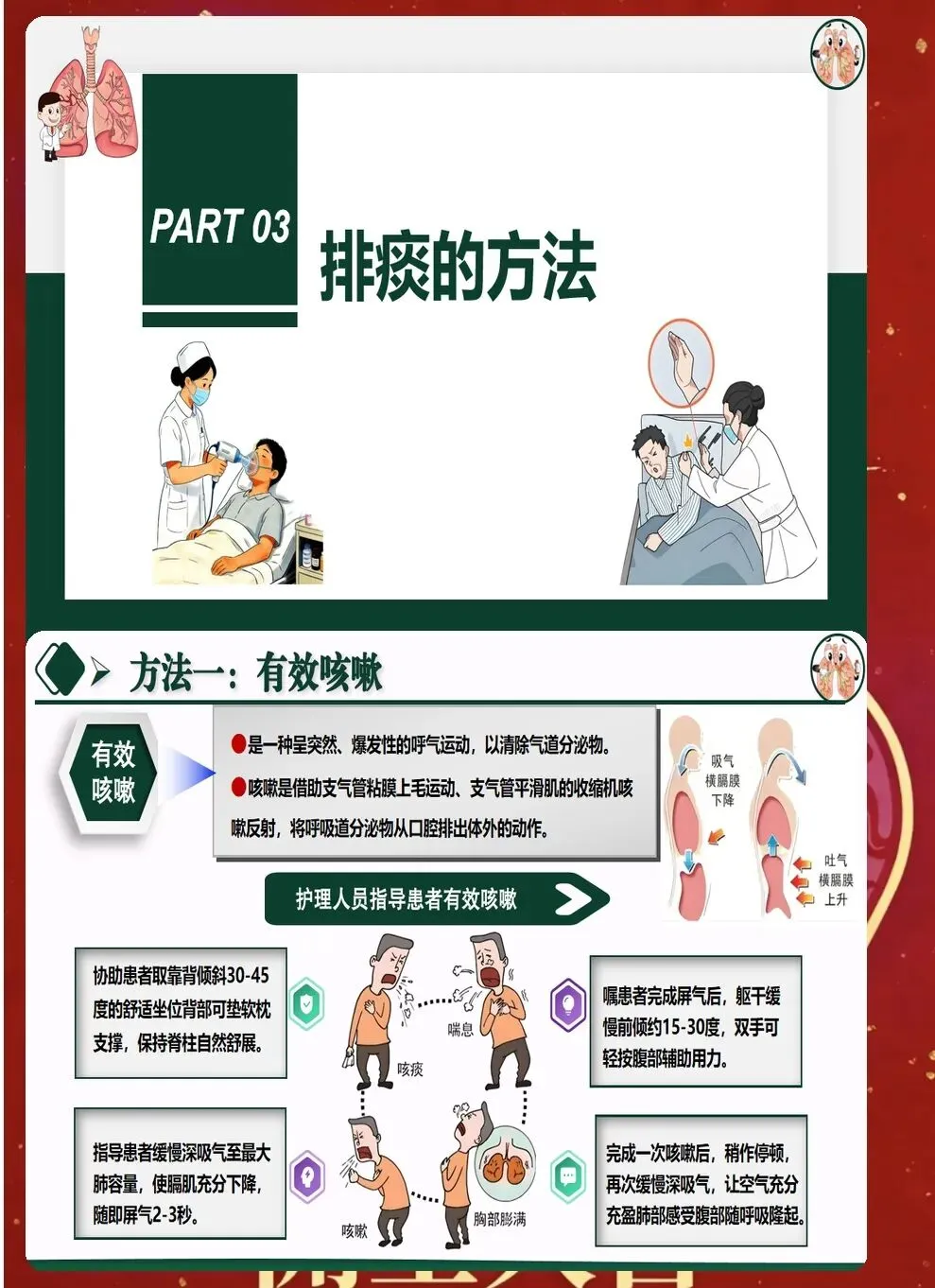
四、有效咳嗽的训练与指导 咳嗽是排痰的自然防御机制,但许多患者因疼痛、虚弱等原因无法有效咳嗽。需要指导患者掌握正确方法:深吸气后屏气3秒,然后用力从肺深处咳出。 对于术后患者,可采用固定胸壁法减轻疼痛。用手或枕头按压切口处,在咳嗽时提供支撑,鼓励患者大胆咳嗽,避免因怕痛而不敢咳嗽。 对于无法自主咳嗽的患者,可采用刺激咳嗽法。按压胸骨上窝或环甲膜,诱发咳嗽反射。人工气道患者可通过吸痰管刺激气道,促进痰液排出。
五、吸痰操作的规范化要点 吸痰是重要的辅助排痰手段,但操作不当可能造成气道损伤。严格无菌操作是基本原则,戴手套、使用一次性吸痰管,防止交叉感染。 吸痰时动作要轻柔迅速。插入深度要适宜,一般遇到阻力后回退1-2cm。每次吸痰时间不超过15秒,避免长时间负压吸引导致缺氧。 吸痰前后要给予高浓度氧气。特别是对于呼吸功能不全的患者,吸痰前后各给予2-3分钟纯氧,预防低氧血症。吸痰过程中要密切观察患者反应,如有异常立即停止。
六、特殊人群的排痰策略调整 老年患者呼吸肌力量减弱,咳嗽反射迟钝,需要更频繁的辅助排痰。同时要注意心血管监测,避免过度劳累。 儿童患者气道狭小,黏膜娇嫩,操作要更加轻柔。吸痰管选择要合适,负压调节要低,一般新生儿压力控制在8-13kPa,儿童13-20kPa。 重症患者往往多种问题并存,需要综合评估。对于使用肌松药、镇静药的患者,要加强气道湿化和主动吸痰。对于血流动力学不稳定患者,要选择合适的时机,避免加重病情。
七、并发症的预防与处理 排痰过程中可能出现多种并发症。气道黏膜损伤较为常见,表现为痰中带血。要调整操作力度,必要时暂停排痰,给予对症处理。 支气管痉挛多发生在有哮喘史的患者。表现为呼吸困难、喘息音。应立即停止操作,给予支气管扩张剂雾化,必要时使用激素。 心律失常是严重并发症,多见于老年患者和重症患者。操作过程中要密切监测心率和心律,如有异常及时处理。
八、效果评价与持续改进 排痰效果需要客观评价。通过听诊呼吸音变化、观察痰液排出量、监测血氧饱和度等指标,综合评估排痰效果。记录排痰前后对比,为后续治疗提供依据。 建立排痰护理记录单,详细记录评估结果、实施措施、效果评价等。定期回顾分析,总结经验教训,持续改进排痰护理质量。