脑卒中的护理-PPT模板-分享:脑卒中护理指南核心要点与全程管理实战策略
- 2026-04-20 19:12:11

👆👆👆👆👆


【急性期护理:时间窗内的精准干预】
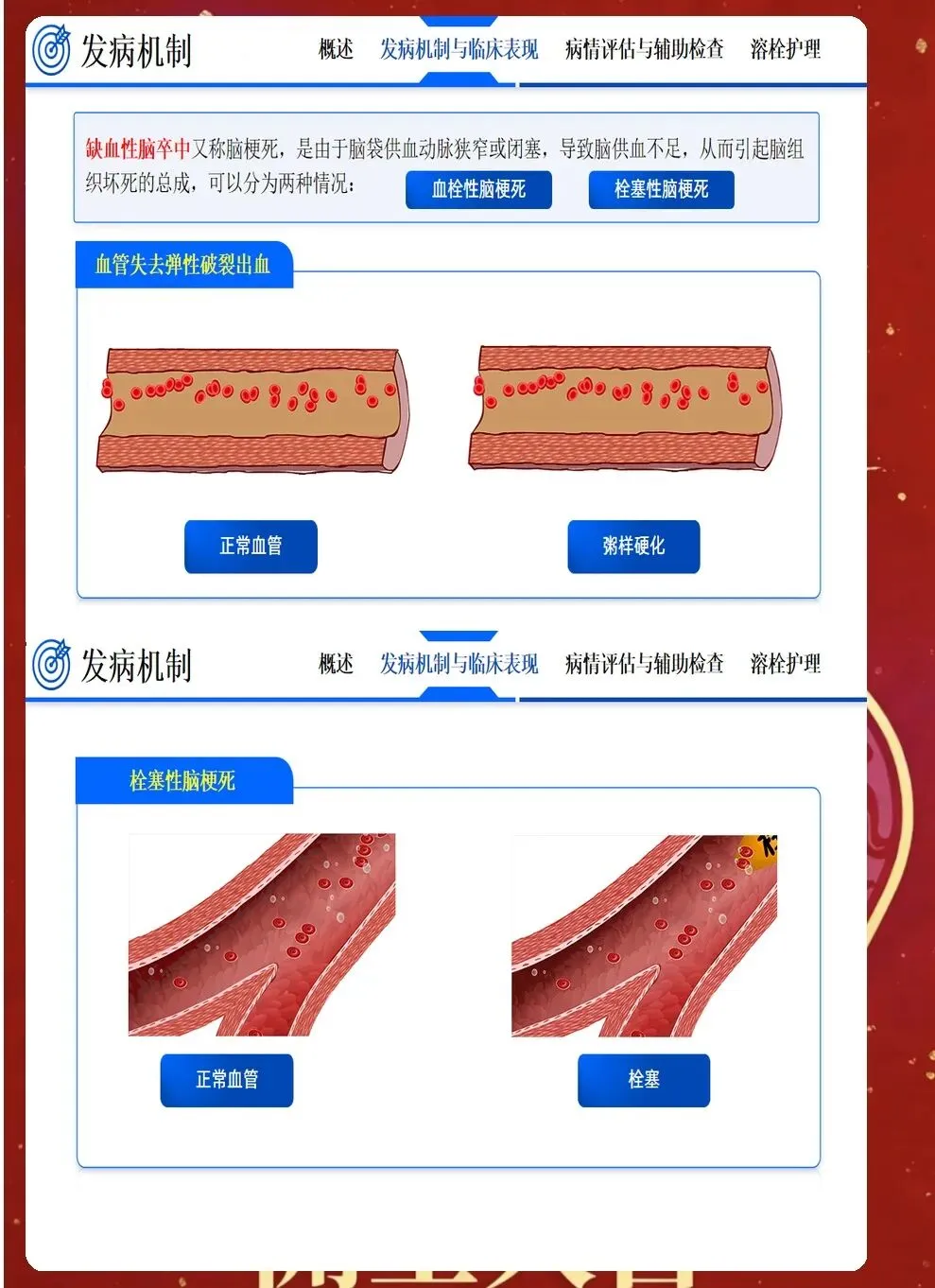
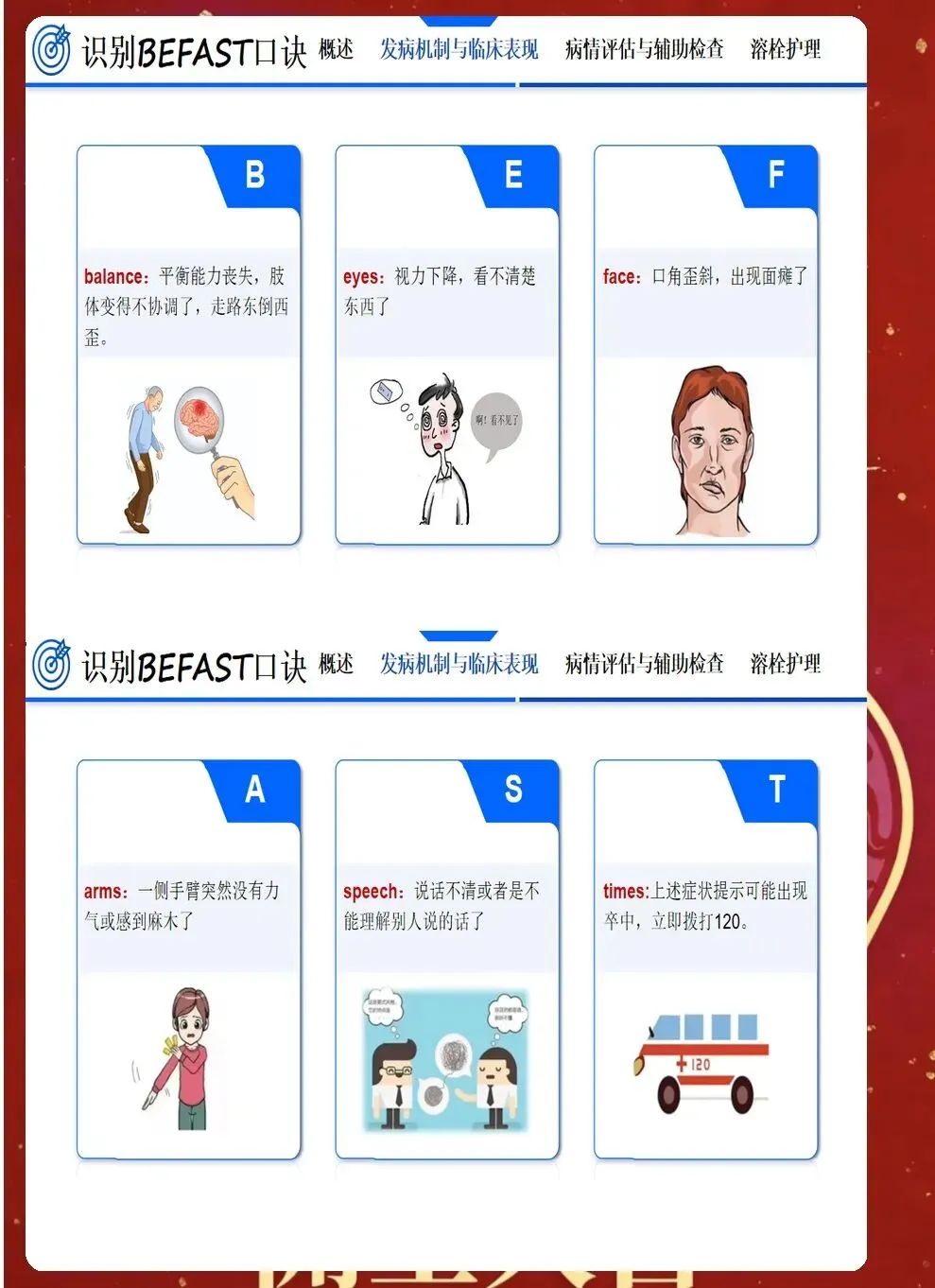
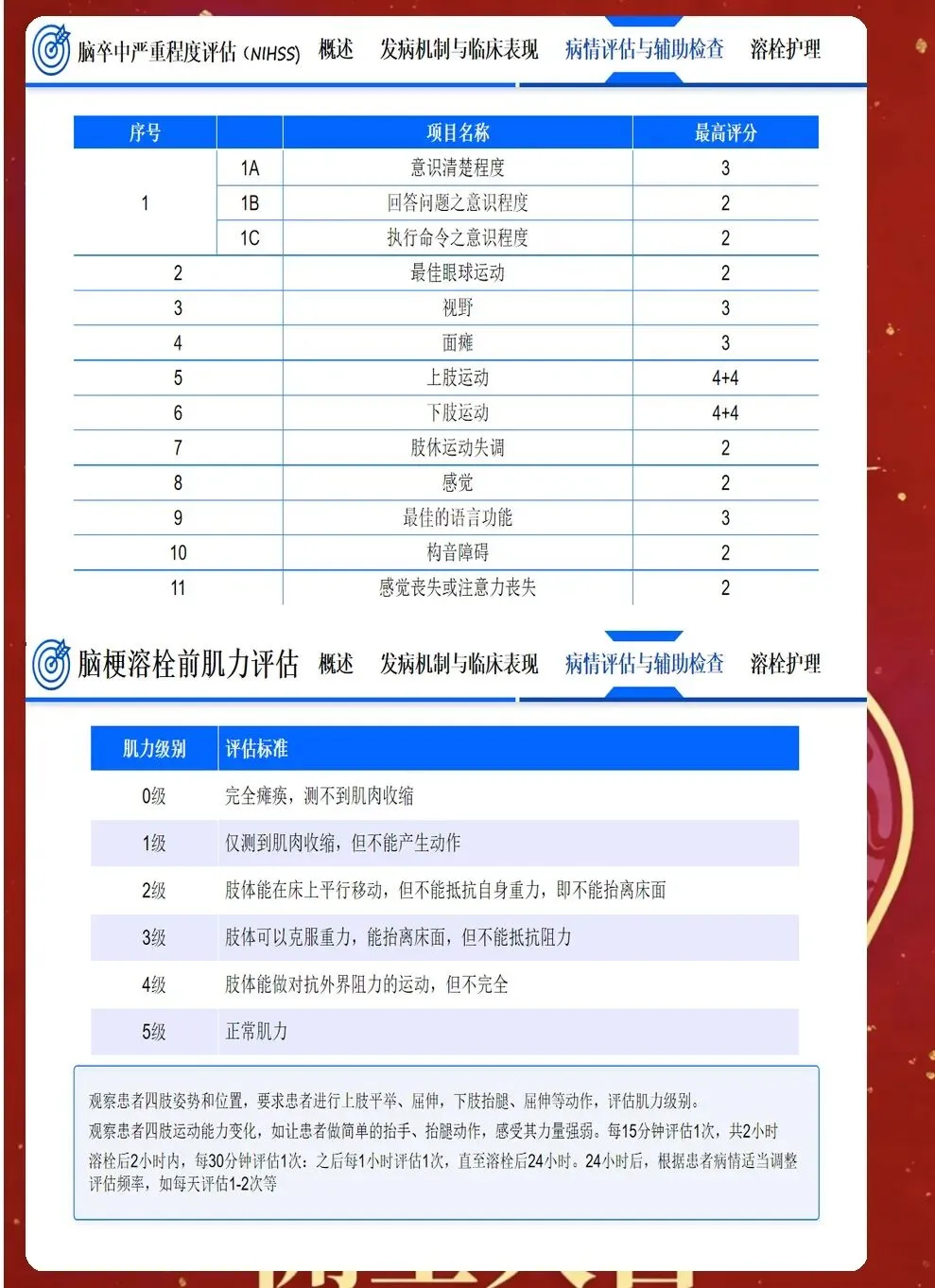
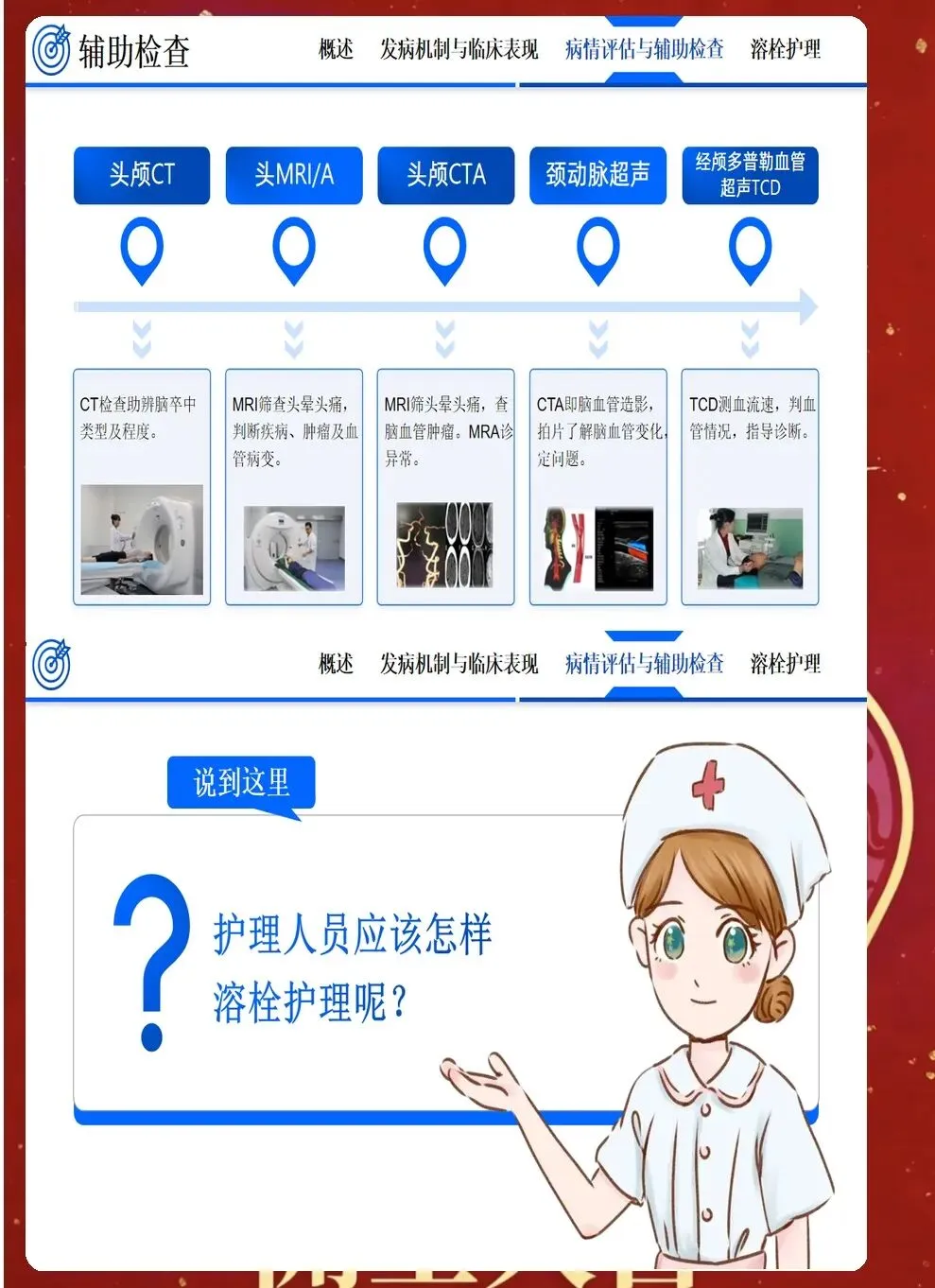
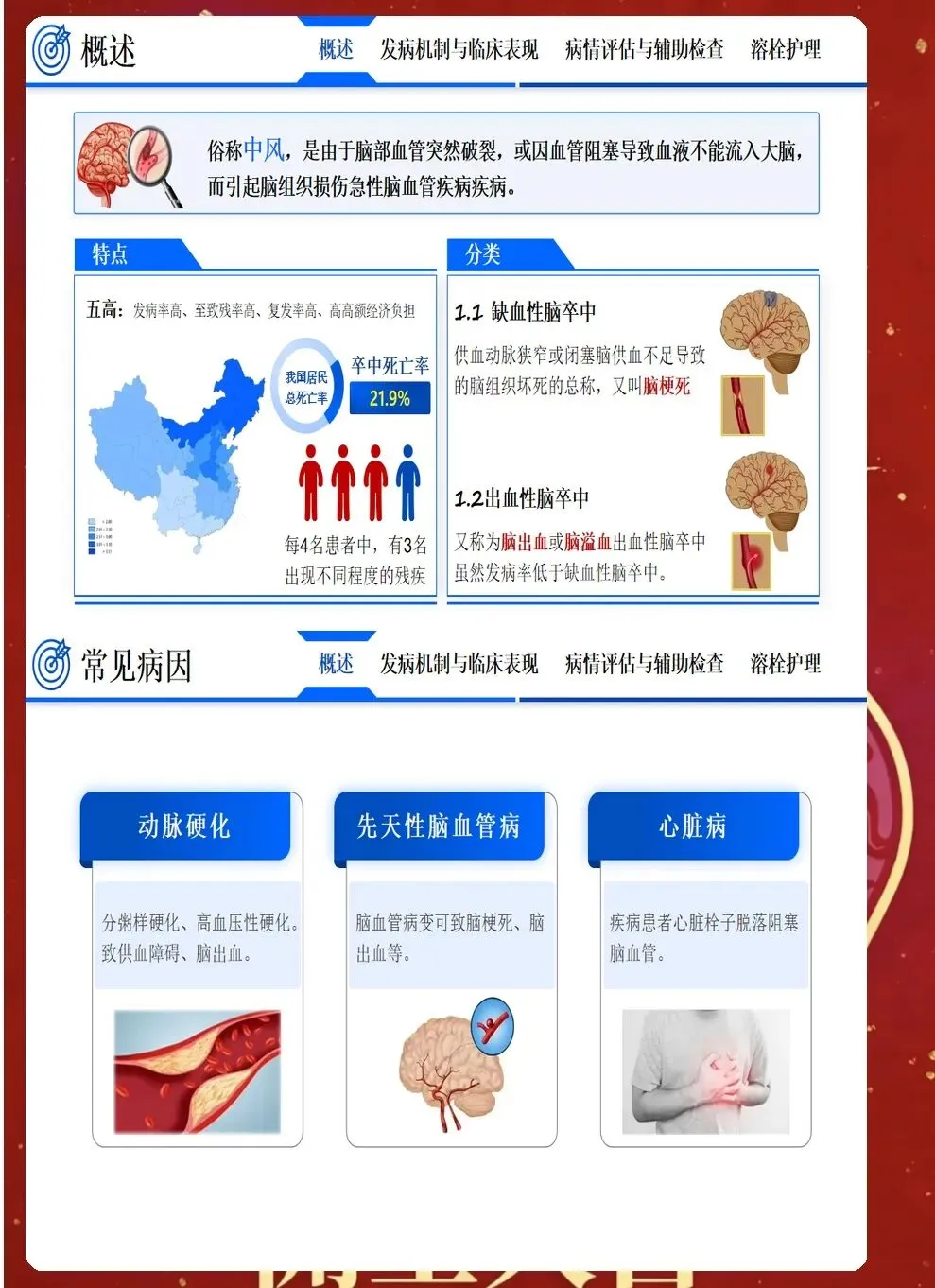
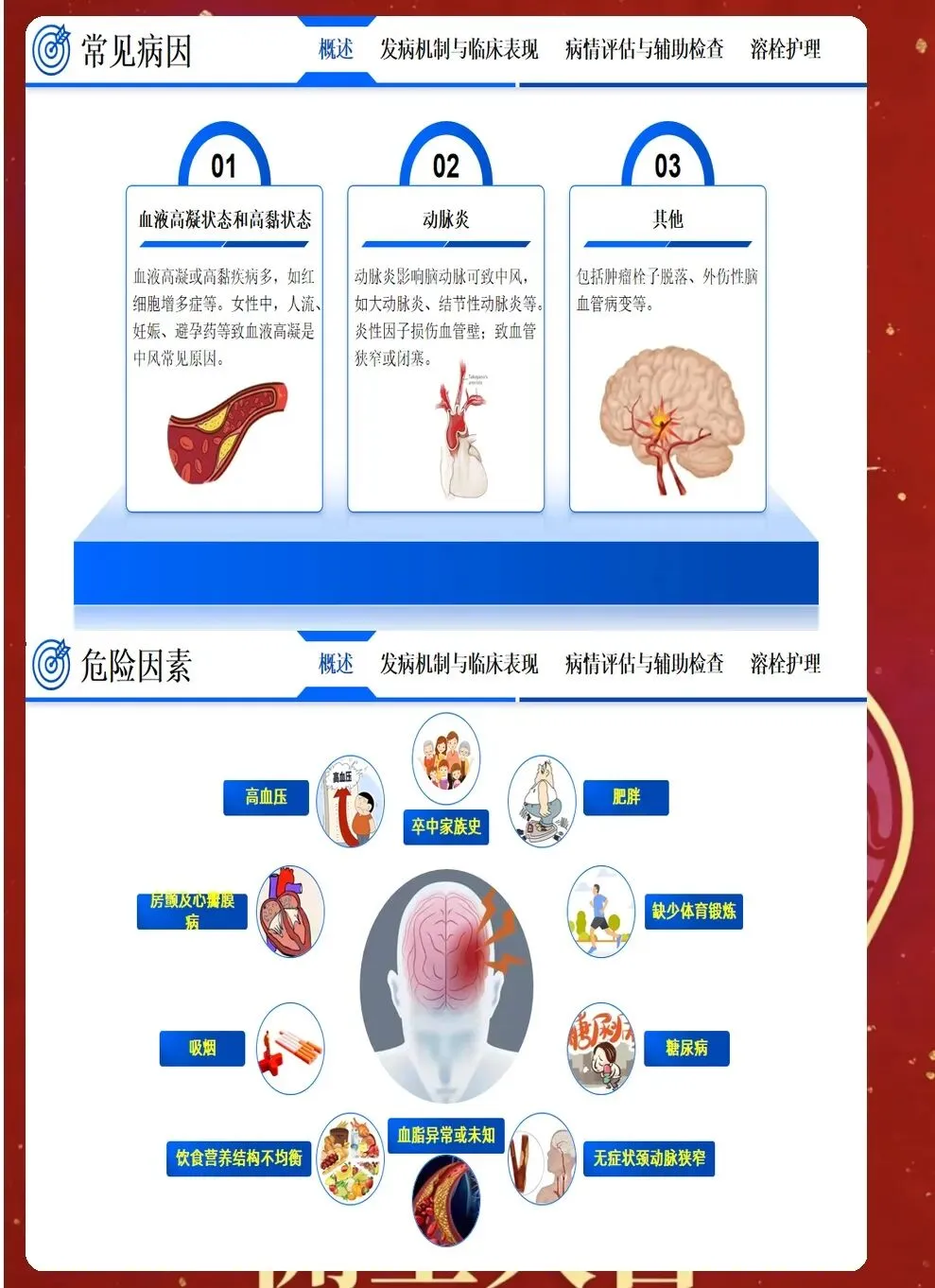
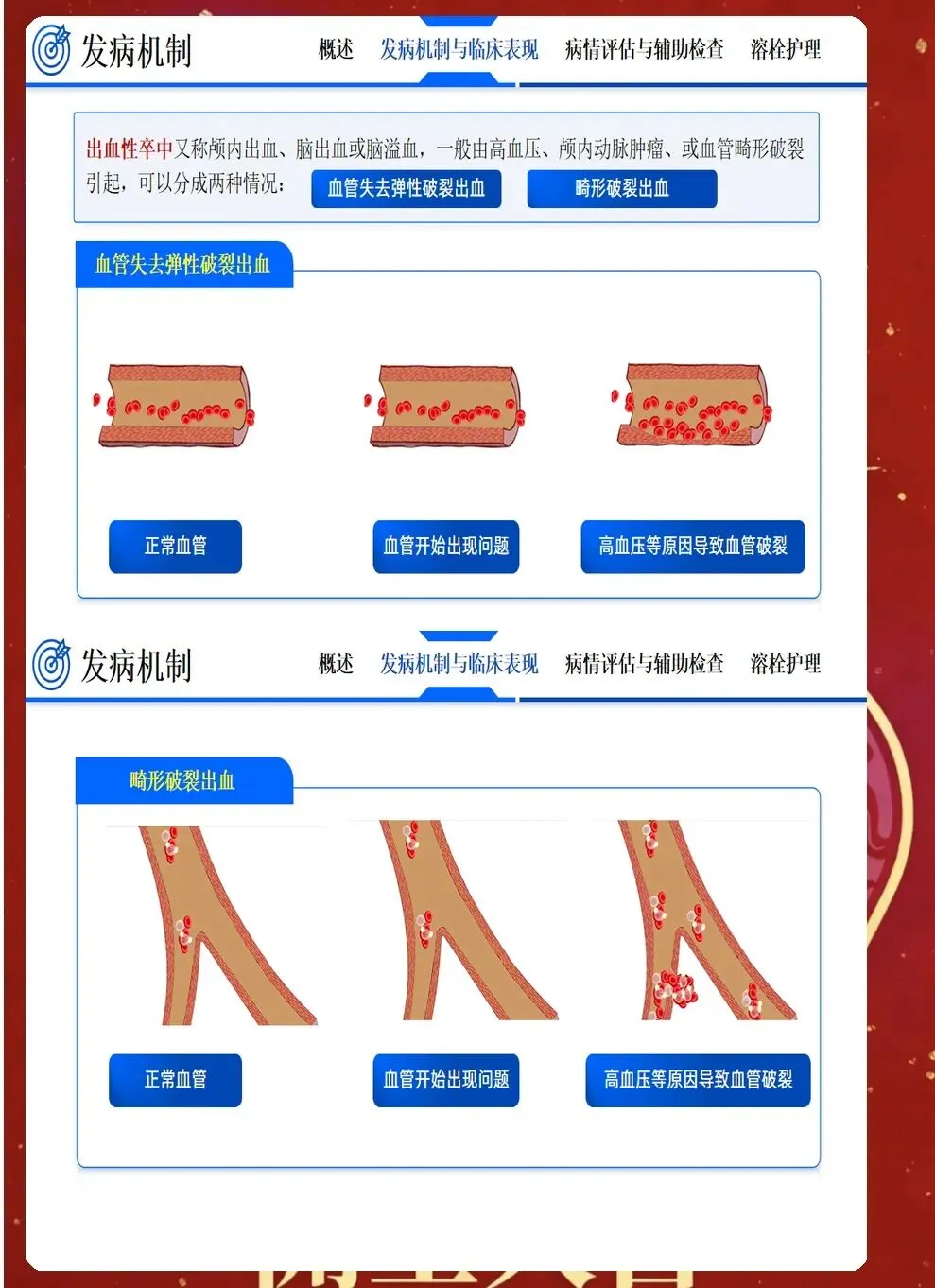
急性期护理的核心是与时间赛跑,在神经细胞发生不可逆损伤前,为再灌注治疗争取时机,同时预防早期并发症。入院后立即启动脑卒中护理路径,10分钟内完成初步评估,包括生命体征、意识状态(GCS评分)、瞳孔大小和对光反射、NIHSS评分评估神经功能缺损程度、血糖监测、建立静脉通路、采集静脉血化验、完成心电图检查。同时立即进行头颅CT检查,区分缺血性卒中和出血性卒中,这是决定治疗方向的关键。
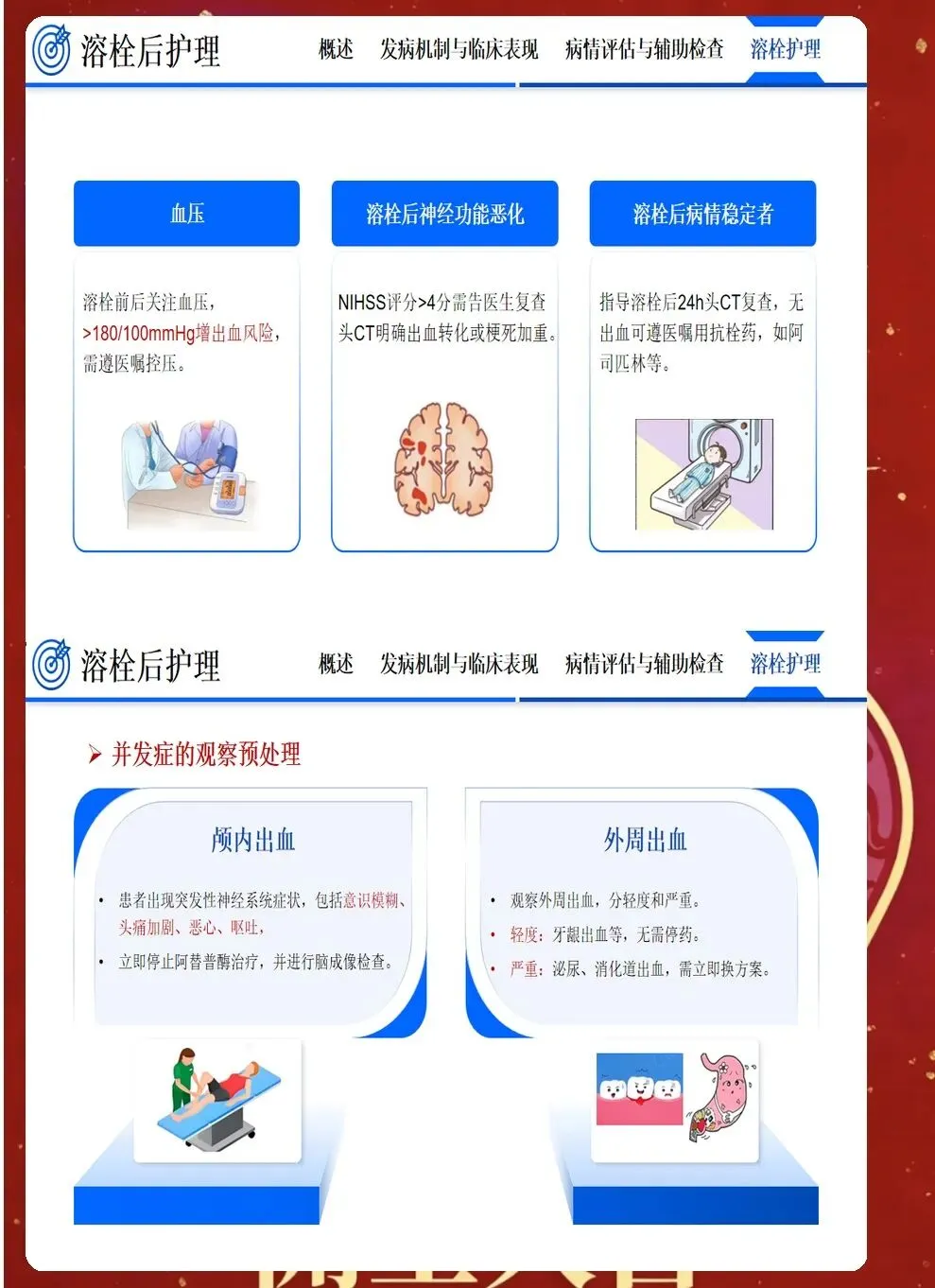
急性期生命体征管理至关重要。血压管理需根据卒中类型和是否溶栓取栓个体化调整:缺血性卒中溶栓前血压<185/110mmHg,溶栓后24小时内血压<180/105mmHg;出血性卒中收缩压<140mmHg(可使用尼卡地平、拉贝洛尔、乌拉地尔静脉降压)。血糖控制:目标7.8-10.0mmol/L,避免低血糖(<3.9mmol/L)和高血糖(>11.1mmol/L),两者都会加重脑损伤。体温管理:体温>37.5℃需寻找感染源,体温>38℃使用物理降温或退热药(对乙酰氨基酚),目标体温<37.5℃,每高1℃,神经系统恶化风险增加2倍。血氧管理:血氧饱和度<94%需吸氧,维持血氧94%-98%,避免过度氧疗(PaO2>300mmHg)导致氧中毒。
溶栓和取栓护理是急性期护理的重点。静脉溶栓(rt-PA 0.9mg/kg,最大90mg)需在发病4.5小时内完成,护理要点:溶栓前评估禁忌证(近期手术、出血倾向、血压过高、血糖过低、血小板减少等),签署知情同意书;溶栓时将rt-PA总量的10%在1分钟内静脉推注,剩余90%在1小时内静脉泵入,泵入速度恒定;溶栓后24小时内绝对卧床,避免深静脉穿刺、肌肉注射、中心静脉置管,避免鼻饲,每15-30分钟监测一次生命体征和神经功能,密切观察出血征象(皮肤瘀斑瘀点、穿刺点渗血、黑便、血尿、意识恶化),一旦怀疑颅内出血,立即停用溶栓药物,急查头颅CT,请神经外科会诊。机械取栓需在发病6-24小时内完成,前循环大血管闭塞患者获益最大。取栓护理要点:取栓前评估血管造影禁忌证(碘过敏、肾功能不全),术前准备(禁食禁饮6小时,导尿,建立动脉通路);取栓时配合医生操作,监测生命体征,使用肝素抗凝(根据体重调整剂量),取栓后转入ICU或卒中单元,监测血压、心率、意识、肢体活动,预防过度灌注综合征(血压控制在基础血压的80%-90%,避免过高)。
【并发症预防:预见性护理策略】
脑卒中急性期并发症多且凶险,预见性预防是护理工作的重中之重。
吞咽障碍与误吸预防
吞咽障碍是脑卒中常见并发症,发生率37%-78%,误吸性肺炎是卒中后死亡的主要原因之一。所有患者必须在首次进食前进行吞咽功能评估,采用洼田饮水试验:患者坐位饮30ml温水,观察是否呛咳和所需时间。1级(5秒内顺利咽下,无呛咳)可正常进食;2级(5-10秒分2次咽下,无呛咳)可尝试糊状食物;3级(5-10秒1次咽下,有呛咳)需吞咽康复训练;4级(10秒以上分2次咽下,有呛咳)需鼻饲营养;5级(频繁呛咳,全部咽下困难)需鼻饲或胃造瘘。吞咽障碍患者需制定个体化进食方案:选择糊状食物,少量多餐,每日4-6次;患者取坐位或半卧位,进食后保持该体位30分钟;进食时环境安静,避免交谈和分心;每口食物咀嚼充分后咽下,观察有无呛咳。误吸的早期识别:进食后突然咳嗽、呼吸困难、发热、血氧下降。一旦怀疑误吸,立即停止进食,拍背协助排痰,必要时吸痰,监测体温和血常规,预防肺炎。