一例新生儿呼吸窘迫综合征的护理个案PPT模板-分享
- 2026-04-17 12:57:11
各位护理姐妹们好,今天想和大家聊聊新生儿呼吸窘迫综合征(NRDS)的护理。这几年早产儿救治成功率越来越高,NRDS作为早产儿最常见的危重症,护理工作显得尤为重要。结合2022年欧洲RDS管理指南和最新临床实践,我把自己的一些护理心得整理出来,希望能给各位一些参考。

👆👆👆👆👆


一、护理评估:抓住这几个关键点
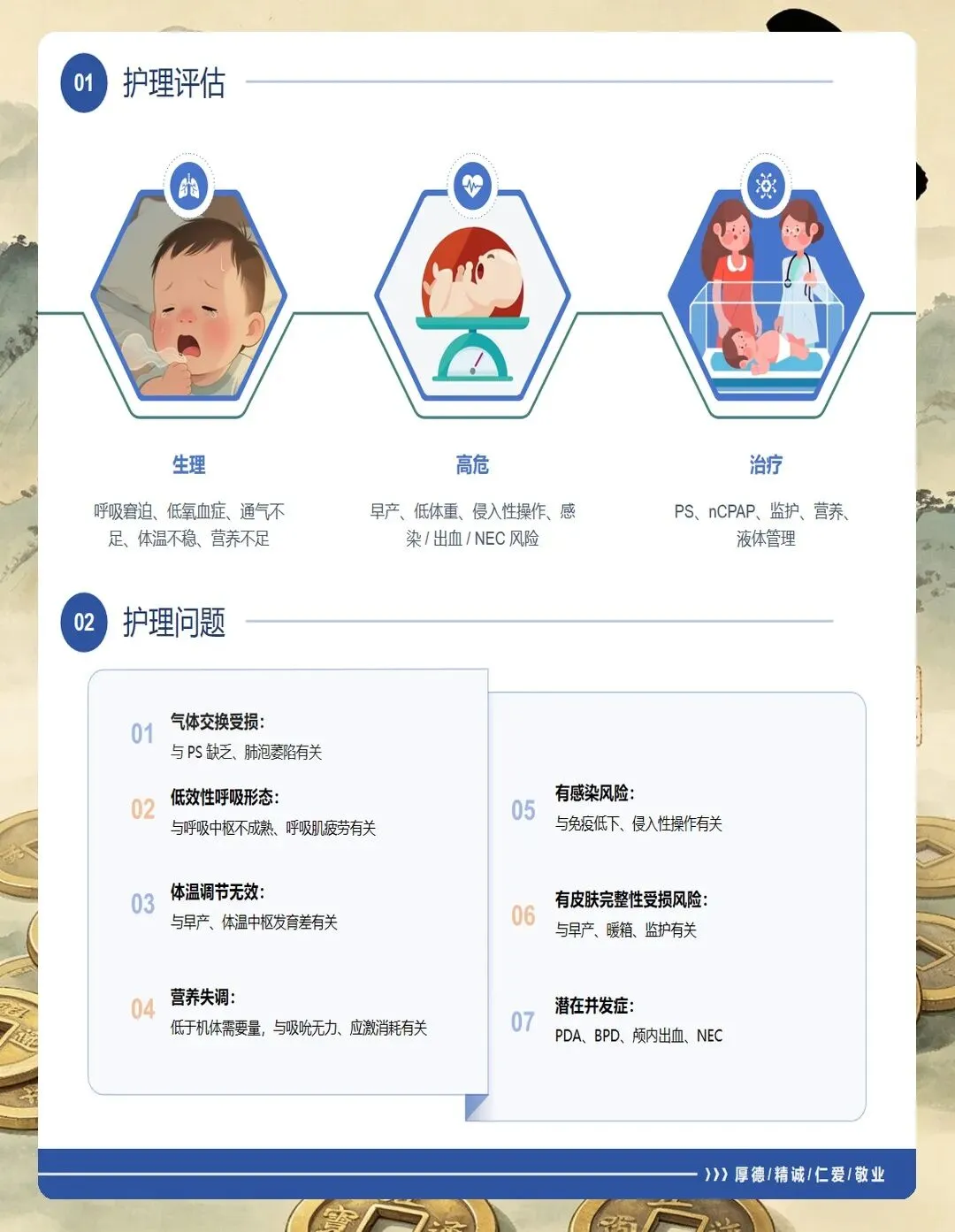
NRDS的护理评估一定要全面细致,我通常从三个维度来把握。
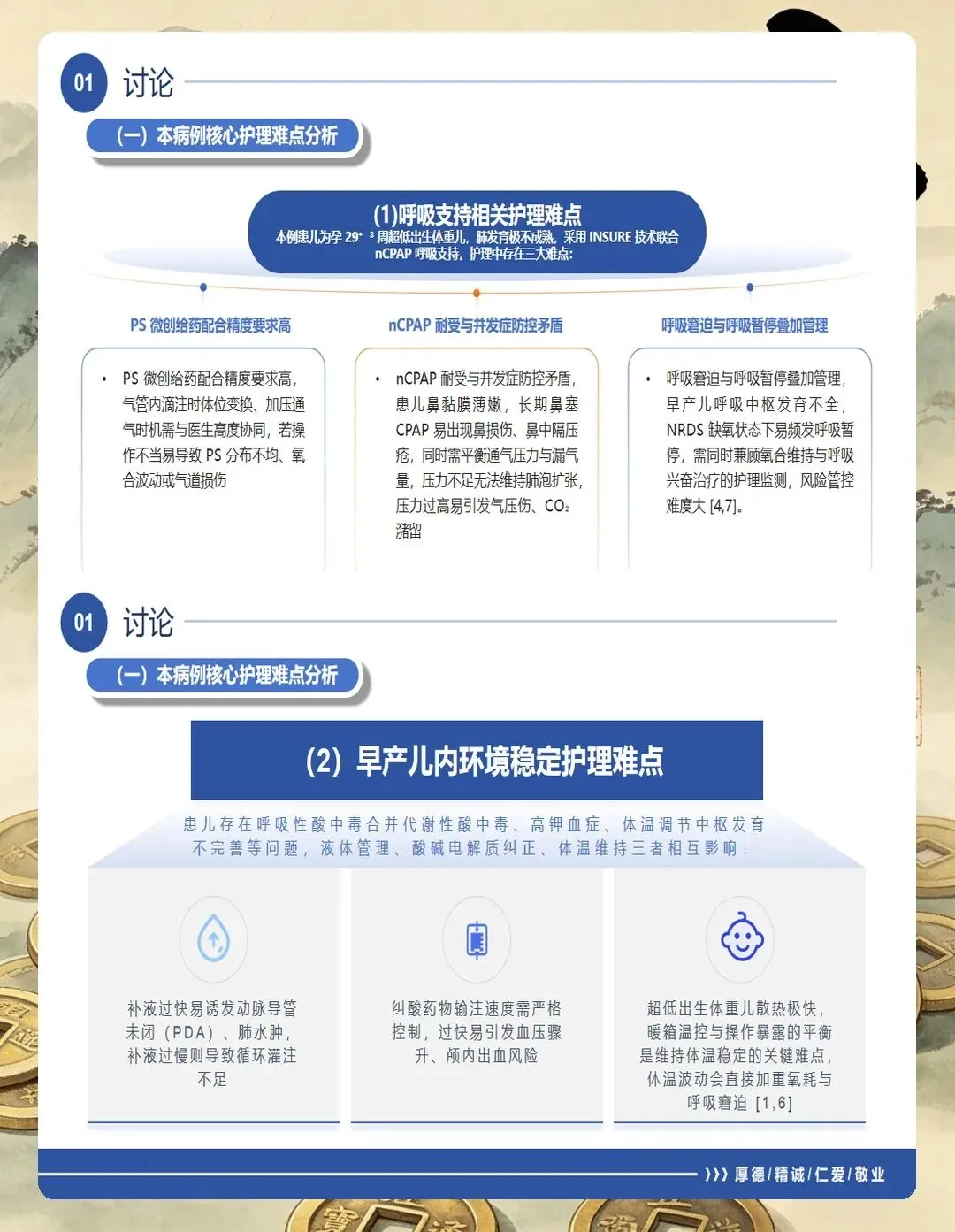
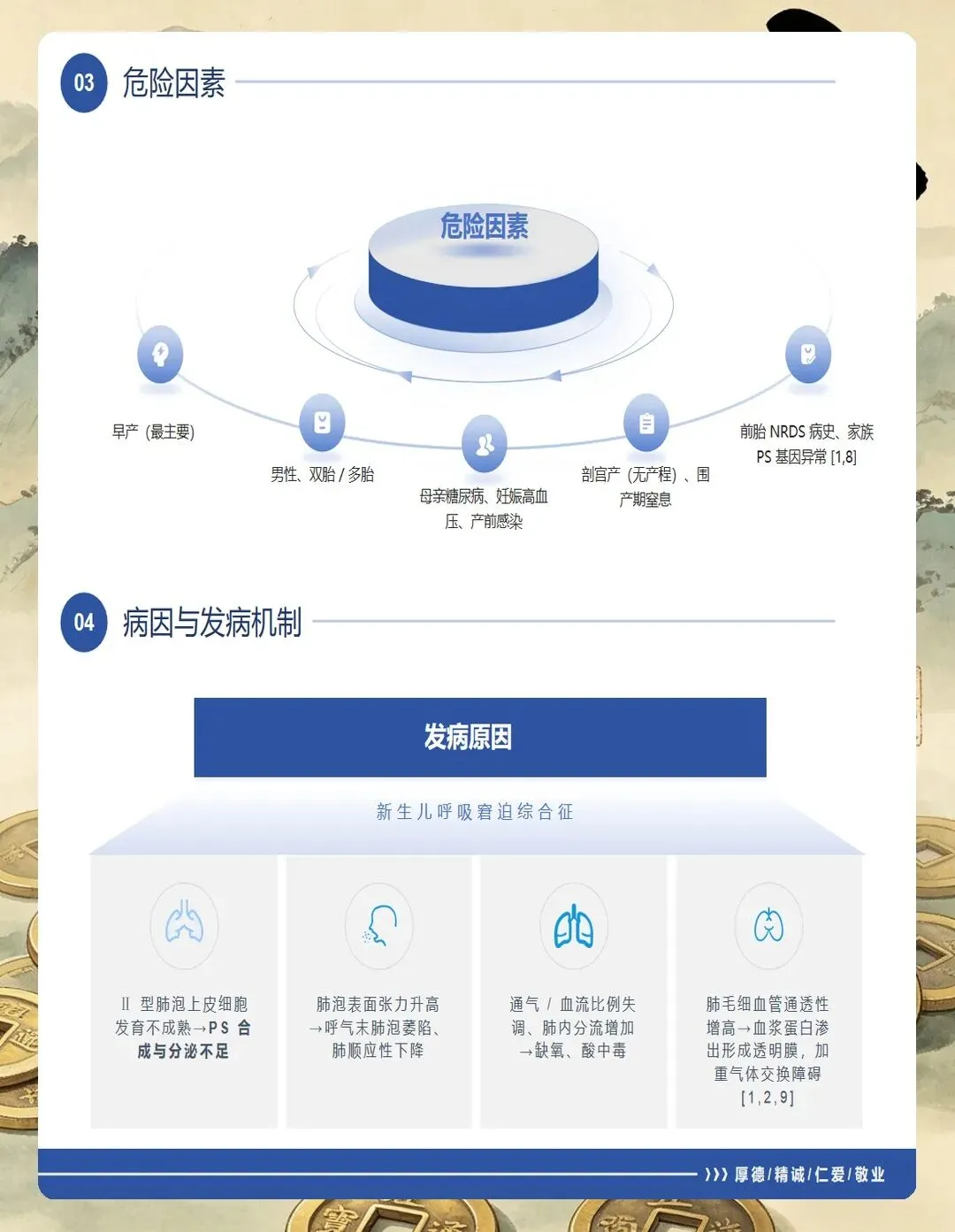
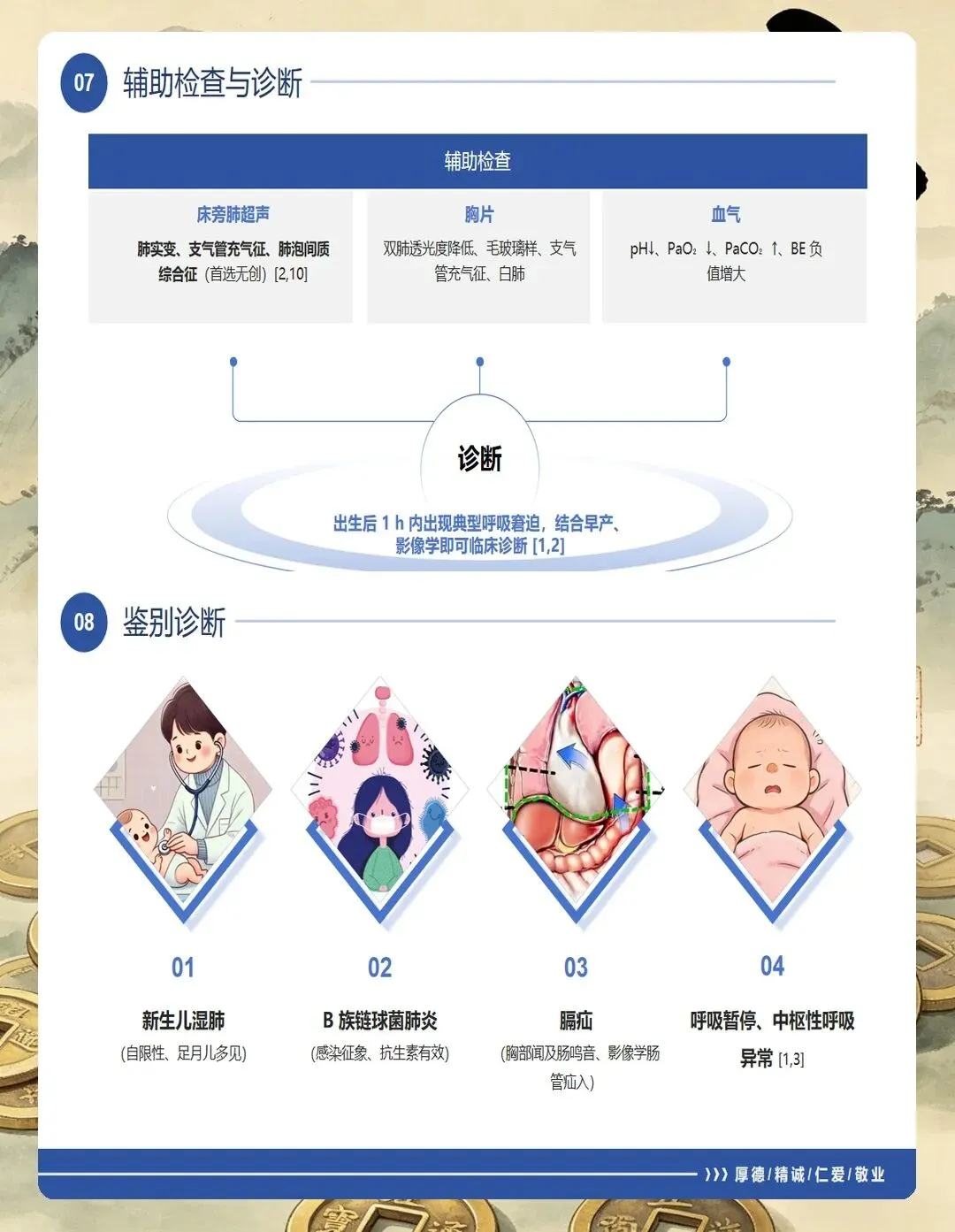
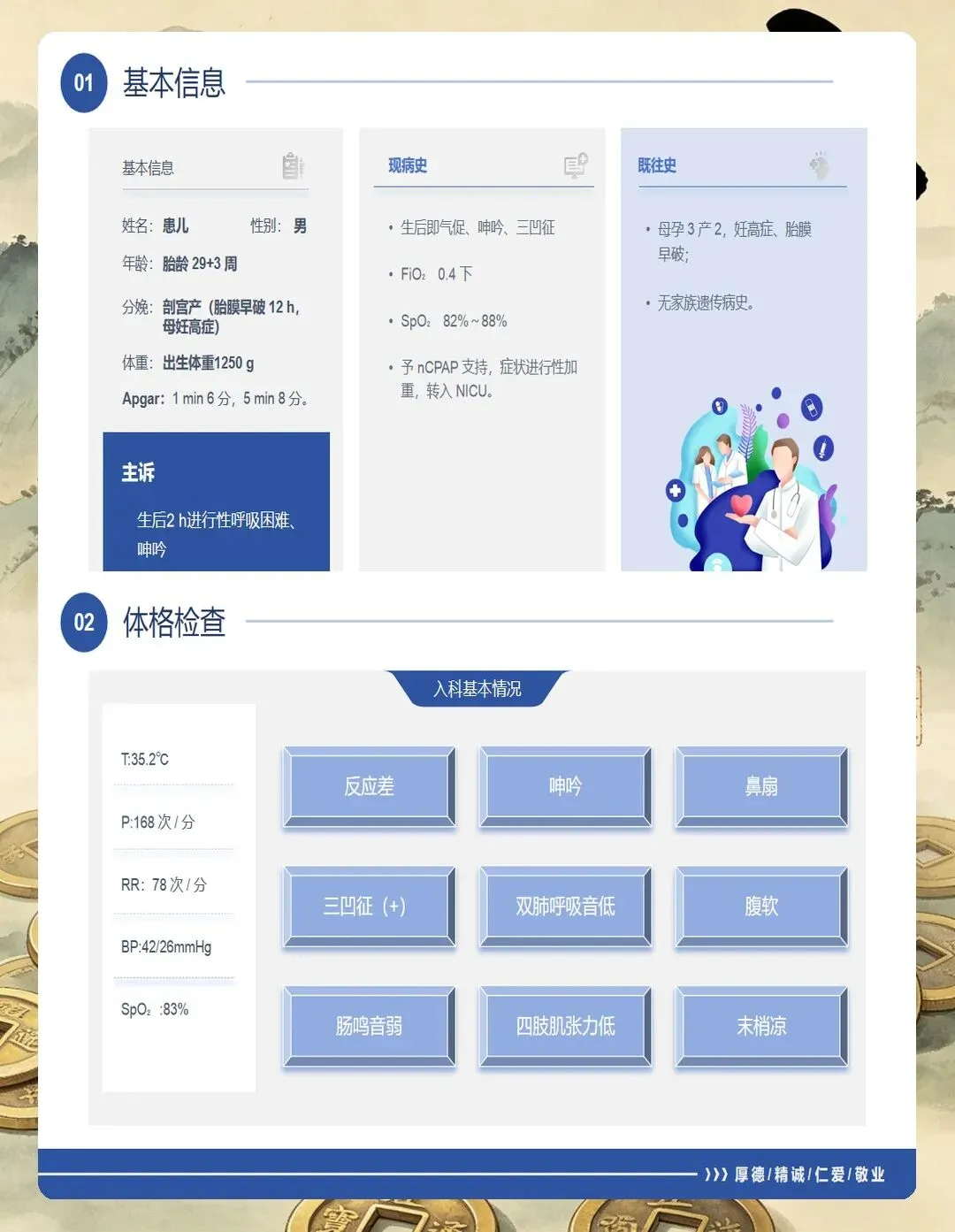
首先是病史评估。 要详细了解患儿的胎龄和出生体重,胎龄越小发病率越高——28周以下的早产儿发病率可达60%~90%。还要询问母亲情况,比如是否有妊娠期糖尿病、产前是否使用过糖皮质激素促进胎肺成熟,这些都直接影响孩子的预后。另外,分娩方式也很关键,剖宫产的孩子因为缺乏产程应激,RDS风险会比阴道分娩高出2~4倍。

其次是呼吸系统评估。 这是重中之重。要观察孩子的呼吸频率是否增快(超过60次/分要警惕)、是否有鼻翼扇动和三凹征、是否有呼气性呻吟。特别要注意的是,NRDS的典型症状多在生后6小时内进行性加重,一旦发现这些表现,要立即通知医生。
第三是家长心理评估。 孩子住进NICU,家长往往焦虑万分。我通常会主动和家属沟通,了解他们的担忧程度和家庭支持情况,适时进行心理疏导。很多时候,家长的配合度直接影响到孩子的照护质量

二、呼吸支持护理:无创优先,细节决定成败
2022年欧洲RDS指南明确提出“无创优先”的理念,CPAP是NRDS一线呼吸支持方式。我重点说说几个护理关键。
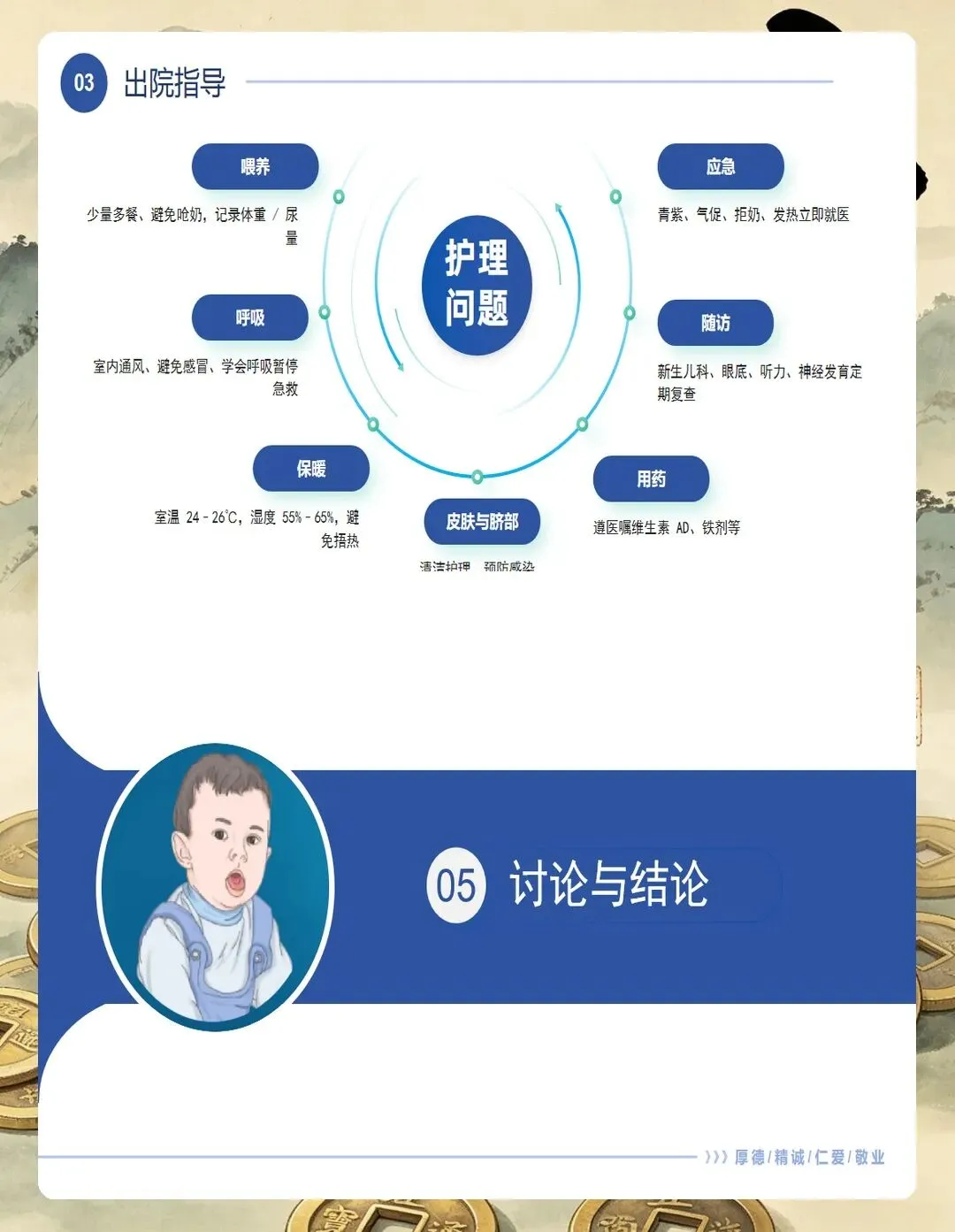
CPAP护理是核心。 初始压力通常设置5~6cmH₂O,指南强调压力不低于6cmH₂O效果更佳。护理时要特别注意这几点:一是鼻塞选择要合适,宽度不超过鼻孔的2/3;二是固定带松紧度要适宜,以能插入一指为准;三是每30分钟就要检查一次鼻部皮肤有无压痕,预防鼻中隔损伤。我习惯在鼻部贴上水胶体敷料“工”字形保护,这个小技巧很实用。
气道管理要规范。 吸痰前一定要评估指征——听到痰鸣音、血氧下降、或者呼吸机报警时再吸,避免过度操作。吸痰时间控制在10~15秒以内,压力设置80~100mmHg。早产儿推荐使用密闭式吸痰系统,可以减少肺容积丢失。对于气管插管的孩子,每班要测量并记录置管深度,检查接头有无松脱。
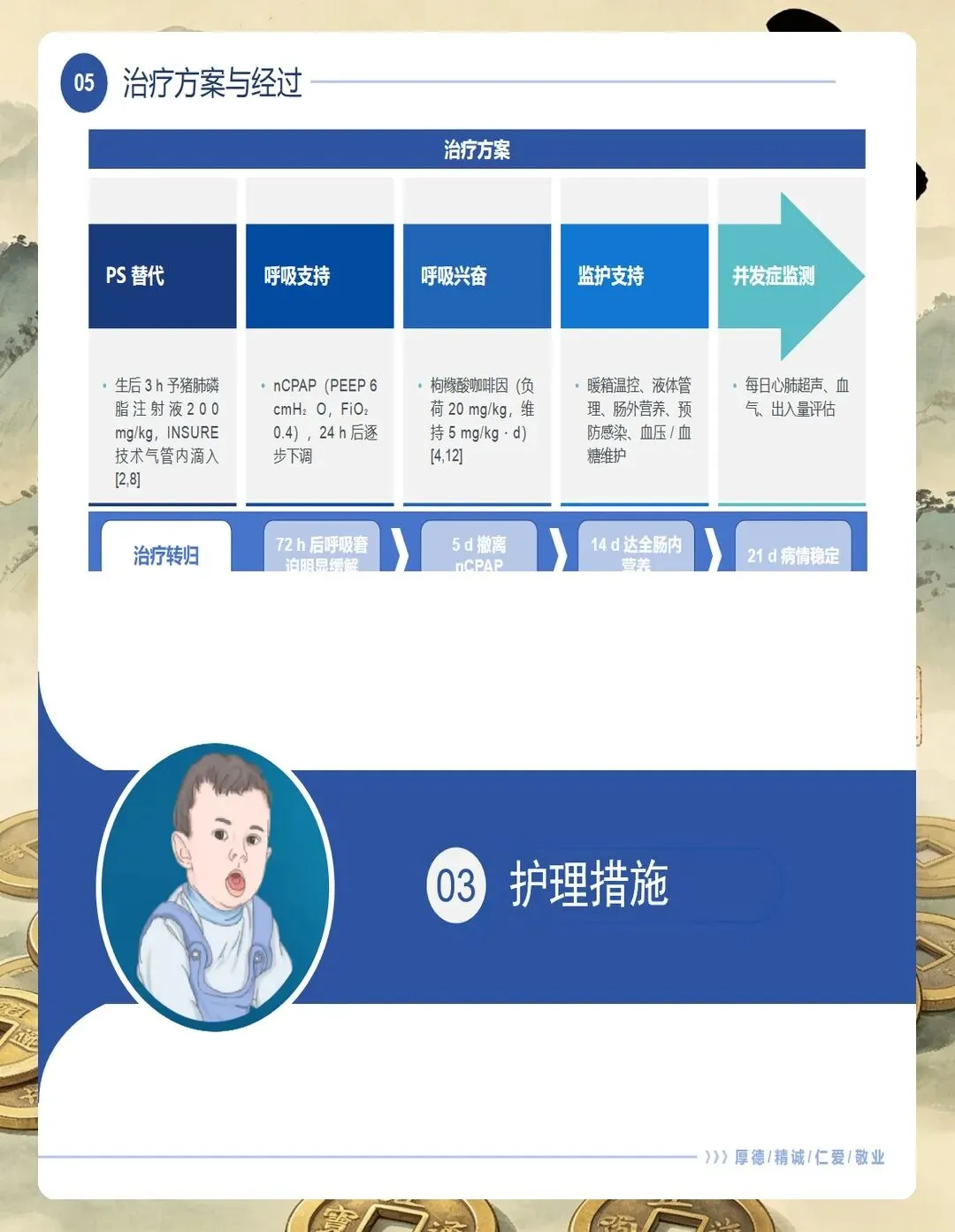
PS给药护理有讲究。 肺表面活性物质(PS)治疗是NRDS的革命性突破,首次剂量推荐200mg/kg,给药时机越早越好——指南强调出生后2小时内效果最佳。给药时孩子要取仰卧位,分四个体位注入,给药后6小时内非必要不吸痰。这个时间点很重要,很多新手容易忽略。

三、综合管理:这些细节不能忘
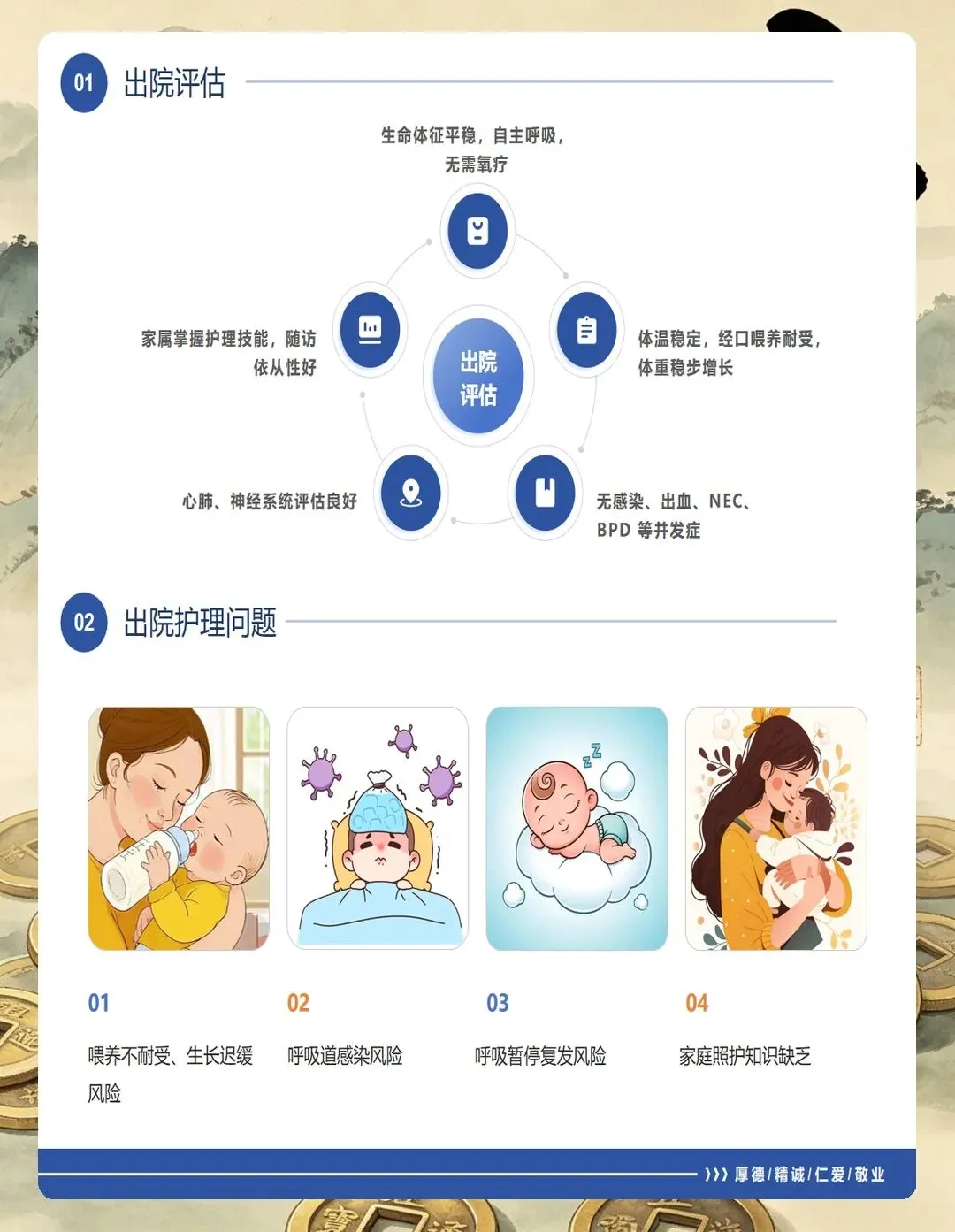
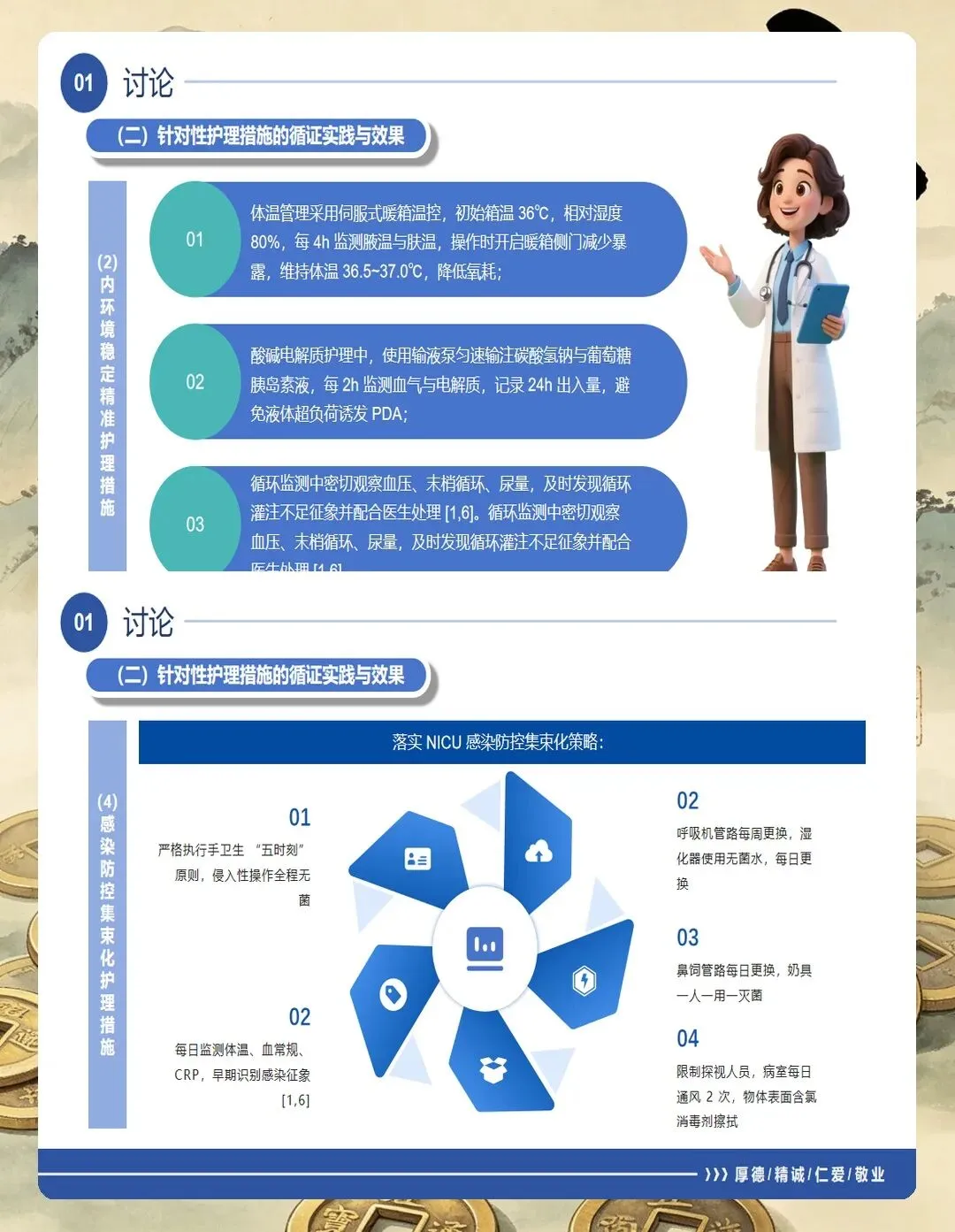
体温管理看似简单,实则关键。 指南要求核心温度维持在36.5~37.5℃。低体温会增加氧耗、加重酸中毒,对早产儿来说是雪上加霜。我通常会把暖箱预热好再接收孩子,极低出生体重儿还要使用保鲜膜包裹减少散热。湿度控制在60%~80%,减少不显性失水。
液体管理要精准。 生后第1天液体量60~80mL/kg,以后每日增加10~20mL/kg。要严格监测每日出入量、尿量和体重变化,避免过多液体加重肺水肿。指南特别强调要限制钠摄入,每日不超过2~3mmol/kg。
营养支持要尽早。 指南推荐在血流动力学稳定的情况下,生后24小时内即可开始微量肠内营养,1~2mL/kg起步,首选母乳。没有办法经口喂养的可以用胃管鼻饲,同时配合肠外营养保证能量摄入。