血气分析结果解读|临床干货全梳理-PPT模板
- 2026-04-18 12:29:32

👆👆👆👆👆


一、读血气前,先把心态摆正
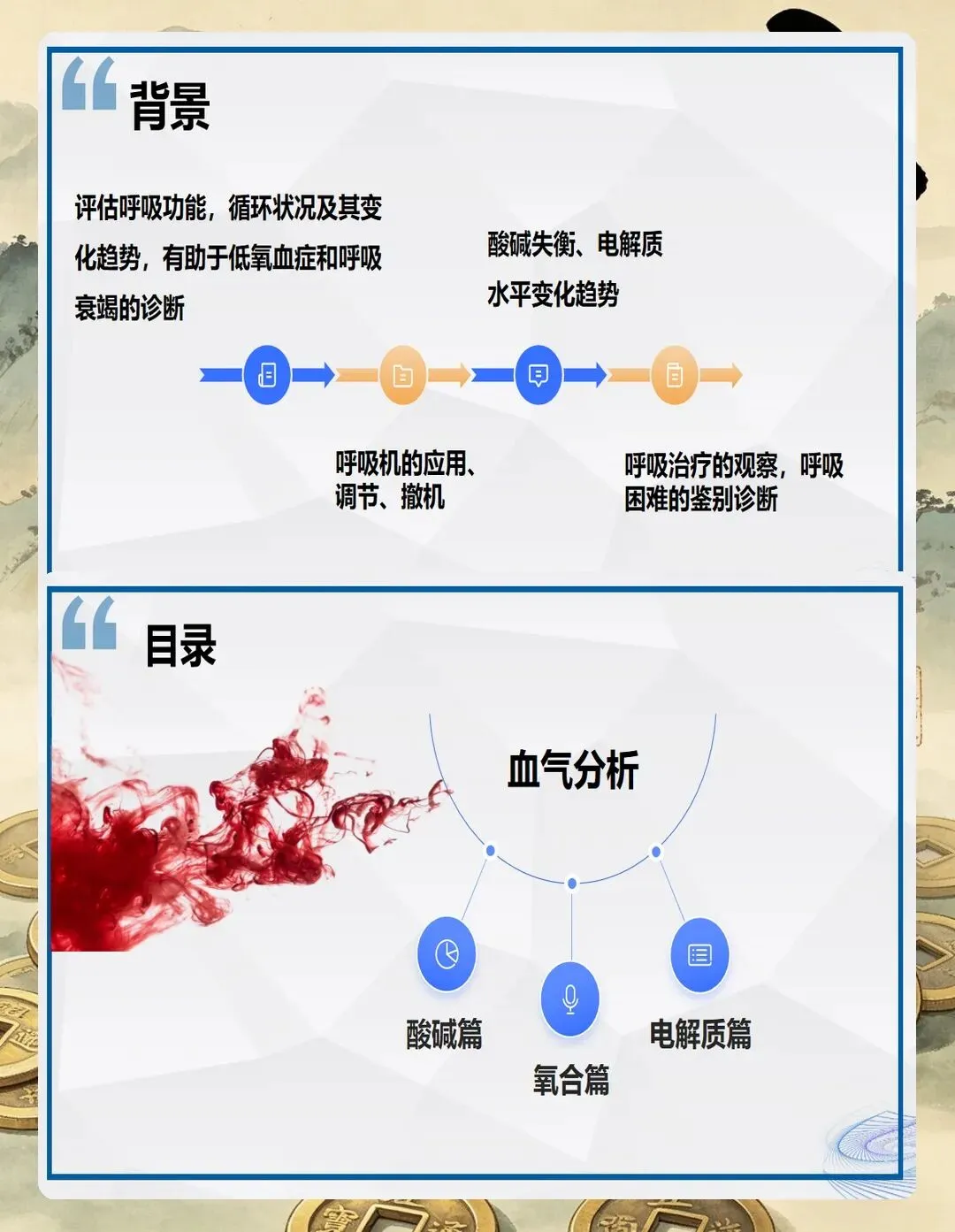
我见过不少年轻同事,一拿到血气单就开始慌,满眼的数字不知道从哪看起。其实读血气跟看病一样,要有个框架。我的习惯是:先问自己三个问题——pH正常吗?如果不正常,是酸还是碱?然后再追问:呼吸因素参与了还是代谢因素参与了?
别小看这个思路,很多新手容易犯的错就是跳步。看到PaCO2高了就说是呼酸,看到HCO3-低了就说是代酸,但这两个异常是不是"配套"的?有没有可能是混合型?带着问题去看结果,效率高得多



二、我解读血气的"四步法"
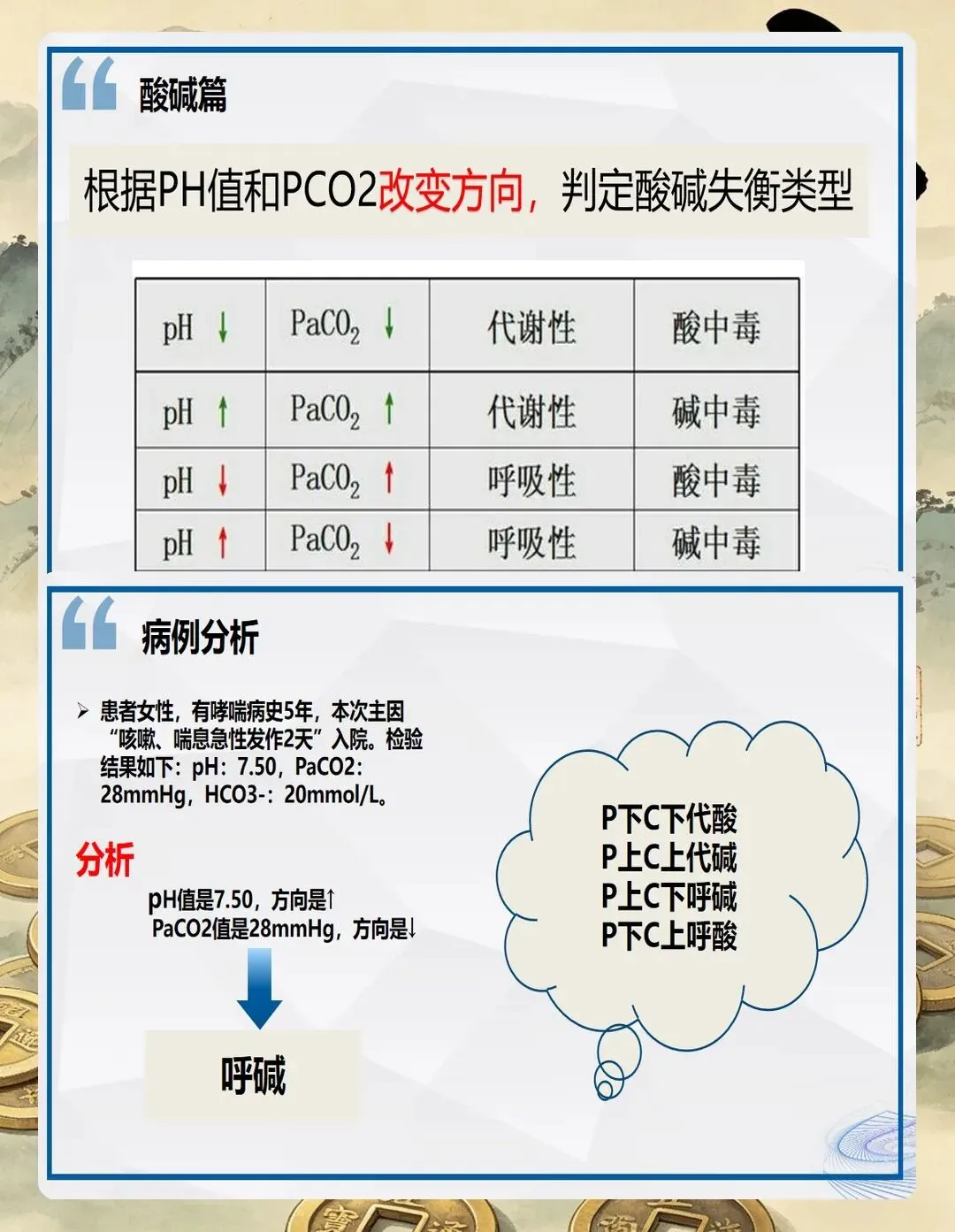
第一步:看pH值,定方向
pH值7.35到7.45是正常范围,这是个总开关。低于7.35——酸血症;高于7.45——碱血症。但这里有个坑:pH正常不代表没有酸碱失衡!我之前管过一个慢阻肺的老爷子,pH7.38看着还行,但仔细一看PaCO2已经52mmHg、HCO3-32mmol/L,这是典型的慢性呼酸合并代碱代偿,单纯看pH就漏掉了。

第二步:看PaCO2和HCO3-,找原因
pH偏向哪边,原发因素就在哪边。如果是酸血症,这时候要判断是呼吸性酸中毒还是代谢性酸中毒。如果是碱血症,则相反。
怎么判断?我的经验是看哪个指标跟pH"同心同德"。比如pH7.28(酸),PaCO2是48mmHg(升高),HCO3-是22mmol/L(正常)——那原发就是呼酸,因为PaCO2的方向跟pH一致。如果这时候HCO3-也低了,那就更要警惕混合型。



第三步:算代偿预期值,识破混合型
这步是区分单纯性和混合型的关键。我习惯用这几个公式:
急性呼吸性酸中毒时,HCO3-代偿有限,每升1mmHg的PaCO2,HCO3-只增加0.1mmol/L左右。如果是慢性,代偿会强得多,每升1mmHg的PaCO2,HCO3-能增加0.35mmol/L左右。
有个患者我印象很深:pH7.32,PaCO2 60mmHg,HCO3- 30mmol/L。单纯看数字好像还行,但如果按急性呼酸算,预期HCO3-应该是24左右,实际30明显偏高,说明合并了代碱。

第四步:看辅助指标,验证判断
SaO2反映血红蛋白的氧合程度,正常95%以上。但要注意,SaO2跟PaO2不是线性关系,在PaO2达到80mmHg以上时,SaO2已经接近100%了。BE(剩余碱)也是个好帮手,正值代表碱剩余,负值代表酸剩余,跟HCO3-一起看能互相验证。

三、几种常见失衡的快速判读
代谢性酸中毒最常见,pH低、HCO3-低、BE负值增大。但临床上有时候会遇到AG(阴离子间隙)升高的代酸,这时候要追问有没有乳酸堆积、肾功能不全、或是用了某些药物。
呼吸性酸中毒典型表现是pH低、PaCO2高。危重患者出现意识障碍、呼吸抑制的时候要高度警惕。我有个习惯,每次看到COPD患者使用镇静药,都会多问一句:呼吸抑制了吗?要不要复查血气?

代谢性碱中毒容易被忽视。危重患者长期禁食、利尿、呕吐,容易出现低钾低氯碱中毒。pH高、HCO3-高、BE正值,这时候不仅要补碱纠正,还要找找诱因。
呼吸性碱中毒常见于焦虑、发热、疼痛刺激,还有ARDS早期。有时候患者主诉胸闷憋气,血气单一查PaCO2低得吓人,这种情况首先要排查有无低氧血症。
混合型失衡是最考验功力的。比如代酸合并呼酸、呼碱合并代碱,这些在ICU患者身上太常见了。我的经验是:不要急于下结论,把每个指标都代入公式算一遍,差距大的地方往往藏着真相