过敏性休克急救与护理-PPT模板-分享:临床实战指南与流程化抢救的质量控制体系
- 2026-04-22 07:41:15
过敏性休克是一种危及生命的急性过敏反应,病情进展迅速,若不及时处理,可能导致严重后果。据统计,全球每年约有5000万例严重过敏反应,其中约1%-2%会发展为过敏性休克,病死率高达0.5%-5%。面对这一临床急症,快速识别、流程化抢救是降低病死率的关键。本文将从临床实战角度,结合质量控制理念,系统阐述过敏性休克的急救与护理要点,为一线医护人员提供实用参考。

👆👆👆👆👆



一、快速识别:把握黄金救治时间窗
过敏性休克的早期识别是抢救成功的前提。医护人员需要密切观察患者的生命体征变化,尤其是呼吸系统和循环系统的改变。
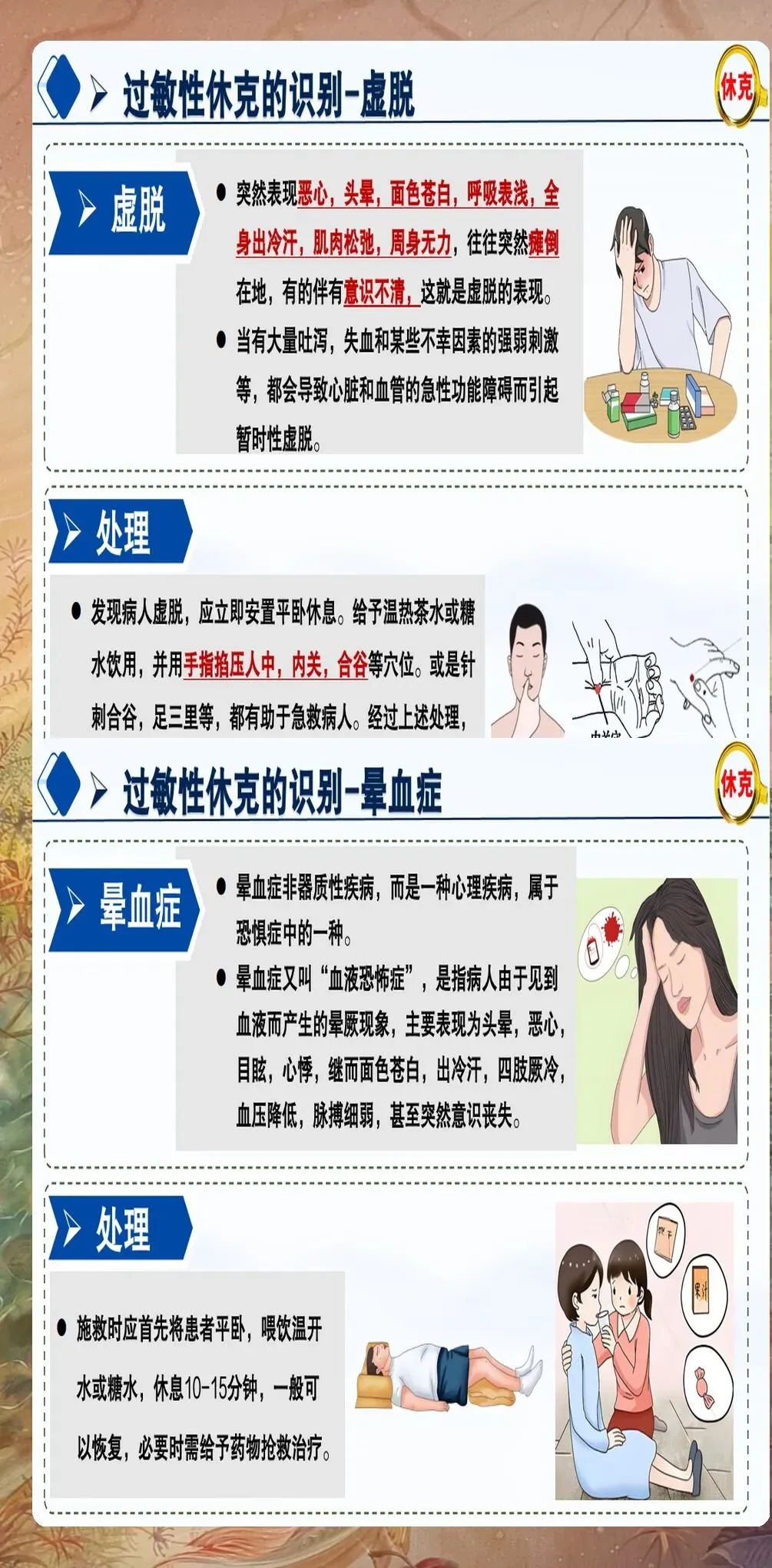
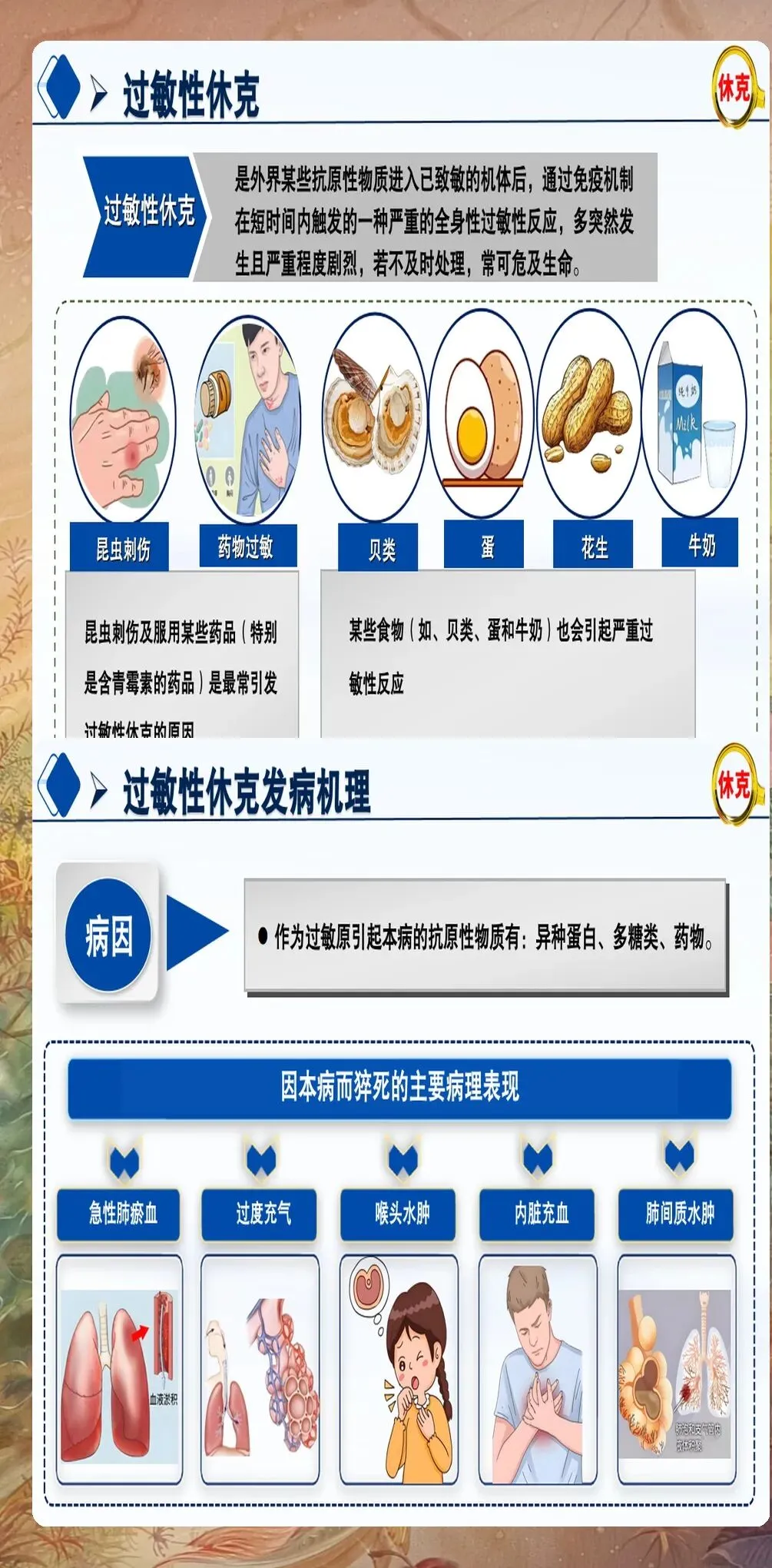
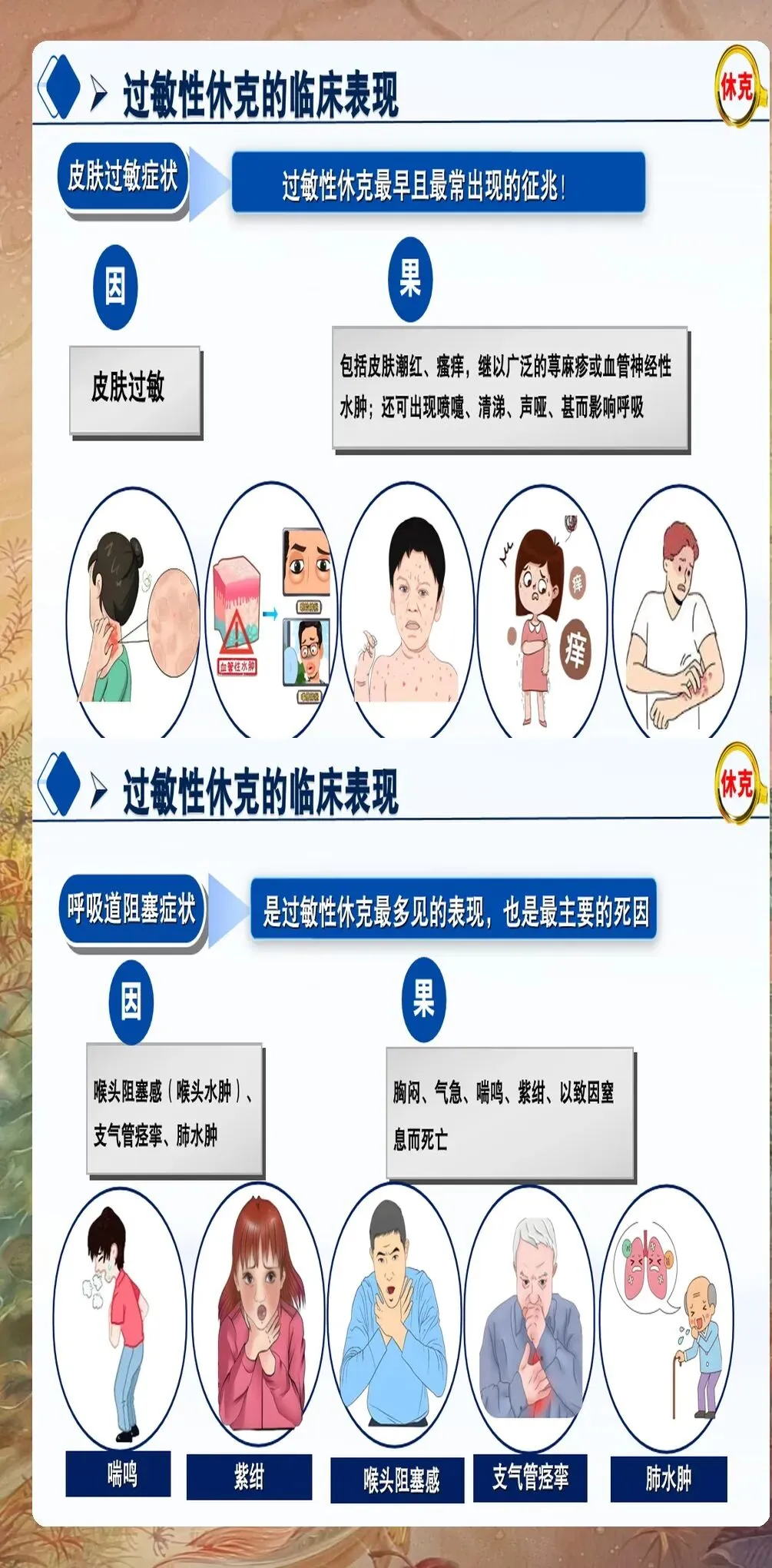
临床表现识别:过敏性休克的典型表现为突然出现的皮肤症状(如荨麻疹、血管性水肿、皮肤瘙痒等)、呼吸道症状(如喉头水肿、支气管痉挛、呼吸困难等)、心血管症状(如低血压、心动过速、心律失常等)、胃肠道症状(如恶心、呕吐、腹痛等)。需要注意的是,部分患者可能仅表现为非典型症状,如意识改变、尿失禁等。
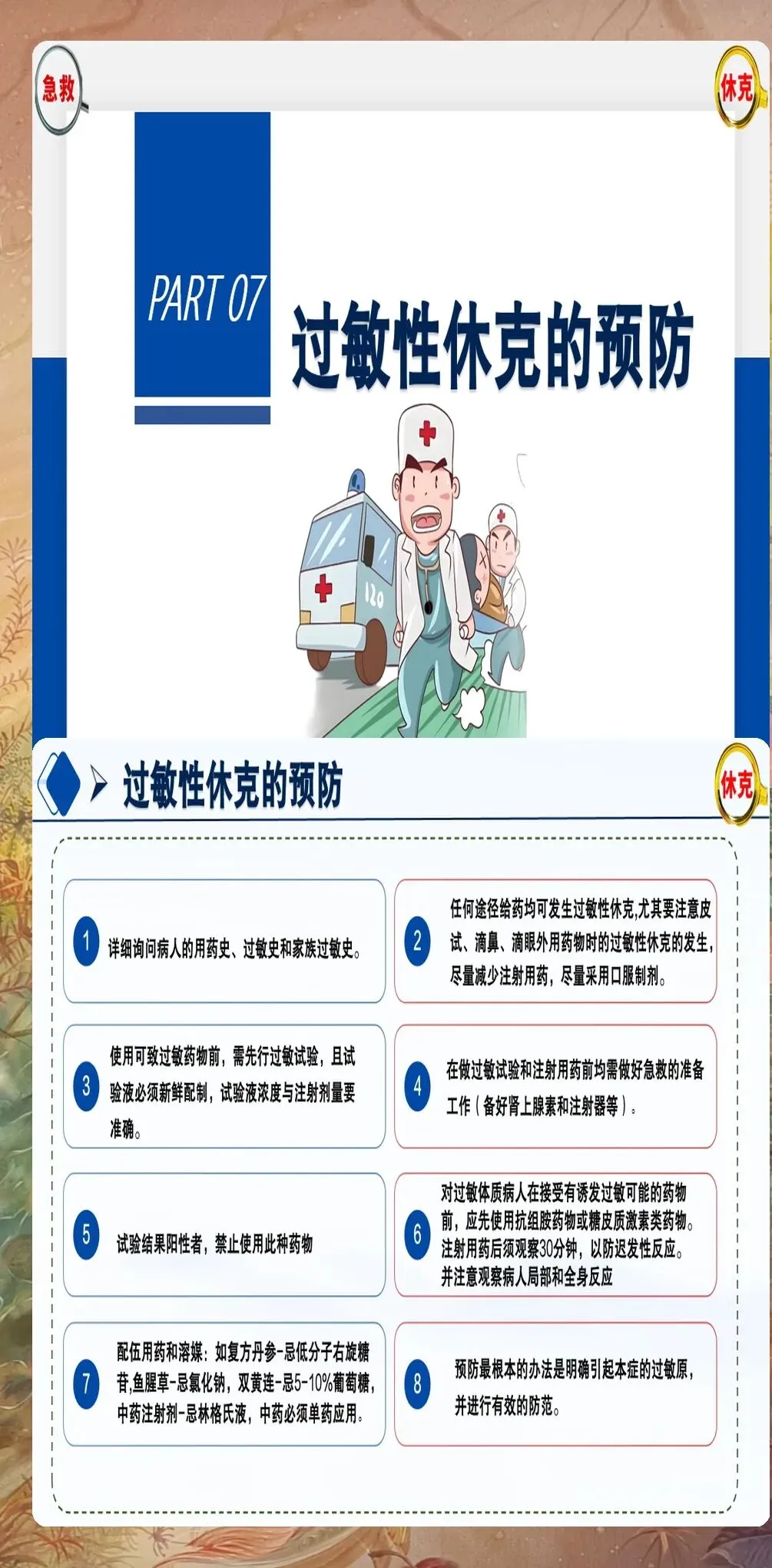
高危人群筛查:有过敏史(如药物过敏、食物过敏、昆虫叮咬过敏等)的患者是过敏性休克的高危人群。使用高致敏性药物(如青霉素类抗生素、造影剂、麻醉剂等)时,应高度警惕过敏性休克的发生。建议建立高危患者清单,加强监测和预防措施。
预警信号识别:在过敏反应早期,患者可能出现轻微症状,如皮肤潮红、瘙痒、轻微呼吸困难等。这些预警信号可能是严重过敏反应的前兆,应立即评估患者情况,准备抢救物资。建议建立过敏反应预警评分系统,指导临床决策。

二、流程化抢救:争分夺秒,规范处置
过敏性休克的抢救需要争分夺秒,规范的处置流程是保障抢救效果的关键。建议采用"评估-急救-监测"的闭环管理流程。
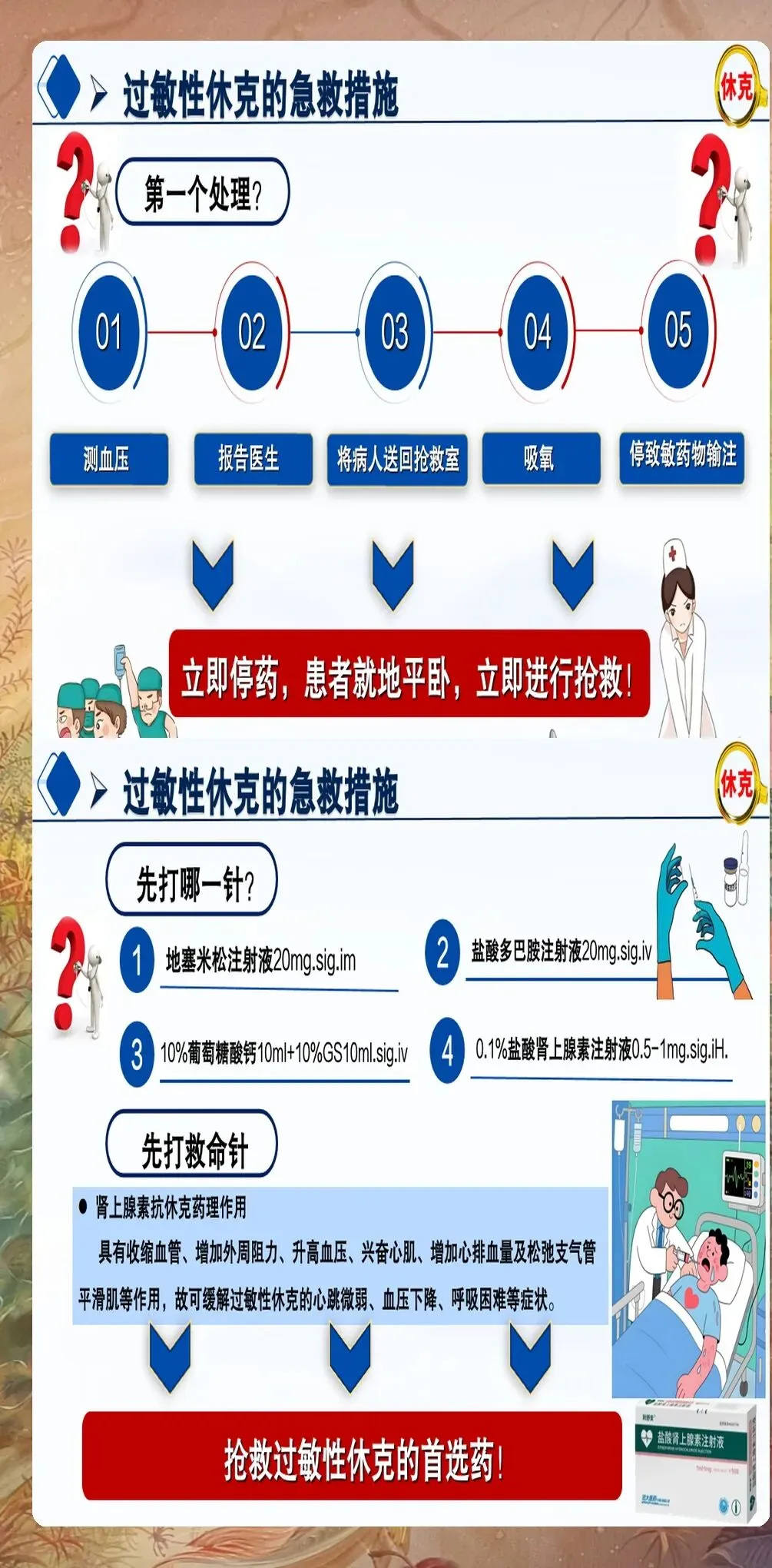
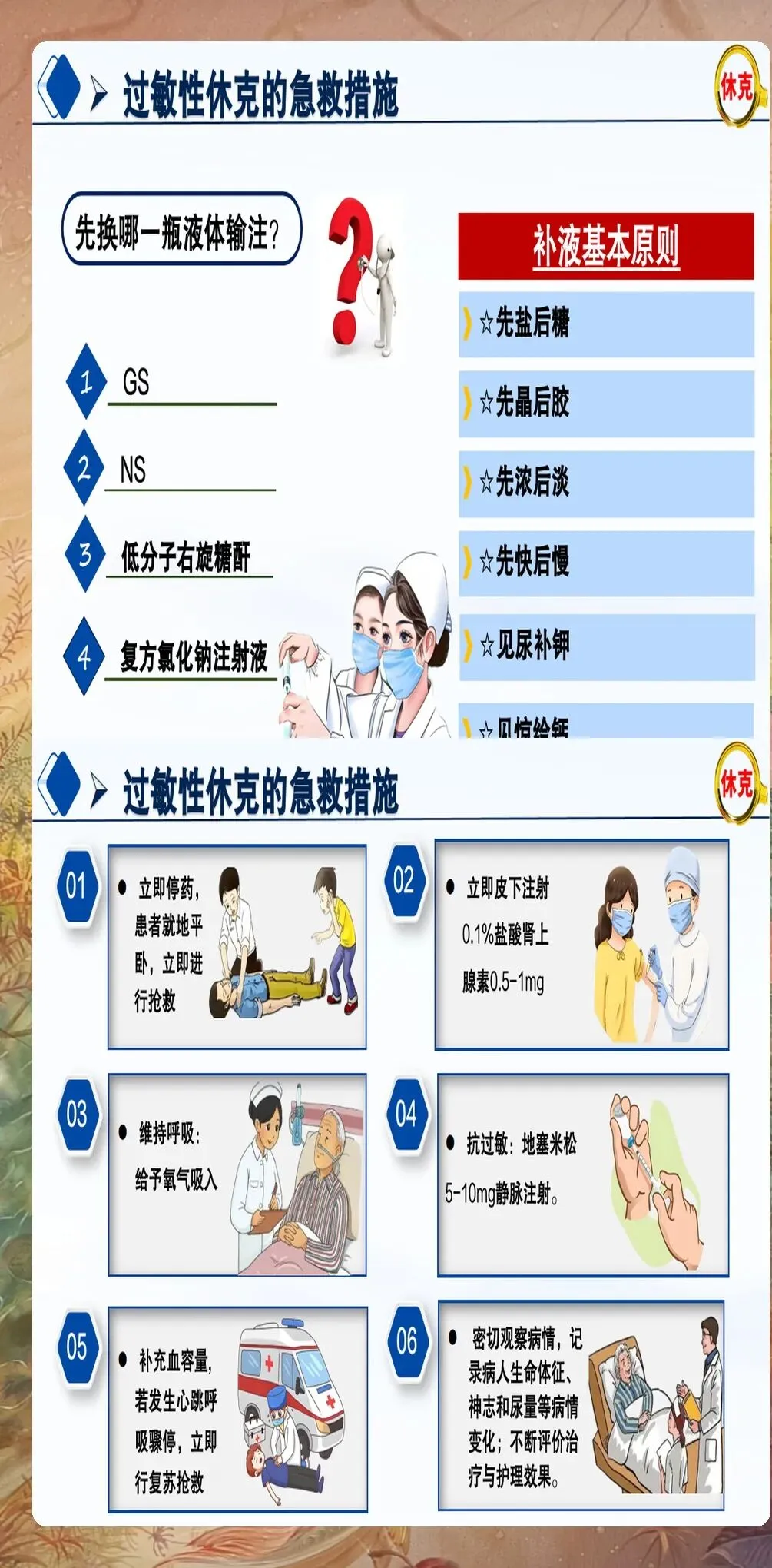
第一步:立即停用可疑致敏原:一旦怀疑过敏性休克,立即停用可疑致敏原,如药物、食物、昆虫叮咬等。对于药物过敏,立即停止给药;对于食物过敏,立即停止进食;对于昆虫叮咬,移除昆虫叮刺物。同时,呼叫医疗救援团队,启动应急预案。
第二步:立即注射肾上腺素:肾上腺素是治疗过敏性休克的首选药物,应立即肌内注射0.1%(1mg/ml)肾上腺素0.3-0.5mg(儿童0.01mg/kg,最大不超过0.3mg),注射部位为大腿外侧中段。如症状无缓解,可每5-15分钟重复注射一次,最多3次。肾上腺素能迅速收缩血管、松弛支气管平滑肌、减轻黏膜水肿,是抢救过敏性休克的关键药物。建议所有医护人员熟练掌握肾上腺素的注射方法和剂量。
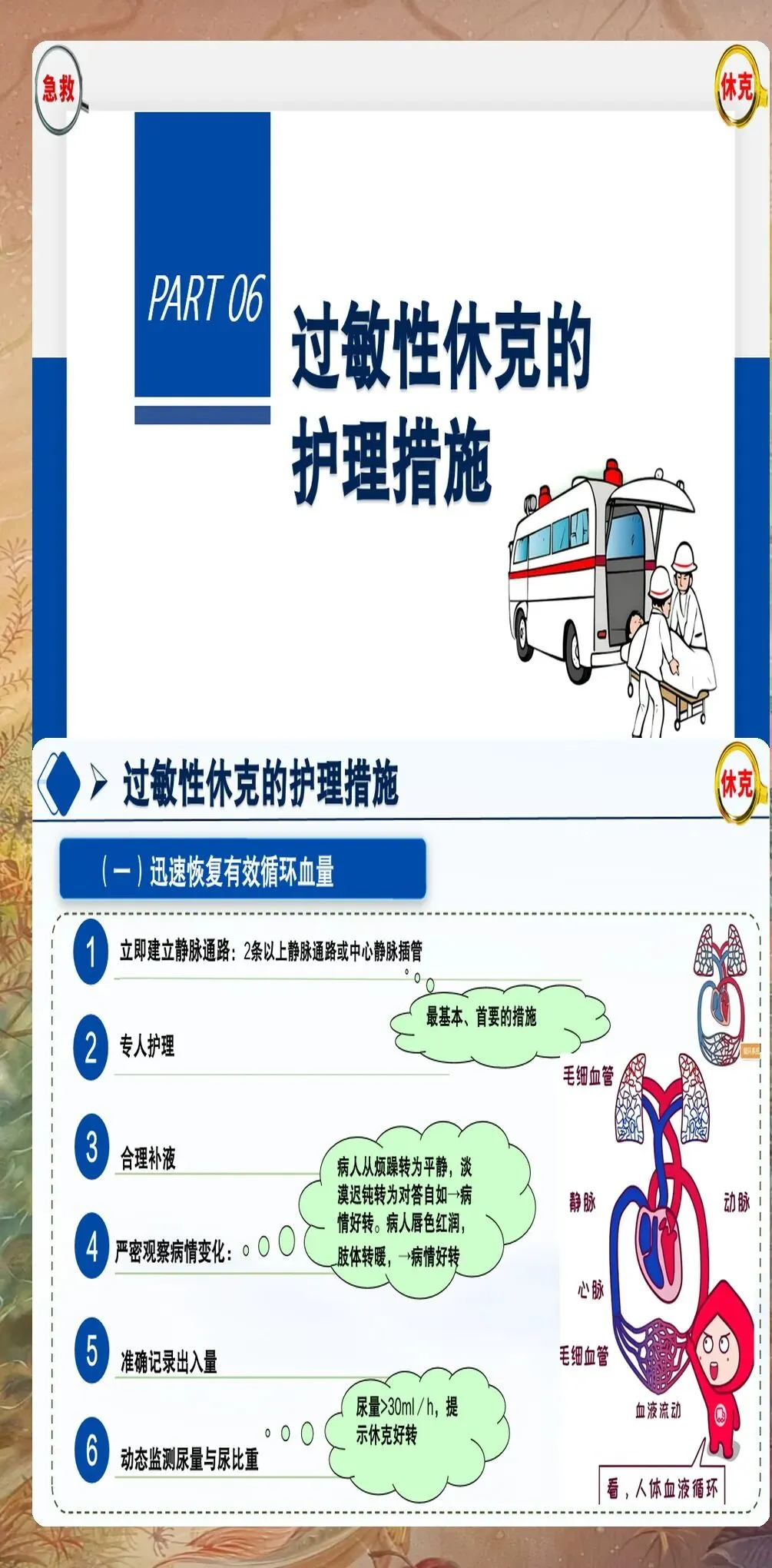
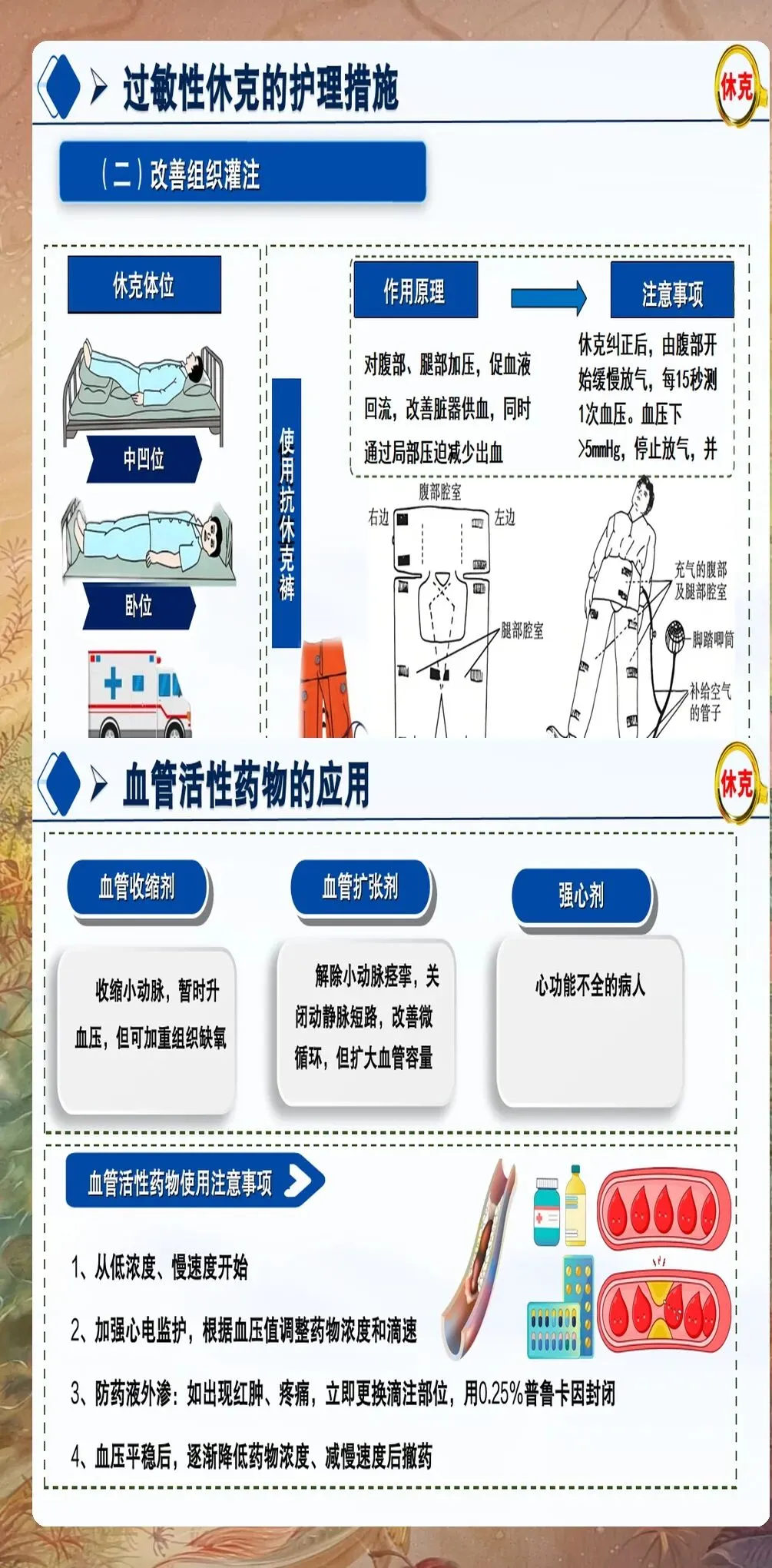
第三步:建立静脉通路:立即建立两条大孔径静脉通路,以便快速补充液体和给药。首选上肢静脉,避免下肢静脉(因休克时下肢血流缓慢,药物起效延迟)。建立静脉通路后,立即开始液体复苏,首选等渗晶体液(如生理盐水、乳酸林格液),初始输液速度为500-1000ml快速滴注,根据血压和尿量调整输液速度。
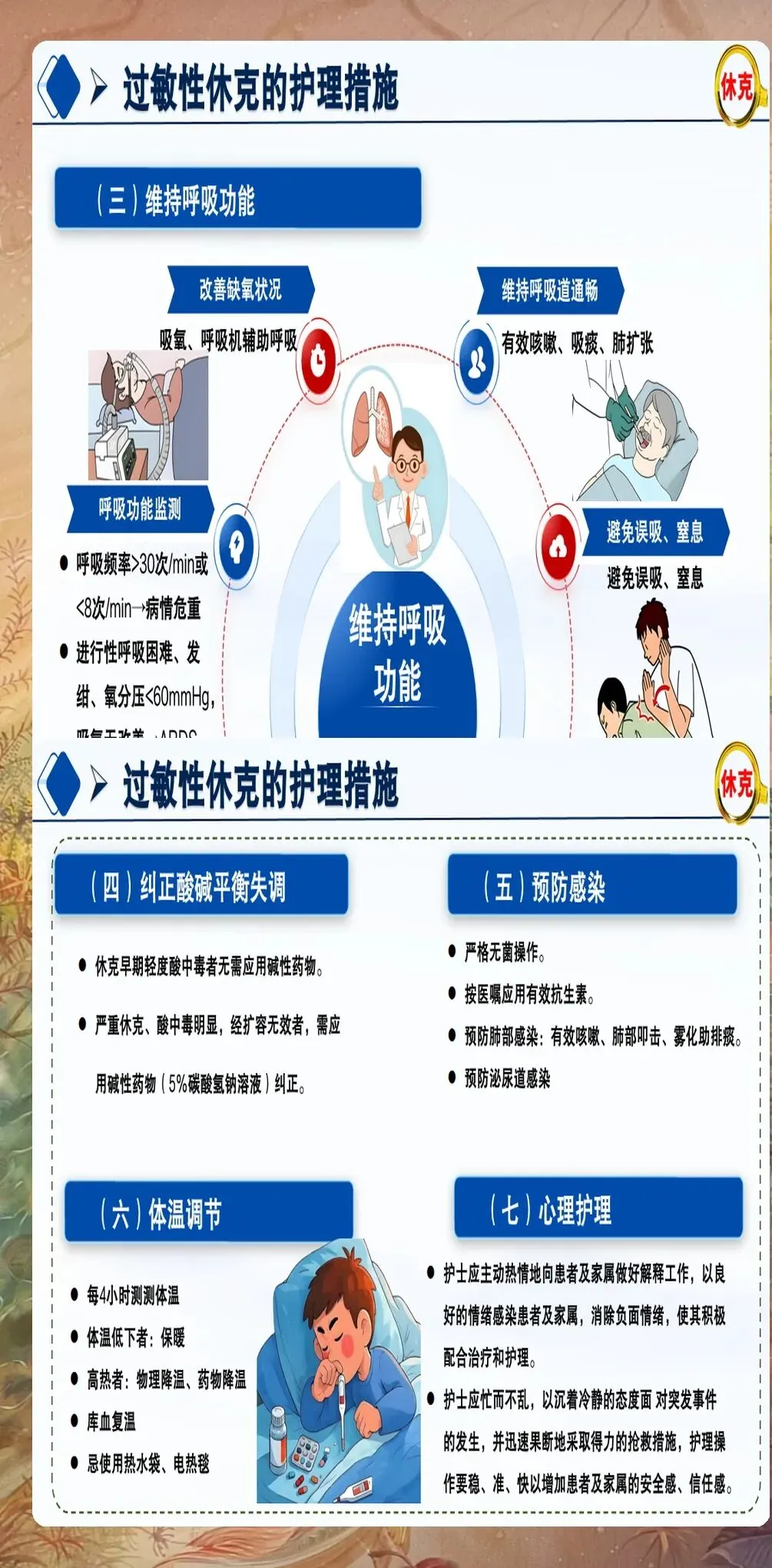
第四步:气道管理与氧疗:保持呼吸道通畅是抢救过敏性休克的重要环节。对于存在喉头水肿、支气管痉挛的患者,应立即给予高流量吸氧(氧流量6-8L/min),维持血氧饱和度在92%以上。如出现严重喉头水肿或支气管痉挛,应立即进行气管插管或气管切开,必要时使用机械通气支持。建议定期进行气道管理培训,提高急救能力。
第五步:药物辅助治疗:在肾上腺素治疗的基础上,可给予辅助药物治疗。对于持续性低血压,可使用去甲肾上腺素维持血压;对于支气管痉挛,可使用沙丁胺醇等支气管扩张剂雾化吸入;对于严重荨麻疹、血管性水肿,可给予抗组胺药物(如苯海拉明)和糖皮质激素(如氢化可的松、地塞米松)。需要注意,糖皮质激素起效较慢,不能替代肾上腺素的作用。

三、护理措施:全面细致,预防复发
过敏性休克的护理不仅包括急救阶段的护理,还包括后续的病情观察、健康教育和预防复发指导。
病情监测要点:严密监测患者生命体征变化,包括血压、心率、呼吸频率、血氧饱和度、意识状态等。建议每5-10分钟记录一次生命体征,直到患者病情稳定。同时,密切观察患者皮肤、黏膜、呼吸道、心血管系统等变化,及时发现病情变化。
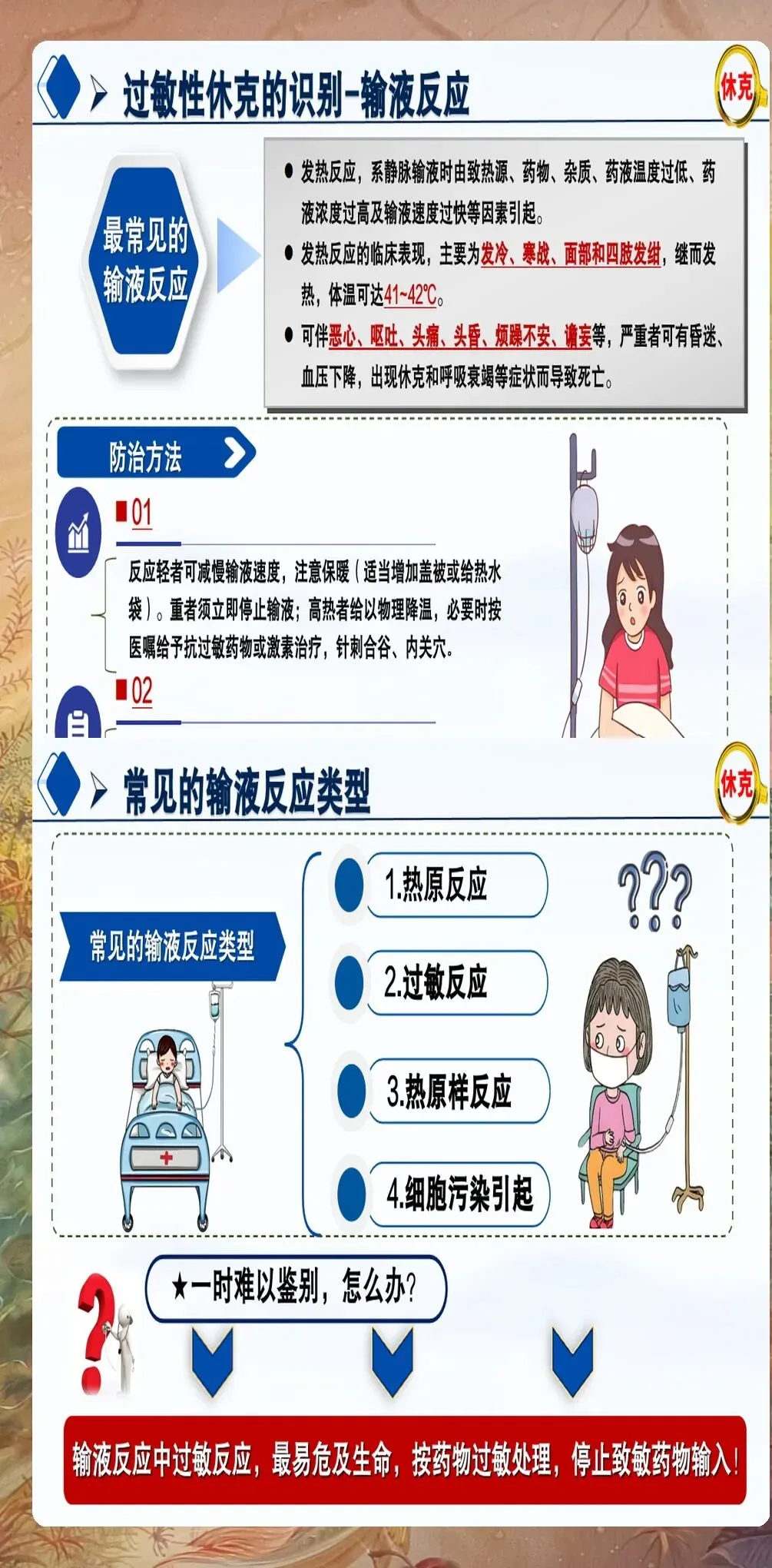
药物安全管理:严格执行"三查七对"制度,确保给药准确无误。对于高致敏性药物,如青霉素类抗生素、造影剂等,应详细询问过敏史,必要时进行皮肤过敏试验。使用药物时,应备好抢救物资,如肾上腺素、气管插管设备等。建议建立高致敏性药物使用清单,规范使用流程。
心理护理:过敏性休克发生后,患者和家属常伴有焦虑、恐惧等情绪。护理人员应给予充分的心理支持,向患者和家属解释病情和治疗方案,减轻其焦虑情绪。对于反复发生过敏性休克的患者,应重点关注其心理状态,必要时请心理治疗师会诊。
健康教育:向患者和家属详细讲解过敏性休克的病因、症状、急救措施和预防方法。指导患者识别过敏原,避免接触致敏物质。对于已知的过敏患者,应随身携带过敏识别卡和肾上腺素自动注射器,以便在发生过敏反应时能够及时自救。建议制定个性化的健康教育计划,提高患者的自我管理能力。