一例重症肺炎患者的护理查房-PPT模板-分享:循证护理实践与多学科协作管理
- 2026-04-26 09:05:55



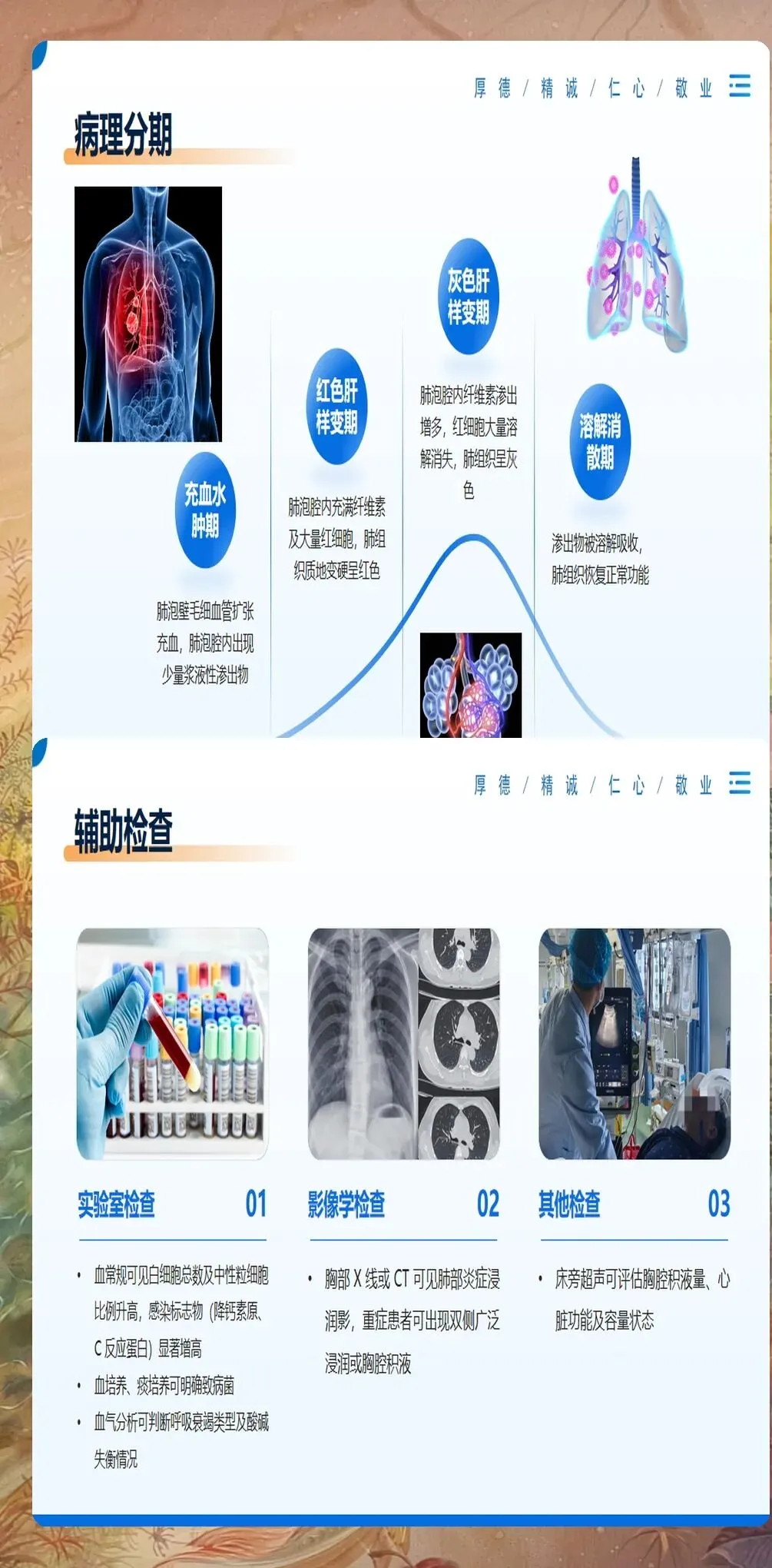
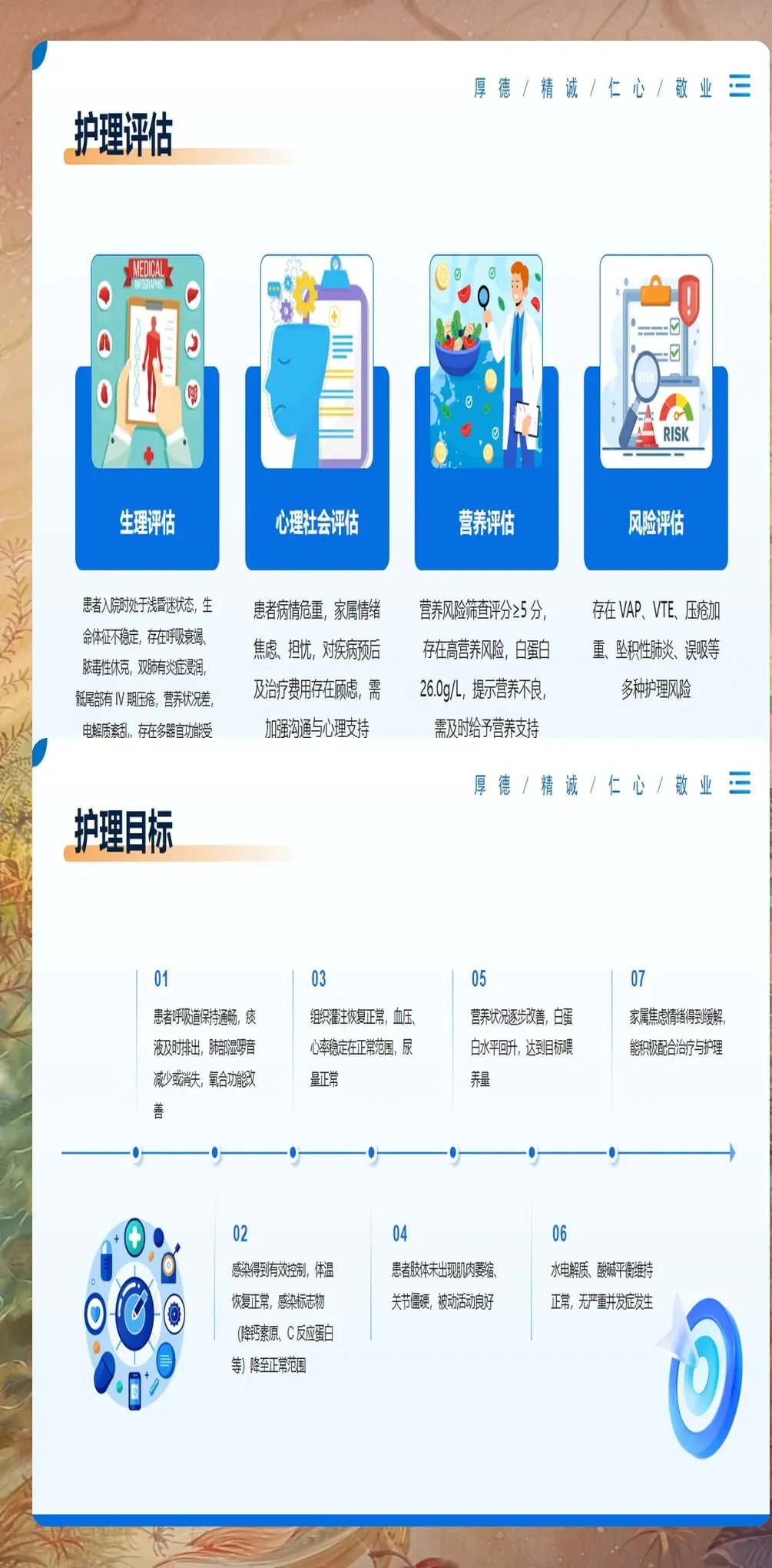
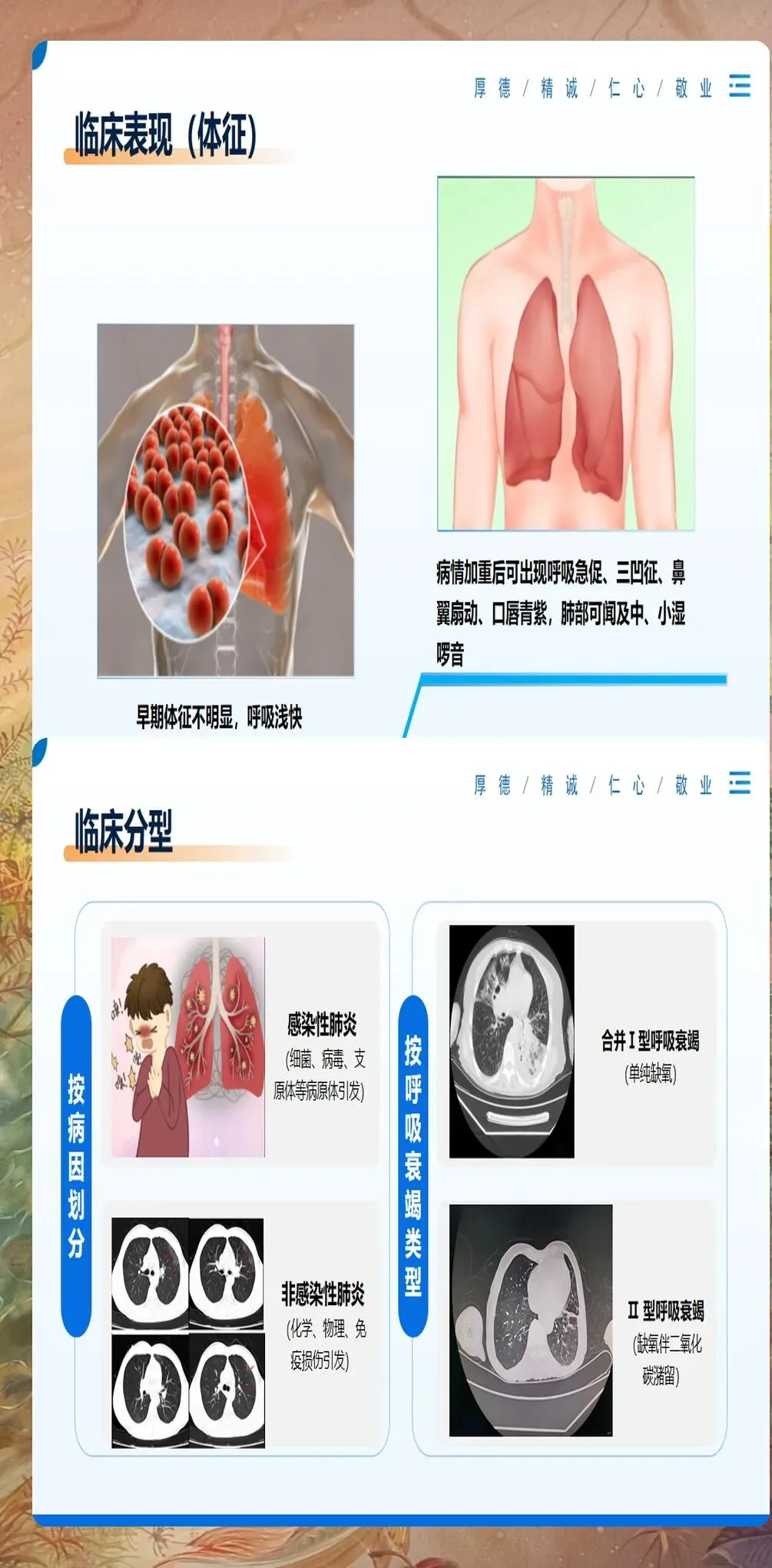
患者基础状况的全面评估是制定个体化护理计划的前提。在该病例中,患者为75岁老年男性,既往有慢性阻塞性肺疾病病史10年,因"发热、咳嗽、呼吸困难3天"入院。入院评估显示意识模糊,体温39.2℃,呼吸频率32次/分,血氧饱和度88%,血压95/60mmHg。CURB-65评分3分,APACHEⅡ评分18分,提示预后不良。通过系统评估,我们识别出该患者存在高龄、基础肺病、意识障碍等多个危险因素,需要立即启动重症监护级别护理。
呼吸道管理在重症肺炎护理中占据核心地位。针对该患者气道分泌物多、咳痰无力的情况,我们实施了综合气道管理策略。包括定期体位引流,每2小时变换体位,采用俯卧位通气12小时/天,改善通气/血流比例。强化气道湿化,使用加热湿化器,湿度维持在65%-75%之间。吸痰操作遵循无菌原则,吸痰前后给予100%氧气,每次吸痰时间控制在15秒以内。通过这些措施,患者气道分泌物明显减少,血氧饱和度逐步稳定在92%-94%。
氧疗和呼吸支持是该患者治疗的关键环节。入院后立即给予高流量鼻导管氧疗,流量50L/min,FiO2 60%。密切监测氧合指数,当PaO2/FiO2<200时,及时启动无创正压通气。NIV参数设置为IPAP 14cmH2O,EPAP 6cmH2O,呼吸频率16次/分。为提高患者依从性,我们在NIV前进行充分解释,选择合适面罩,固定带松紧适度,避免面部压疮。经过48小时NIV治疗,患者呼吸困难明显改善,转为普通鼻导管吸氧。

感染控制是重症肺炎护理的重要组成部分。根据药敏结果,该患者为多重耐药鲍曼不动杆菌感染,需使用替加环素联合头孢哌酮钠舒巴坦钠治疗。护理重点包括:准确执行抗生素给药时间,确保血药浓度达标;密切观察药物不良反应,特别是胃肠道反应和凝血功能变化;严格执行隔离措施,实施接触隔离,加强手卫生。通过规范的感染控制,患者体温在5天后逐步降至正常,炎症指标明显下降。
血流动力学监测在该患者管理中不容忽视。重症肺炎患者常伴有脓毒症,需警惕感染性休克。我们建立了中心静脉压监测,目标CVP 8-12cmH2O;留置有创动脉导管,持续监测有创血压;每小时监测尿量,目标尿量≥0.5ml/kg/h。当出现血压波动时,及时调整液体管理和血管活性药物使用。通过精细化血流动力学管理,该患者未出现休克并发症。
营养支持在重症肺炎治疗中具有重要意义。该患者存在高代谢状态,能量需求约30kcal/kg/d。我们采用肠内营养支持,通过鼻肠管持续输注,起始速度20ml/h,逐步增加至80ml/h。营养制剂选择高蛋白高能配方,蛋白质摄入量1.5-2.0g/kg/d。定期监测胃残余量,若>200ml则减慢输注速度,同时监测白蛋白、前白蛋白等营养指标。经过2周营养支持,患者白蛋白从28g/L提升至35g/L,营养状况明显改善。
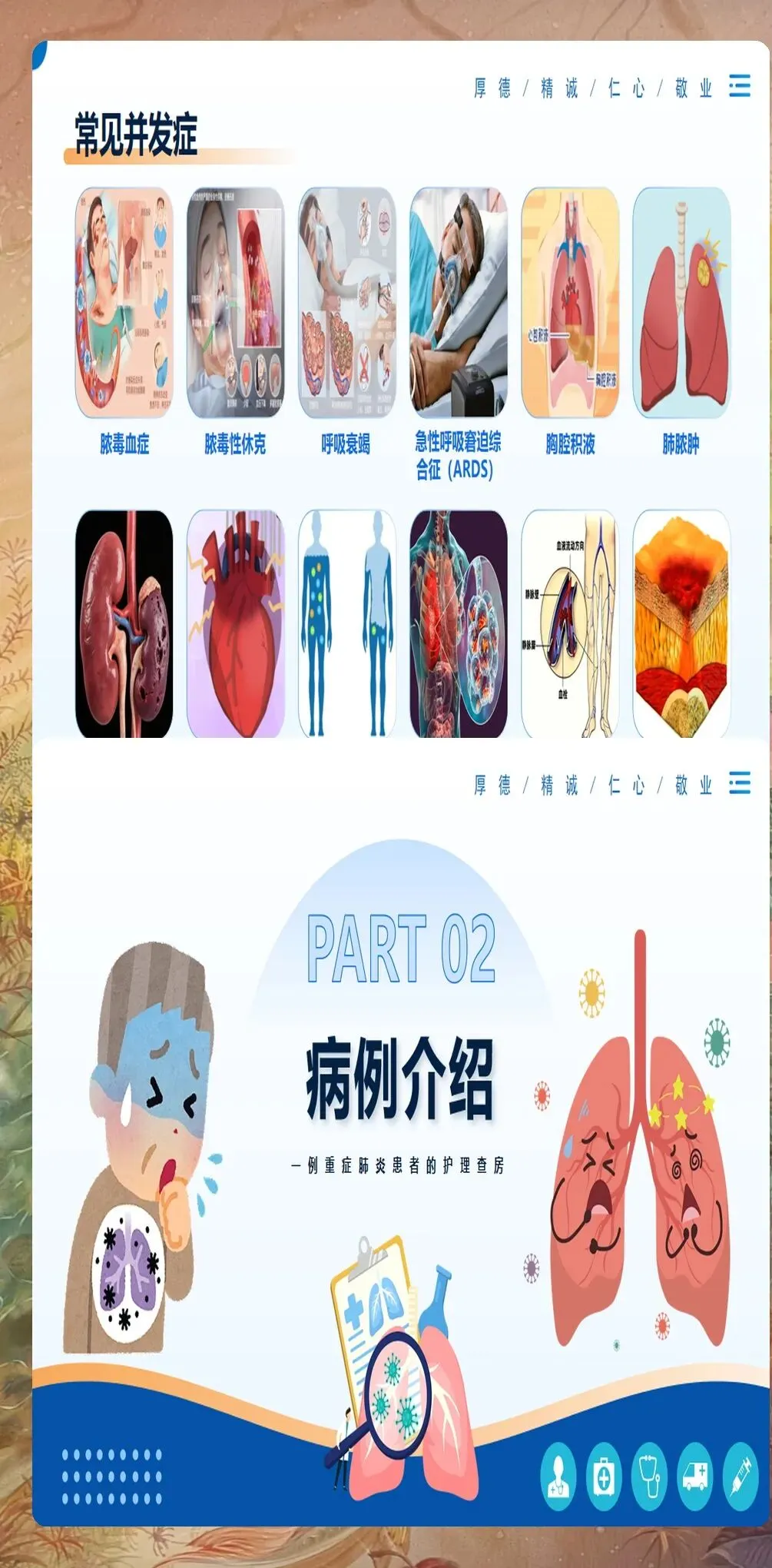
并发症预防是护理工作的重点和难点。该患者存在ARDS、AKI、应激性溃疡等多个风险。我们实施集束化预防策略:ARDS预防包括小潮气量通气、肺保护性策略;AKI预防包括维持肾脏灌注、避免肾毒性药物;应激性溃疡预防使用质子泵抑制剂,并监测大便潜血。通过这些措施,该患者未出现严重并发症。
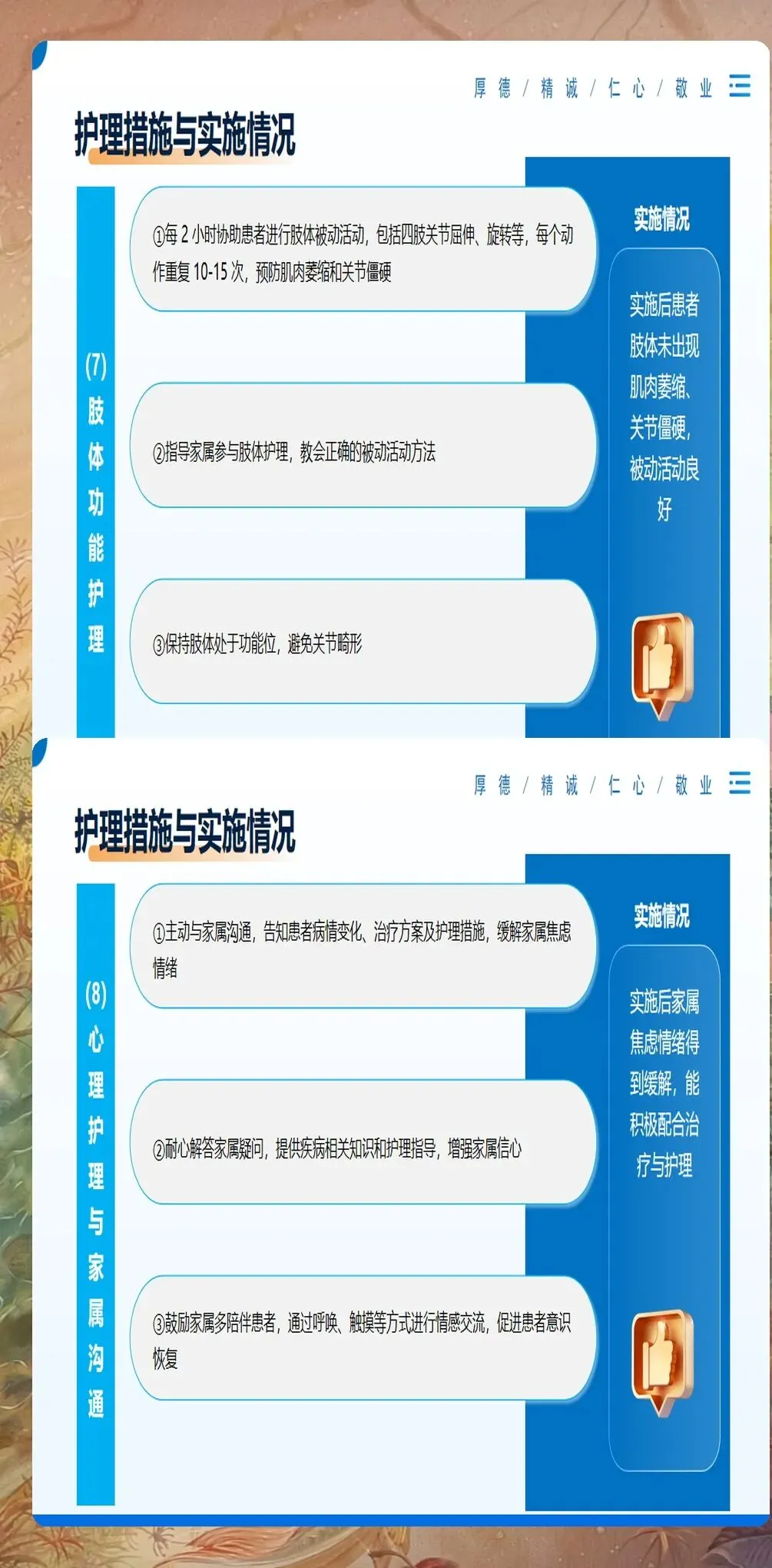
心理护理贯穿整个护理过程。重症患者常出现焦虑、恐惧等情绪反应。我们采用解释、鼓励、支持等方法,帮助患者建立信心。同时加强与家属沟通,提供疾病相关信息,减轻家属焦虑情绪。在患者意识好转后,协助进行床边康复训练,改善生活质量。
护理质量改进是持续提升护理水平的关键。通过该病例护理,我们总结出几个重要经验:早期识别危险因素、多学科协作的重要性、循证护理实践的价值。同时发现需要改进的方面:年轻护士对重症肺炎护理知识掌握不足、护理记录规范性有待提高、护理科研能力需要加强。