有创机械通气模式参数解读实战手册PPT模板
- 2026-03-27 16:10:47
有创机械通气模式参数解读实战手册PPT模板有创机械通气是ICU护理与治疗的基石,但呼吸机参数的复杂设置常常成为医护人员的"数字迷宫"——知道每个参数的含义,却不知道如何根据患者状态动态调整;能识别参数异常,却无法快速定位原因。真正有价值的参数解读,不是背诵定义和正常值范围,而是理解参数间的联动关系,建立"参数-病理-决策"的临床思维框架。 
请点进这里下载同款PPT!! 

































👆👆👆👆👆




本文从实战角度,构建一套可落地的参数解读体系。
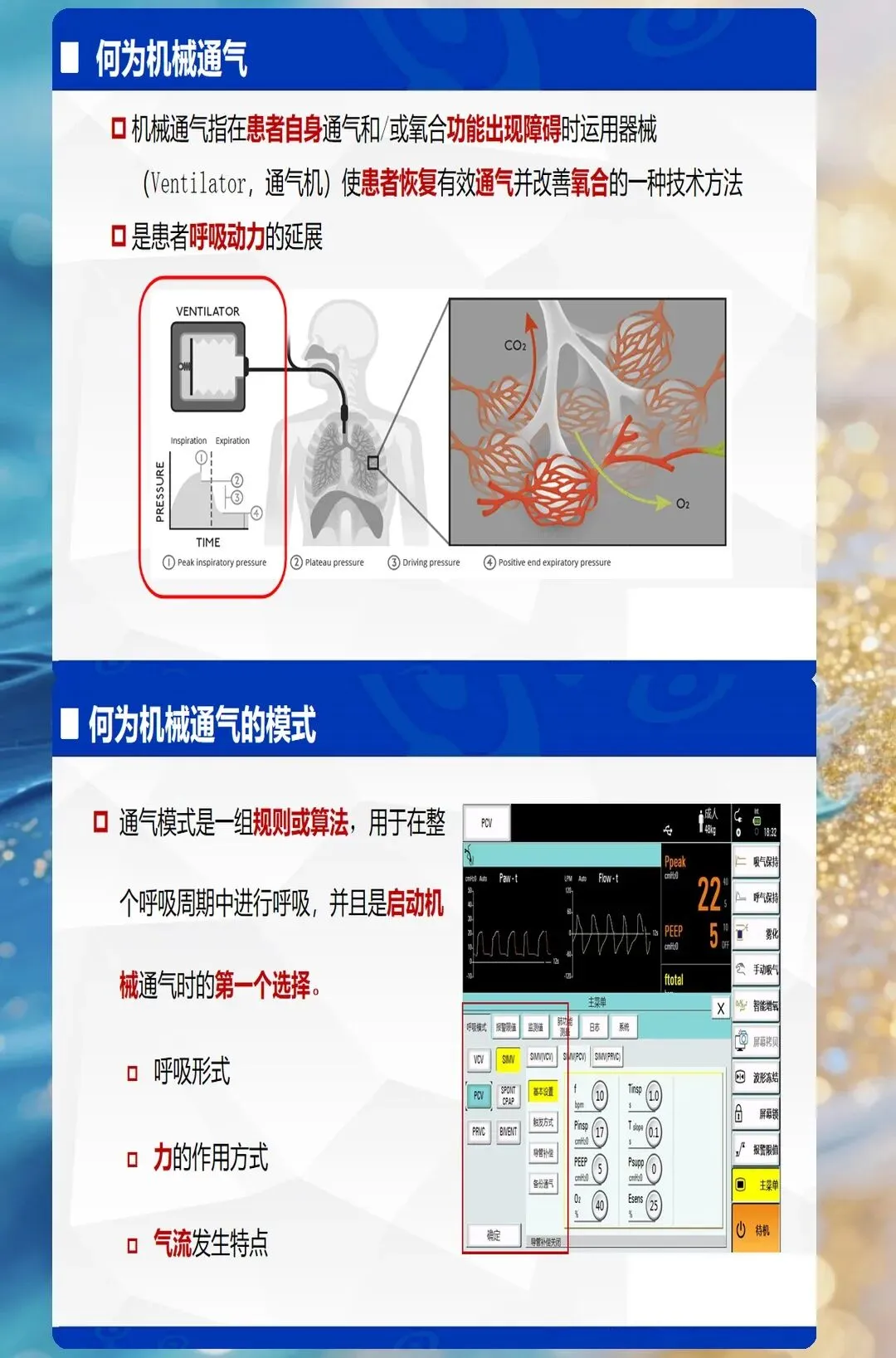
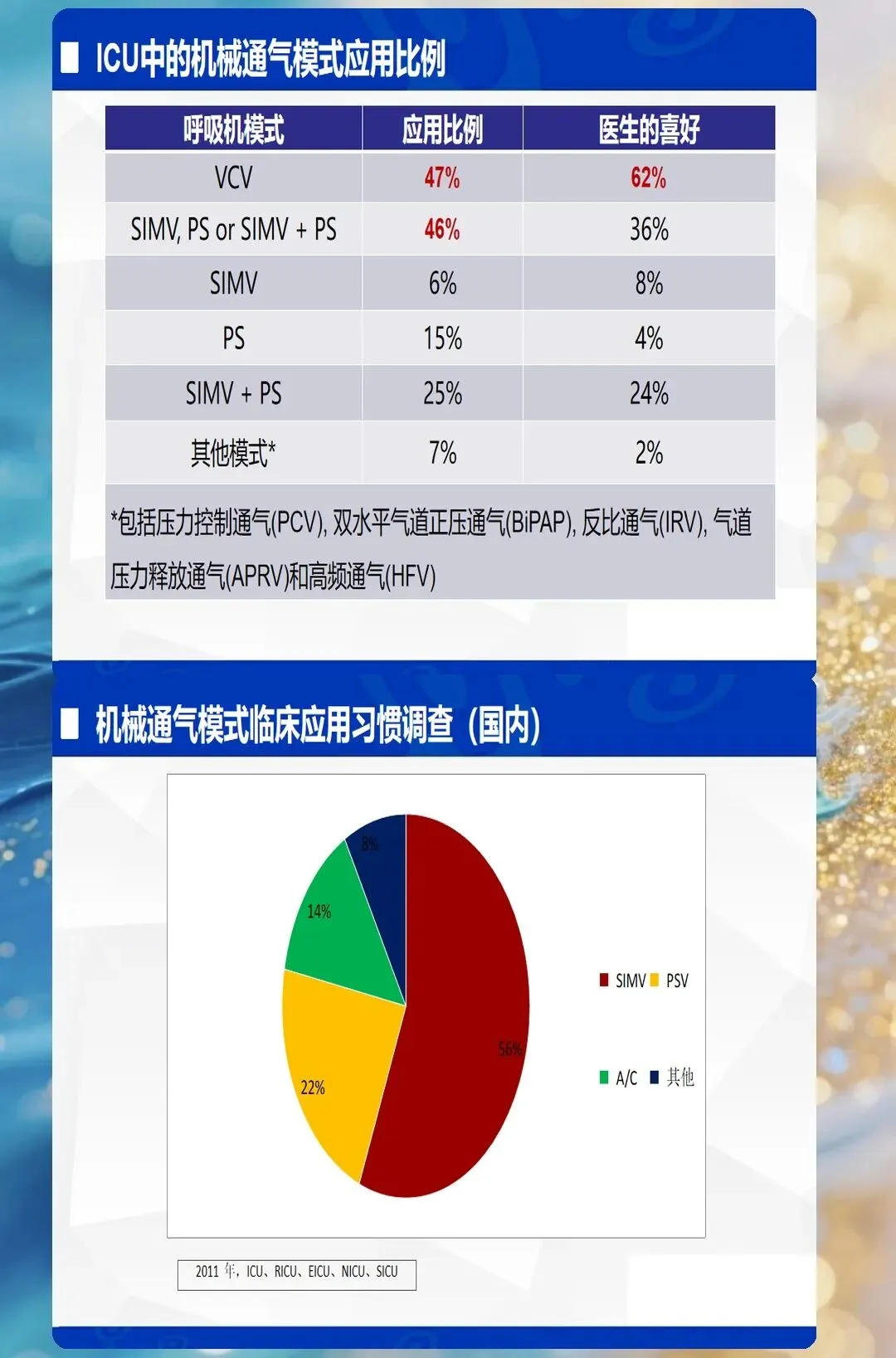
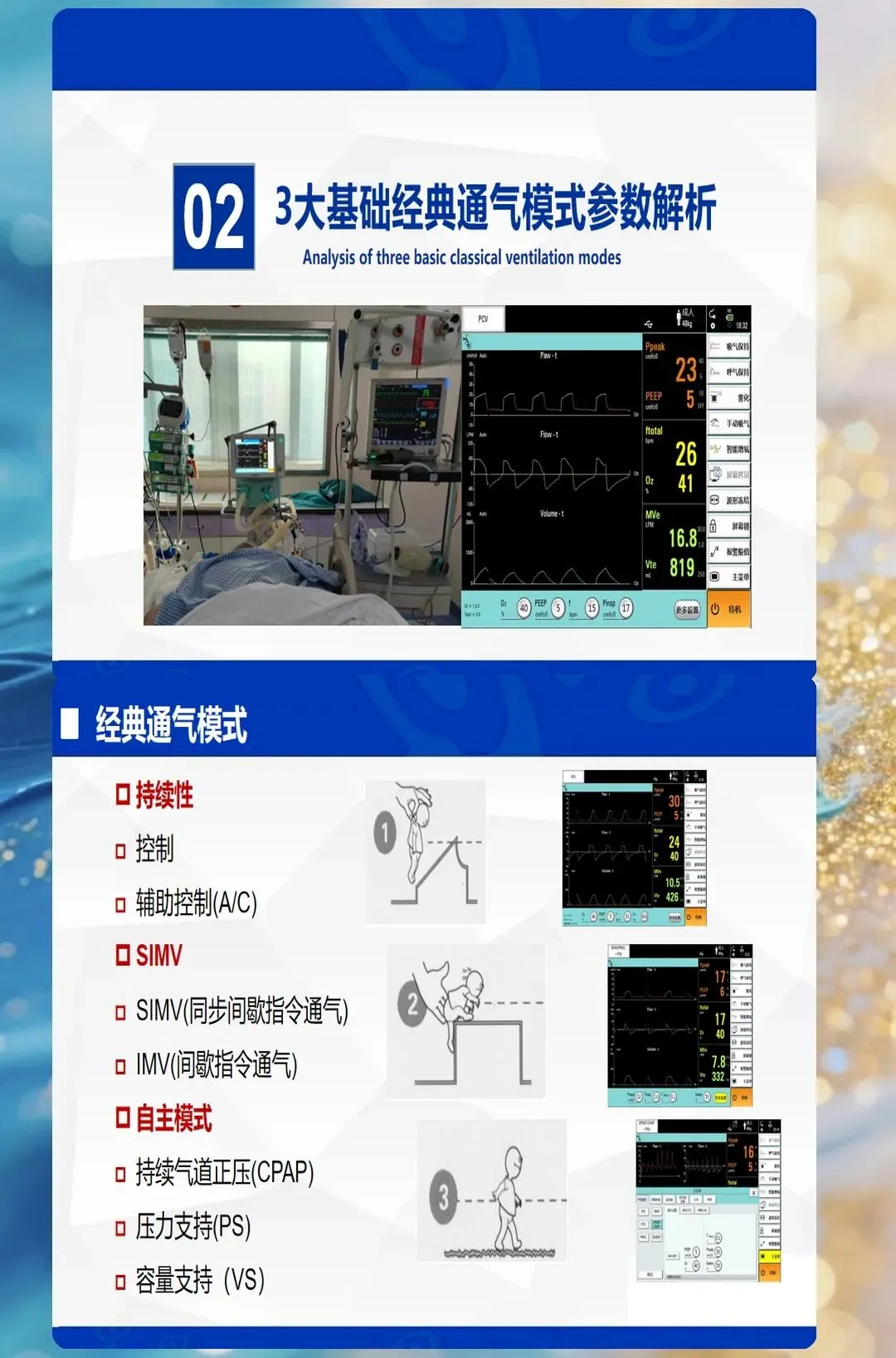
一、通气模式解读:不是"背诵分类",而是"理解原理"
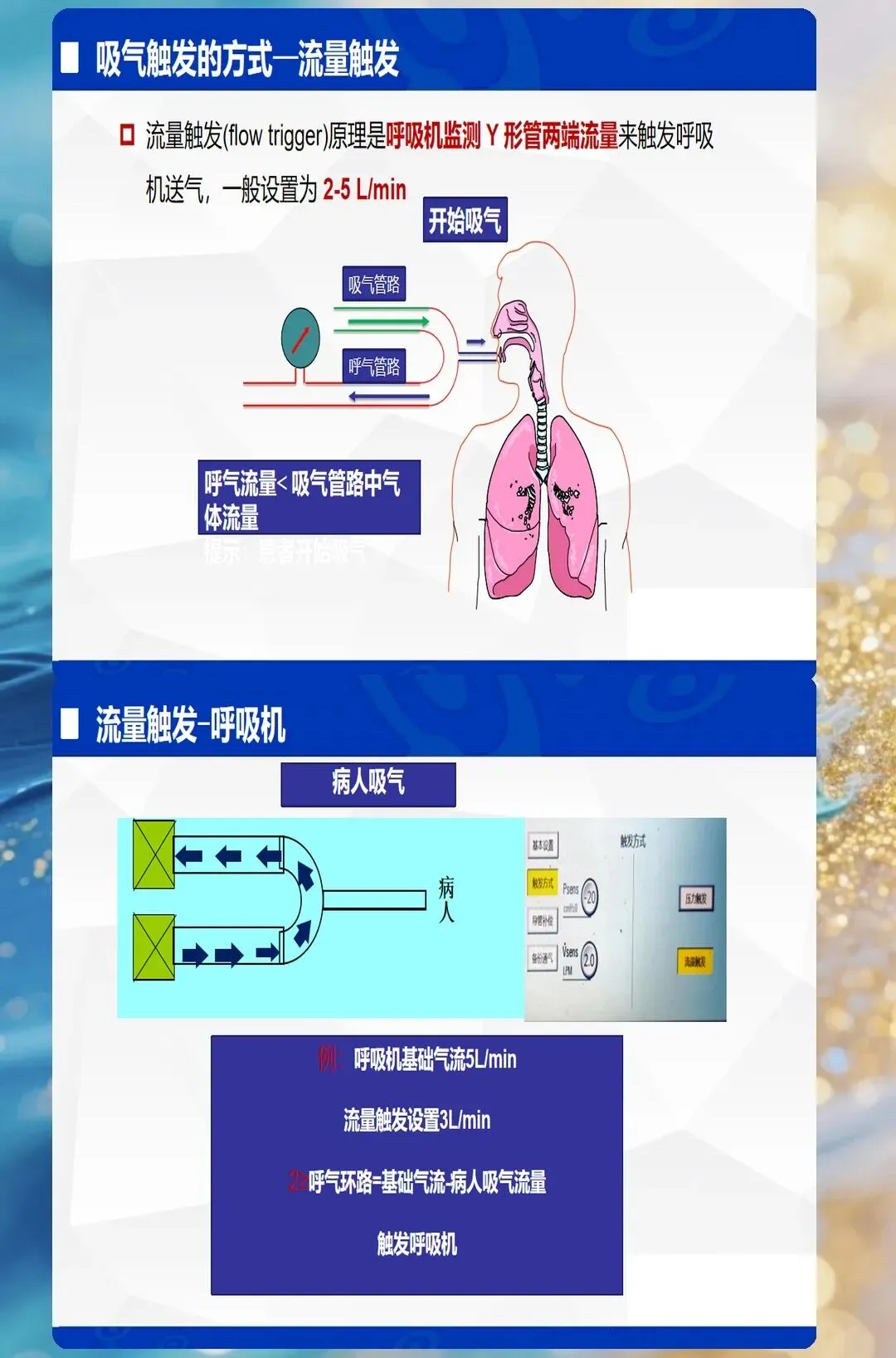
通气模式的选择,本质上是在回答三个核心问题:谁控制通气?谁触发吸气?何时切换呼气?理解了这个底层逻辑,所有模式都能融会贯通。
分类框架:按触发机制划分
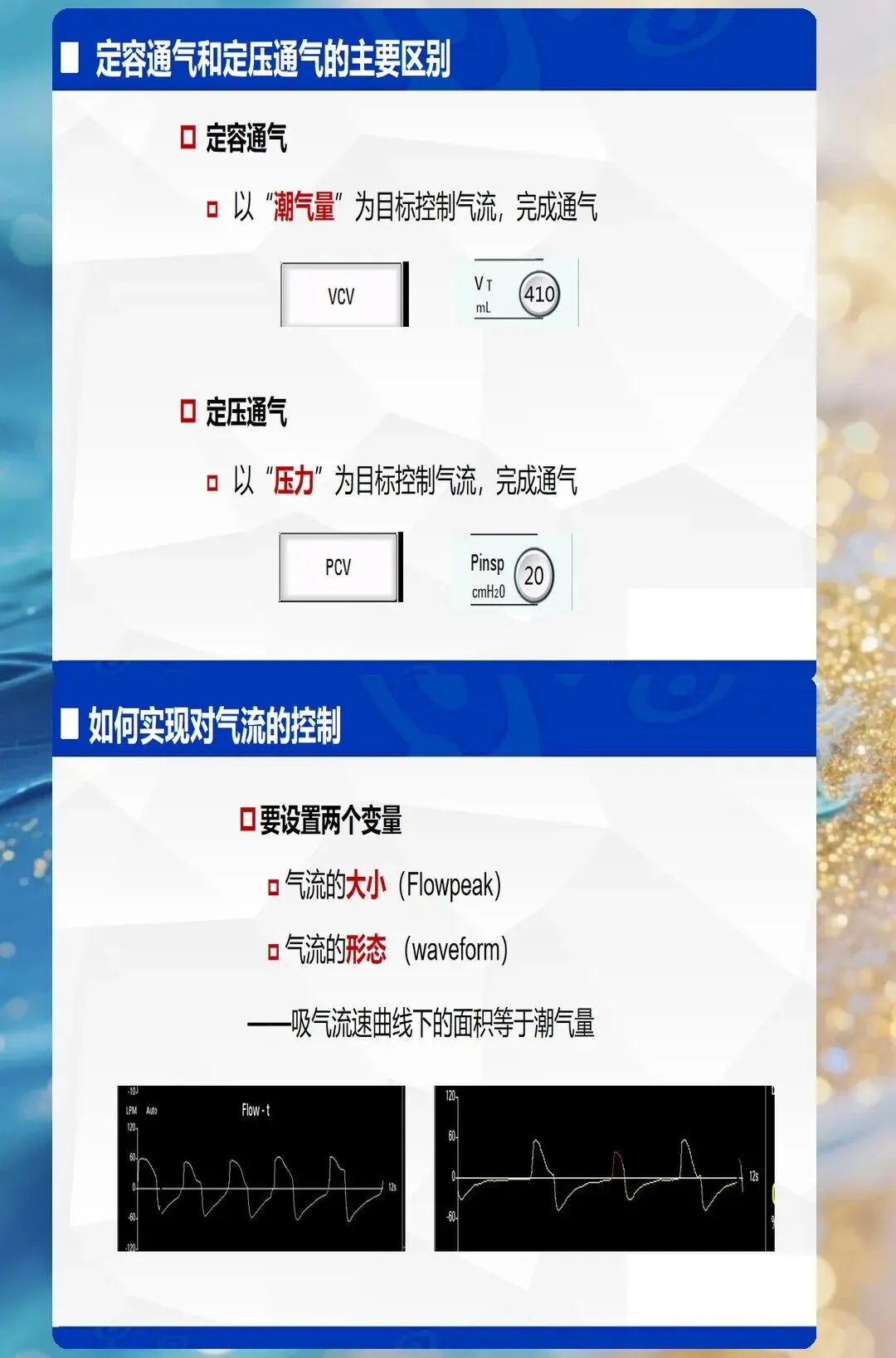
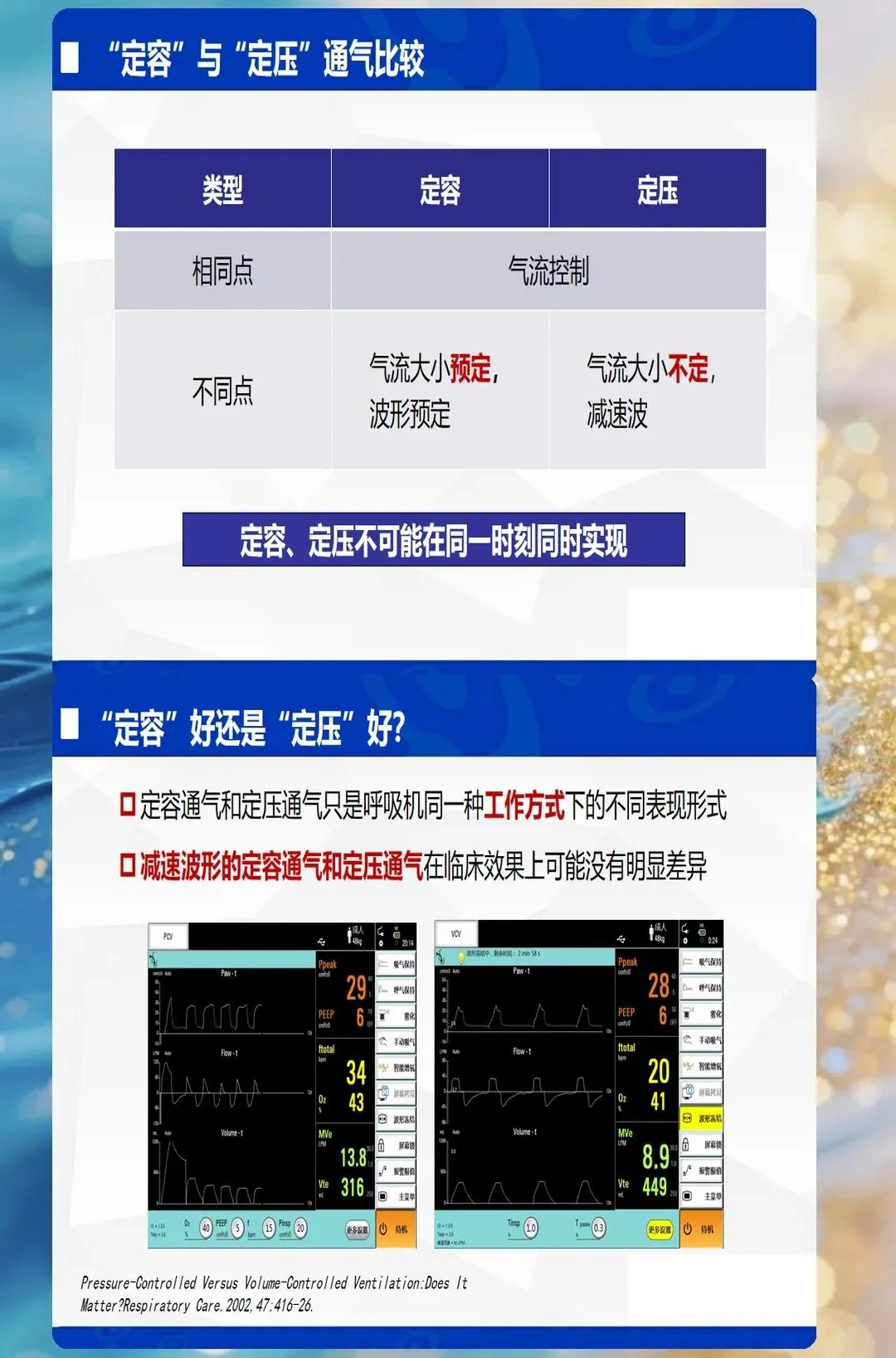
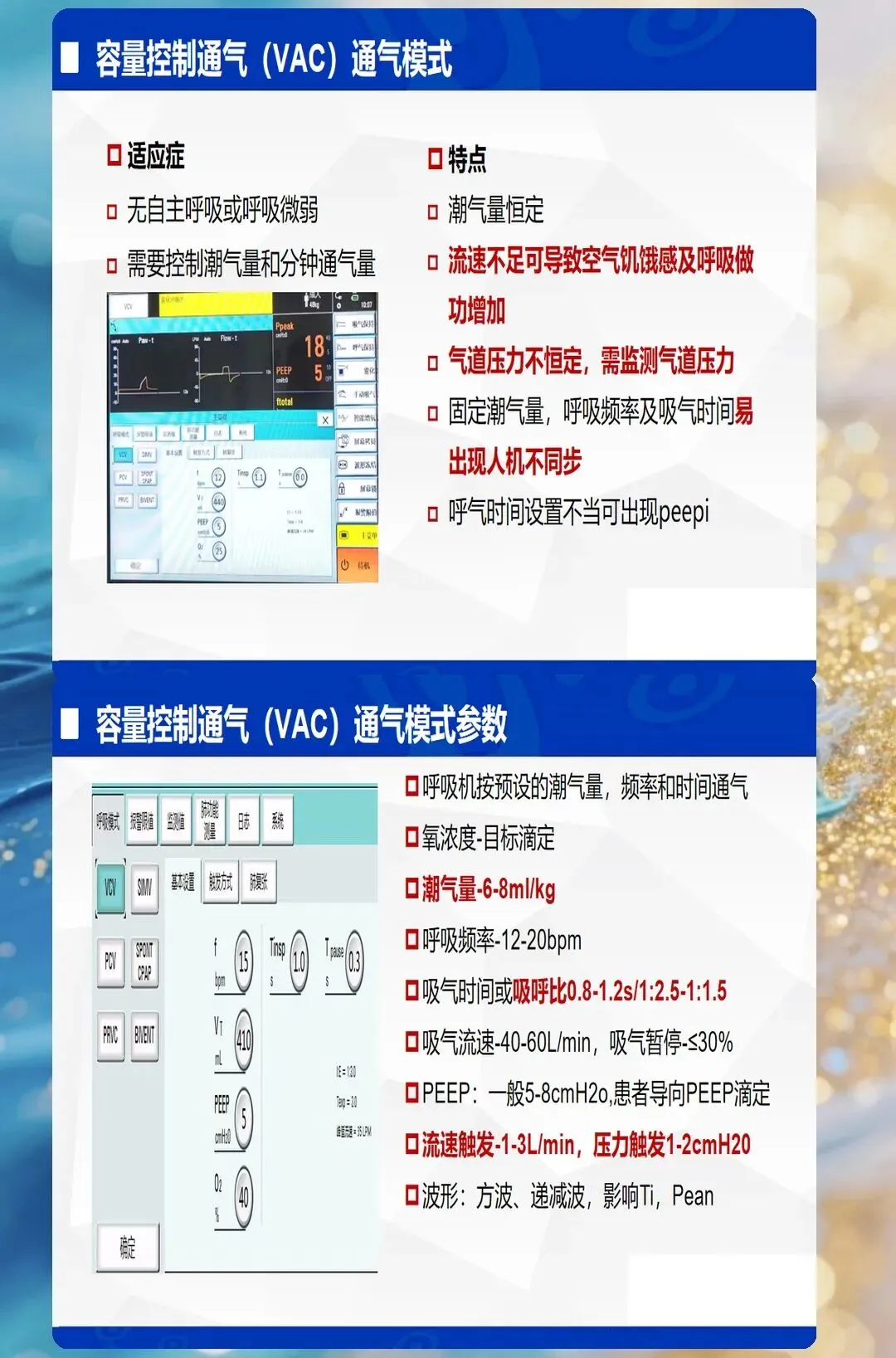
1. 容控模式(VCV)
核心特征:预设潮气量,吸气压力随肺顺应性变化 适合场景:肺顺应性相对稳定的患者(术后、镇静状态) 优势:保证每分钟通气量,避免过度通气或通气不足 风险:肺顺应性差时易导致气压伤(压力过高)



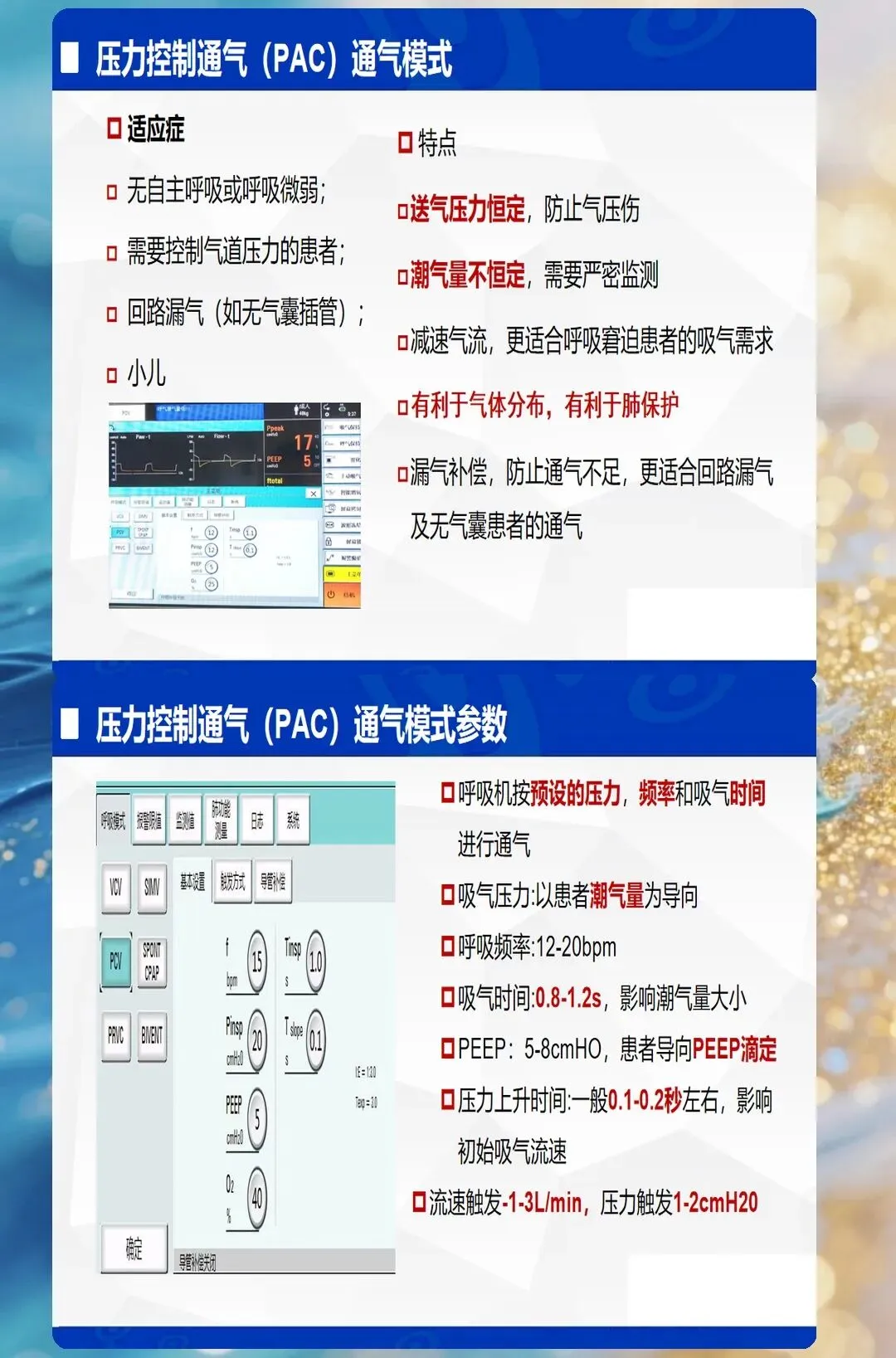
2. 压控模式(PCV)
核心特征:预设吸气压力,潮气量随肺顺应性变化 适合场景:肺顺应性差的患者(ARDS、急性肺损伤) 优势:压力可控,降低气压伤风险 风险:潮气量不稳定,需监测避免通气不足
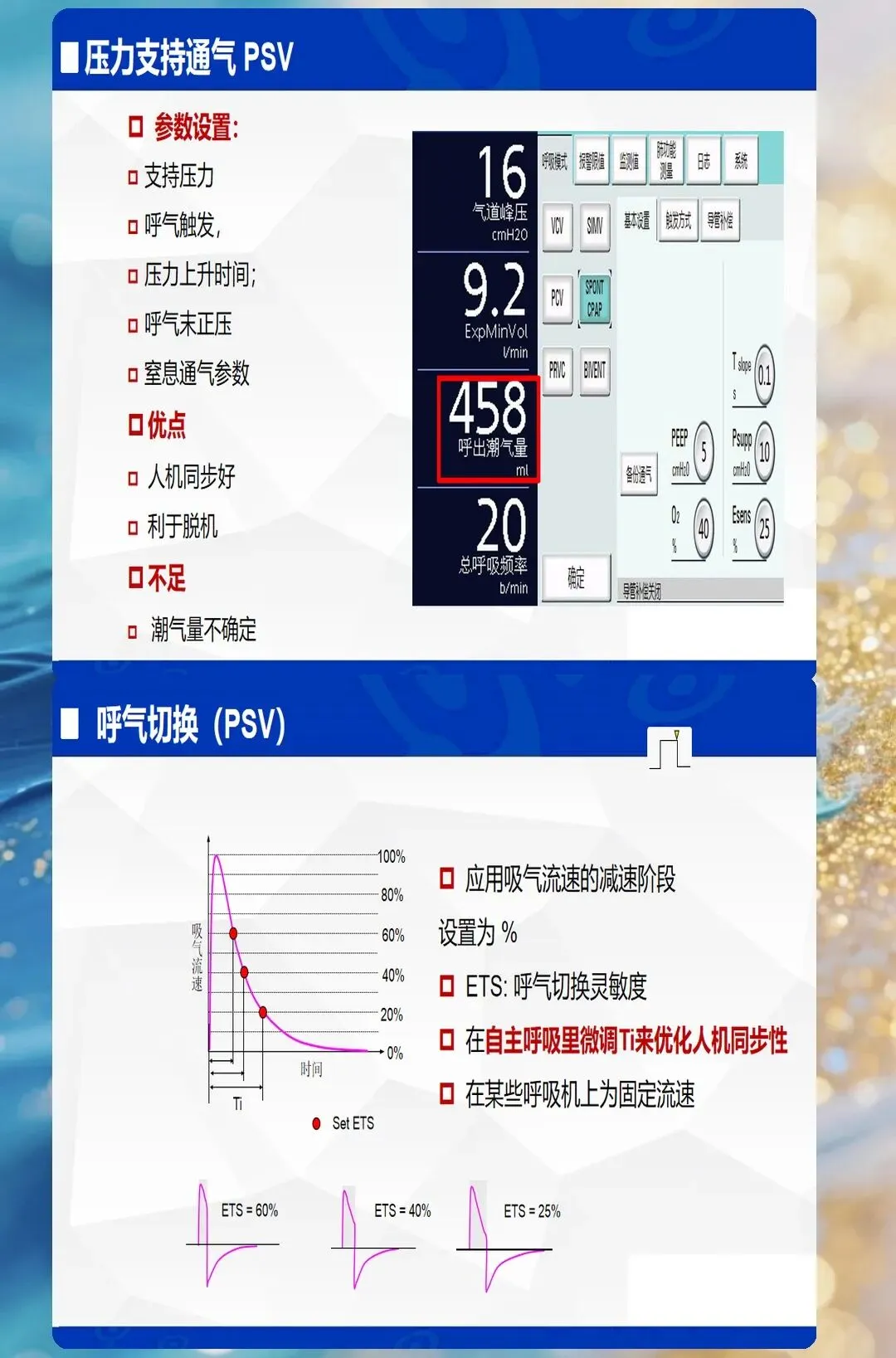
3. 自主呼吸模式(PSV、CPAP)
核心特征:患者自主触发,呼吸机提供压力支持 适合场景:撤机过程、自主呼吸能力恢复的患者 优势:减少呼吸机依赖,促进呼吸肌恢复 风险:呼吸肌疲劳时可能再次出现呼吸衰竭


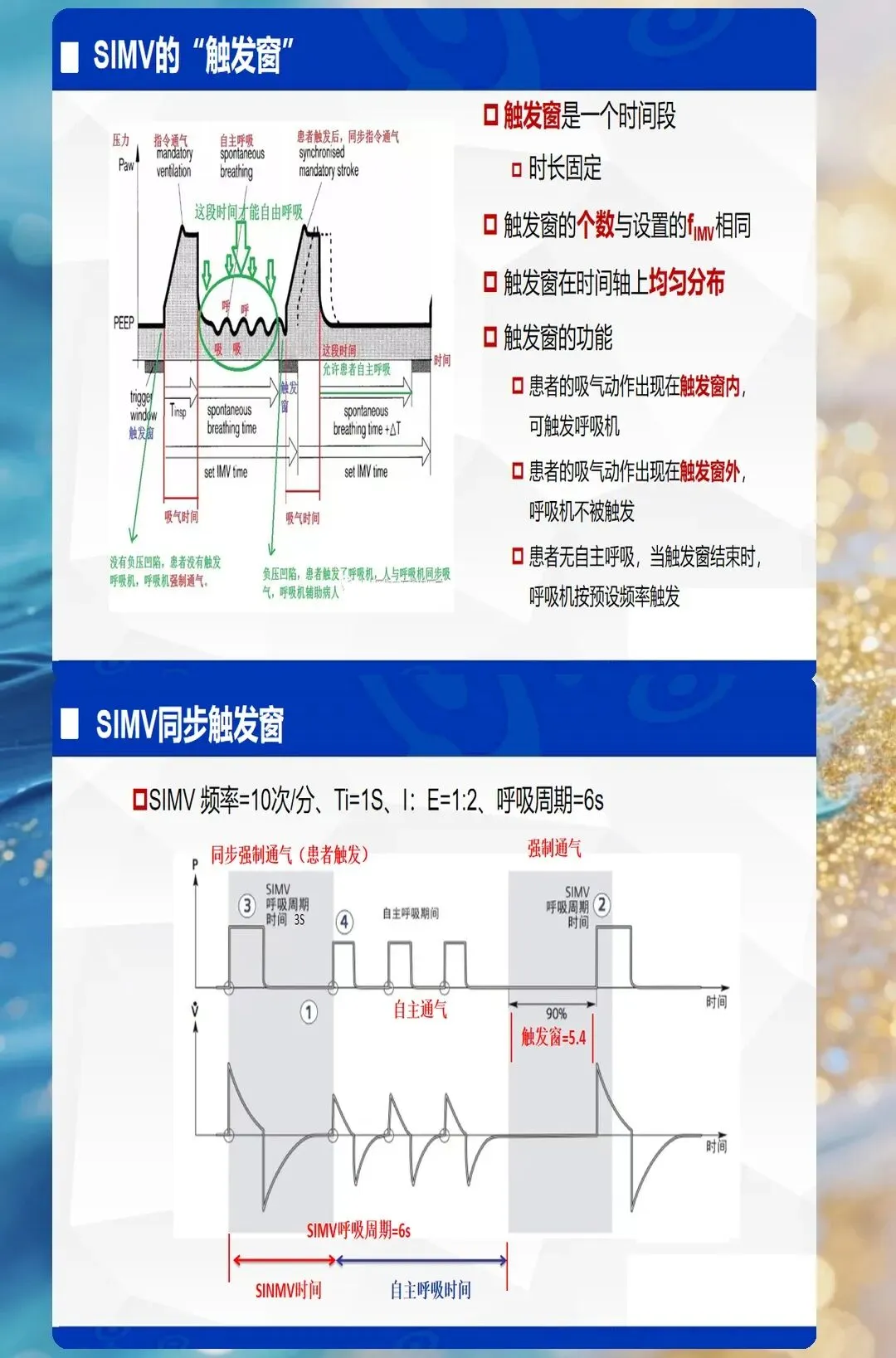
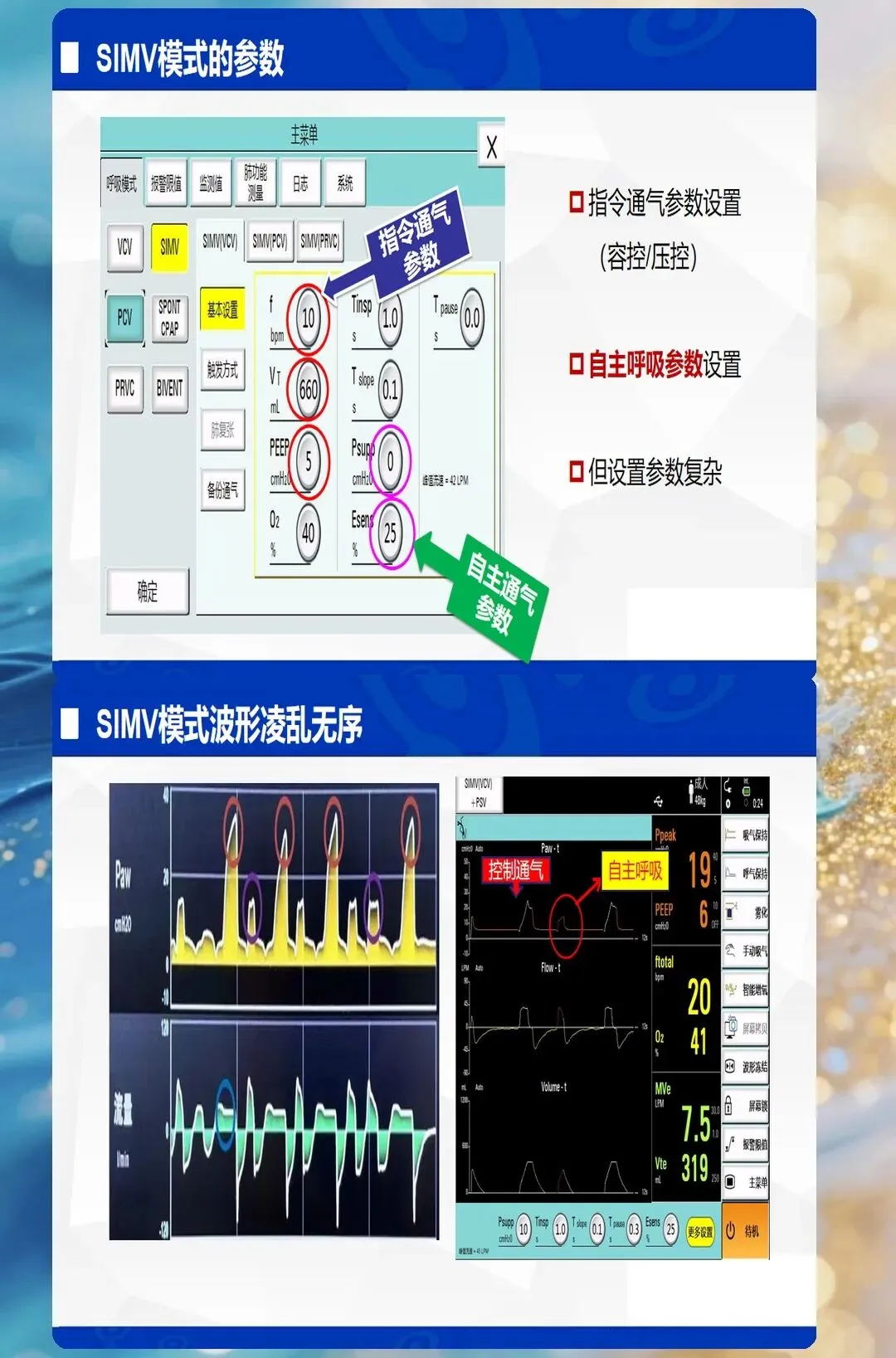
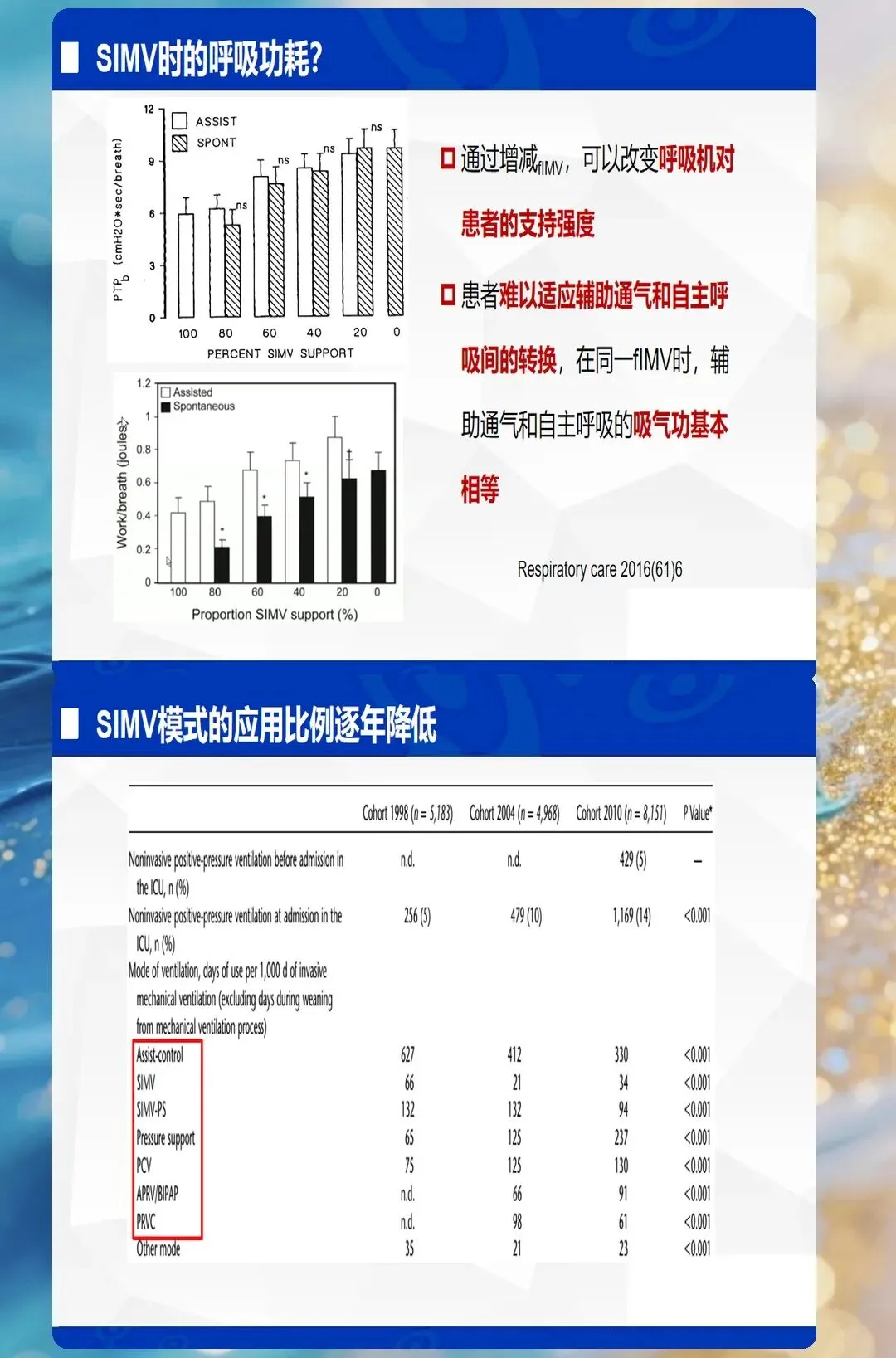
高级模式:SIMV、BIPAP、APRV
SIMV(同步间歇指令通气):容控/压控+自主呼吸,逐步撤机 BIPAP(双水平气道正压):两个压力水平交替,适用于ARDS APRV(气道压力释放通气):长时间高压+短时间低压释放,适用于难治性ARDS


二、核心参数解读:从"孤立认知"到"联动理解"
参数解读的关键不是记住每个参数的正常值,而是理解参数间的联动关系。建立"参数联动网络",能快速定位问题根源。
第一层级:基础参数三角
潮气量(VT)
正常值:6-8ml/kg理想体重 临床意义:VT过高→气压伤、肺过度膨胀;VT过低→通气不足、肺不张 调整策略:ARDS患者采用小潮气量(4-6ml/kg);阻塞性肺疾病适当增加潮气量


呼吸频率(RR)
正常值:12-20次/分 临床意义:RR过快→呼吸机对抗、人机不同步;RR过慢→每分钟通气量不足 调整策略:根据目标每分钟通气量(VE=VT×RR)调整
吸入氧浓度(FiO2)
正常值:初始可高,逐步下调至50%以下 临床意义:FiO2过高→氧中毒;FiO2过低→组织缺氧 调整策略:维持SpO2 90-95%(COPD患者88-92%),逐步降低FiO2

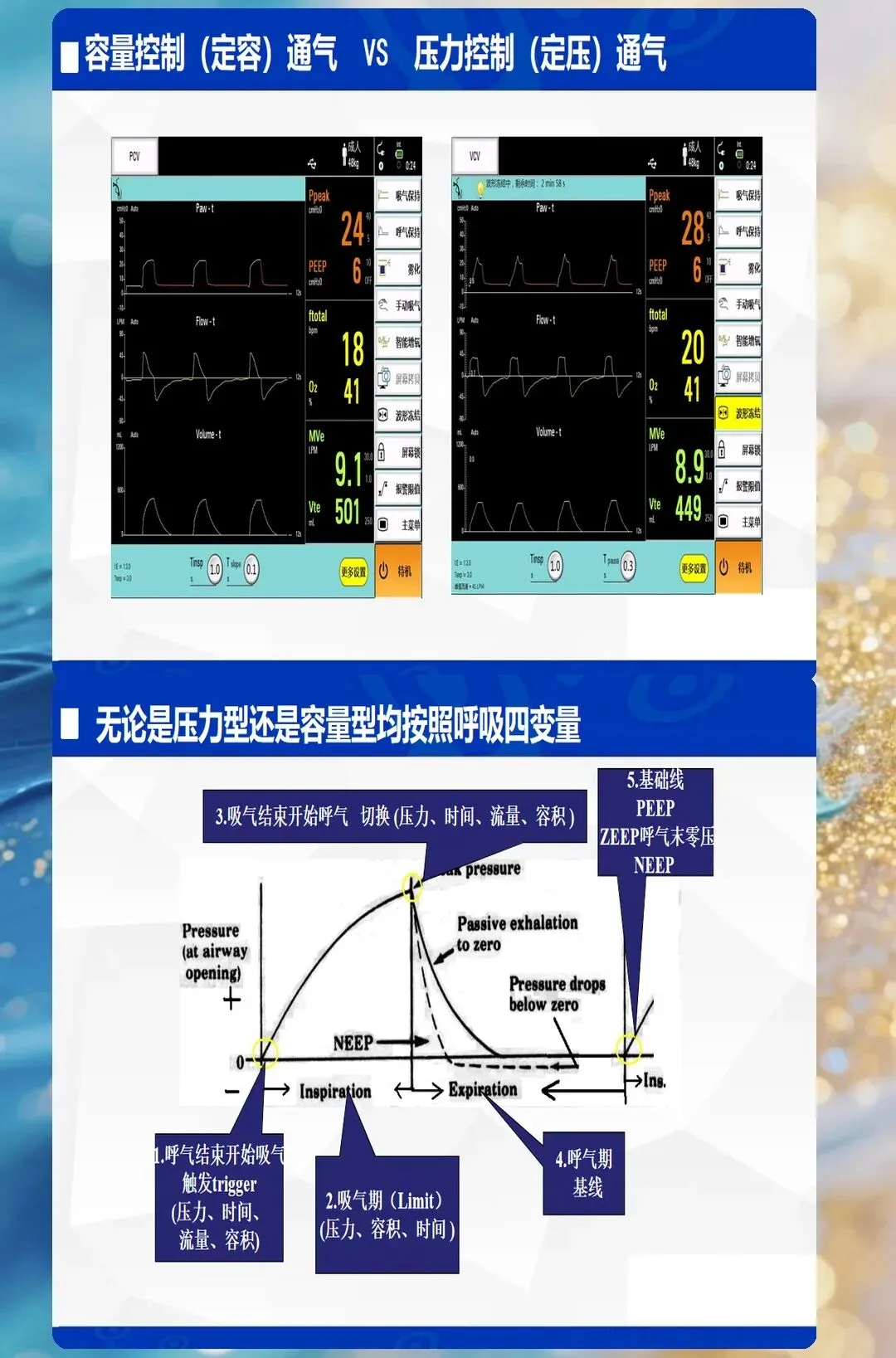
第二层级:压力参数
PEEP(呼气末正压)
核心作用:防止肺泡塌陷、改善氧合 正常值:3-5cmH2O(基础),ARDS患者可高达10-20cmH2O 临床意义:PEEP过低→肺不张;PEEP过高→气压伤、循环抑制 调整策略:根据氧合目标逐步滴定,监测血流动力学变化

PIP(吸气峰压)
正常值:15-25cmH2O 临床意义:PIP过高→气压伤;PIP过低→潮气量不足 调整策略:容控模式下,PIP升高提示肺顺应性下降或气道阻力增加
平台压(Pplat)
正常值:<30cmH2O 临床意义:反映肺泡内压力,是气压伤的关键指标 调整策略:Pplat持续>30cmH2O,需降低潮气量或PEEP

































本文来自网友投稿或网络内容,如有侵犯您的权益请联系我们删除,联系邮箱:wyl860211@qq.com 。
