骨质疏松症诊疗与预防:临床实用指南PPT模板
- 2026-05-14 16:40:34














一、骨质疏松症的临床特征与诊断要点
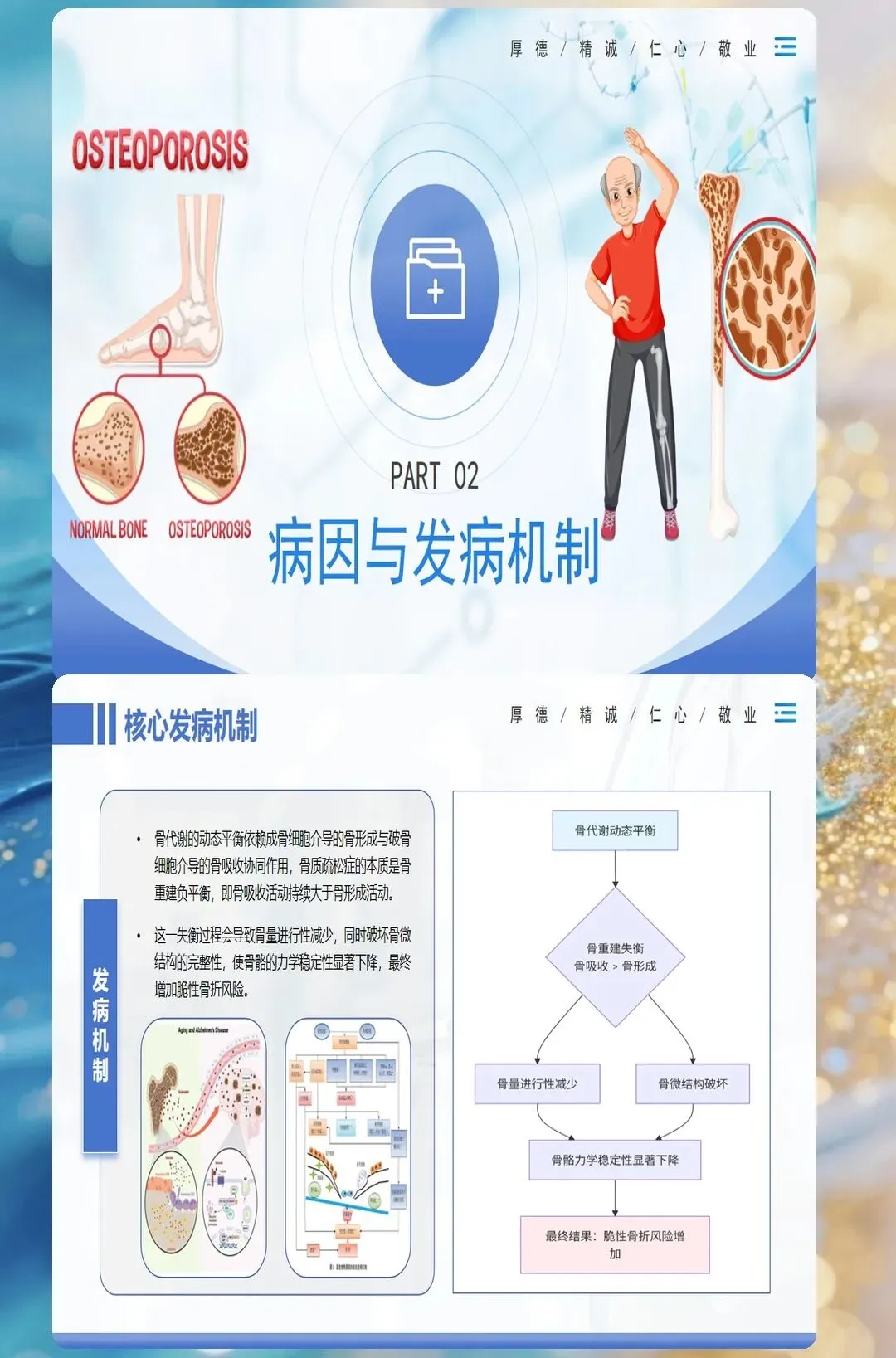
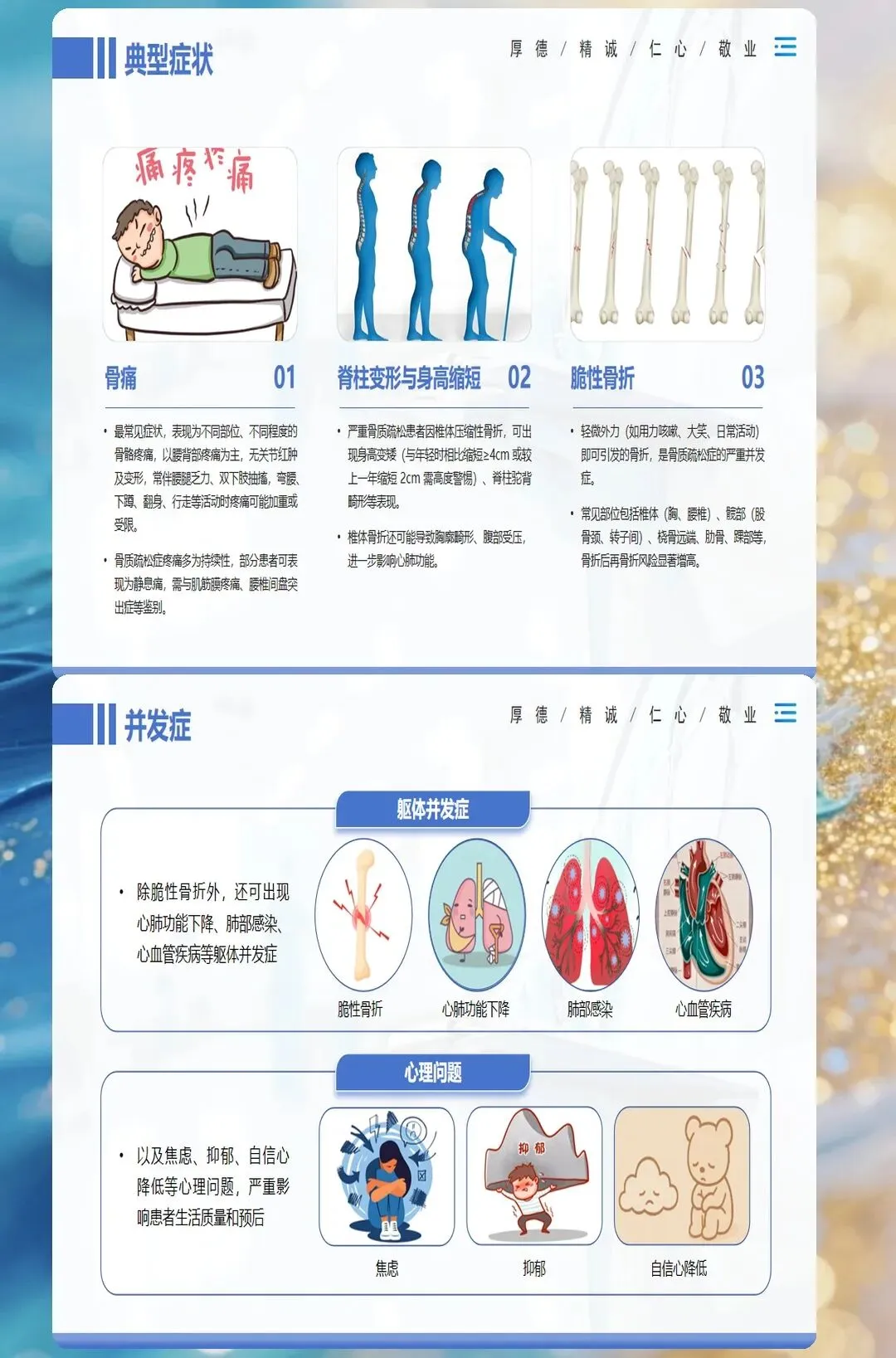
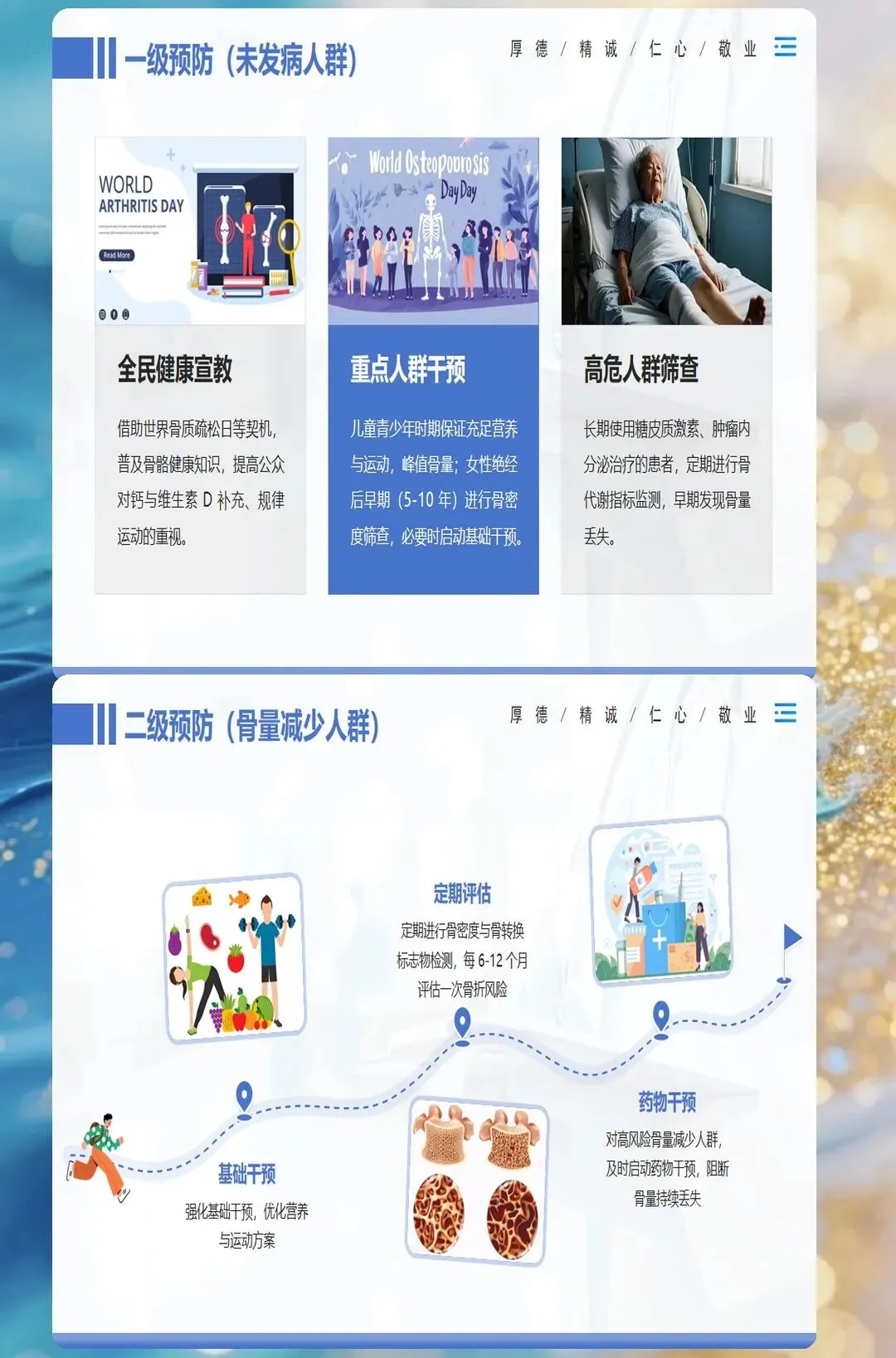
骨质疏松症早期常无明显症状,被称为"静悄悄的流行病"。当患者出现身高缩短、驼背、腰背疼痛等临床表现时,往往已经发展到较为严重的阶段。因此,早期识别和诊断对于预防骨折并发症至关重要。
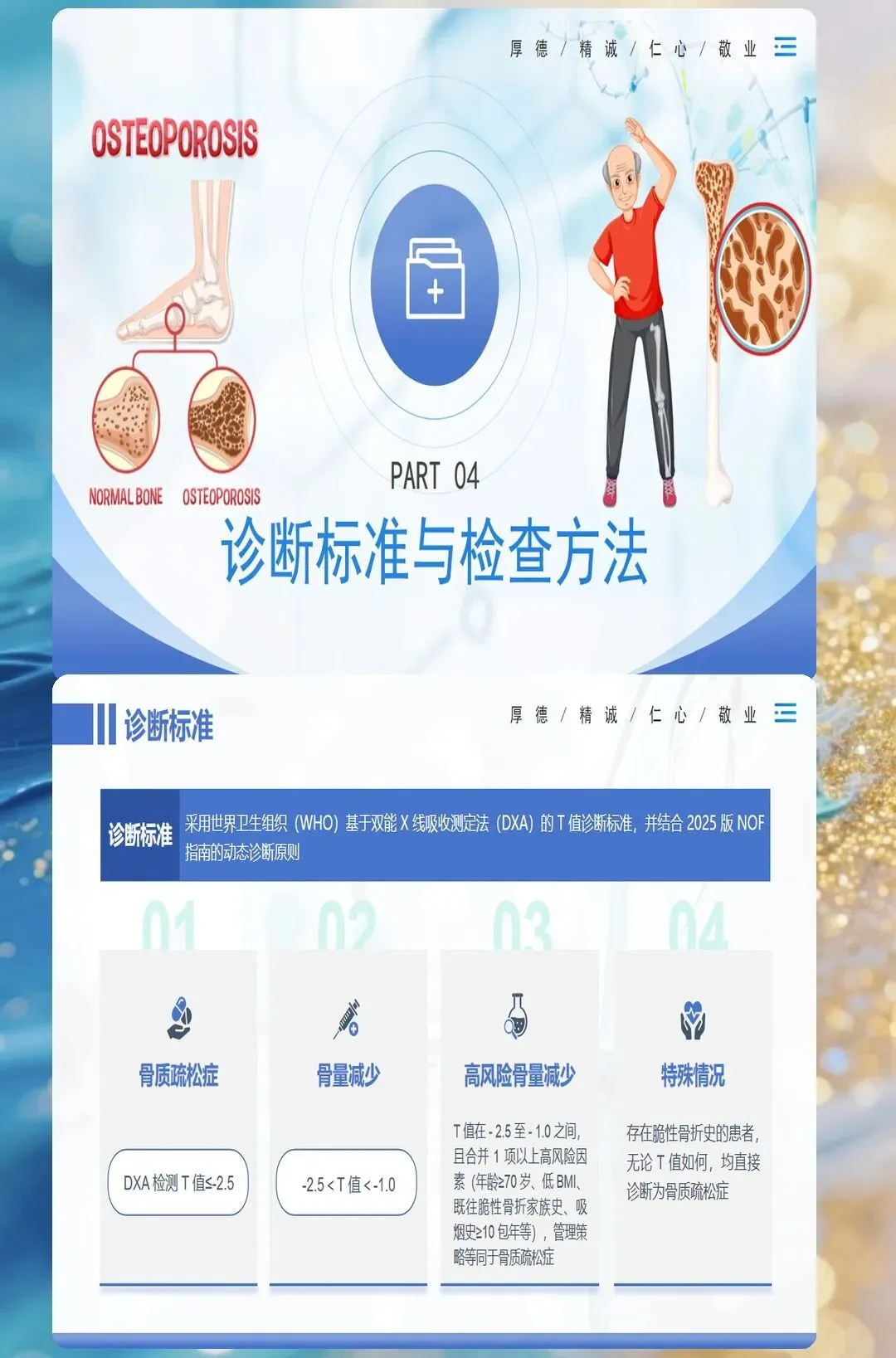
诊断骨质疏松症的金标准是双能X线吸收检测法(DXA),测量部位通常为腰椎和髋部。根据世界卫生组织(WHO)的诊断标准,T值≤-2.5为骨质疏松,-2.5<T值<-1.0为骨量减少,T值≥-1.0为正常骨密度。对于绝经后女性和50岁以上男性,建议定期进行骨密度筛查。
在临床评估中,要详细询问患者的危险因素,包括年龄、性别、种族、绝经年龄、家族史、吸烟饮酒史、长期使用糖皮质激素史、慢性疾病史等。对于有脆性骨折史的患者,无论骨密度结果如何,都应诊断为严重骨质疏松症。



二、骨质疏松症的规范化治疗
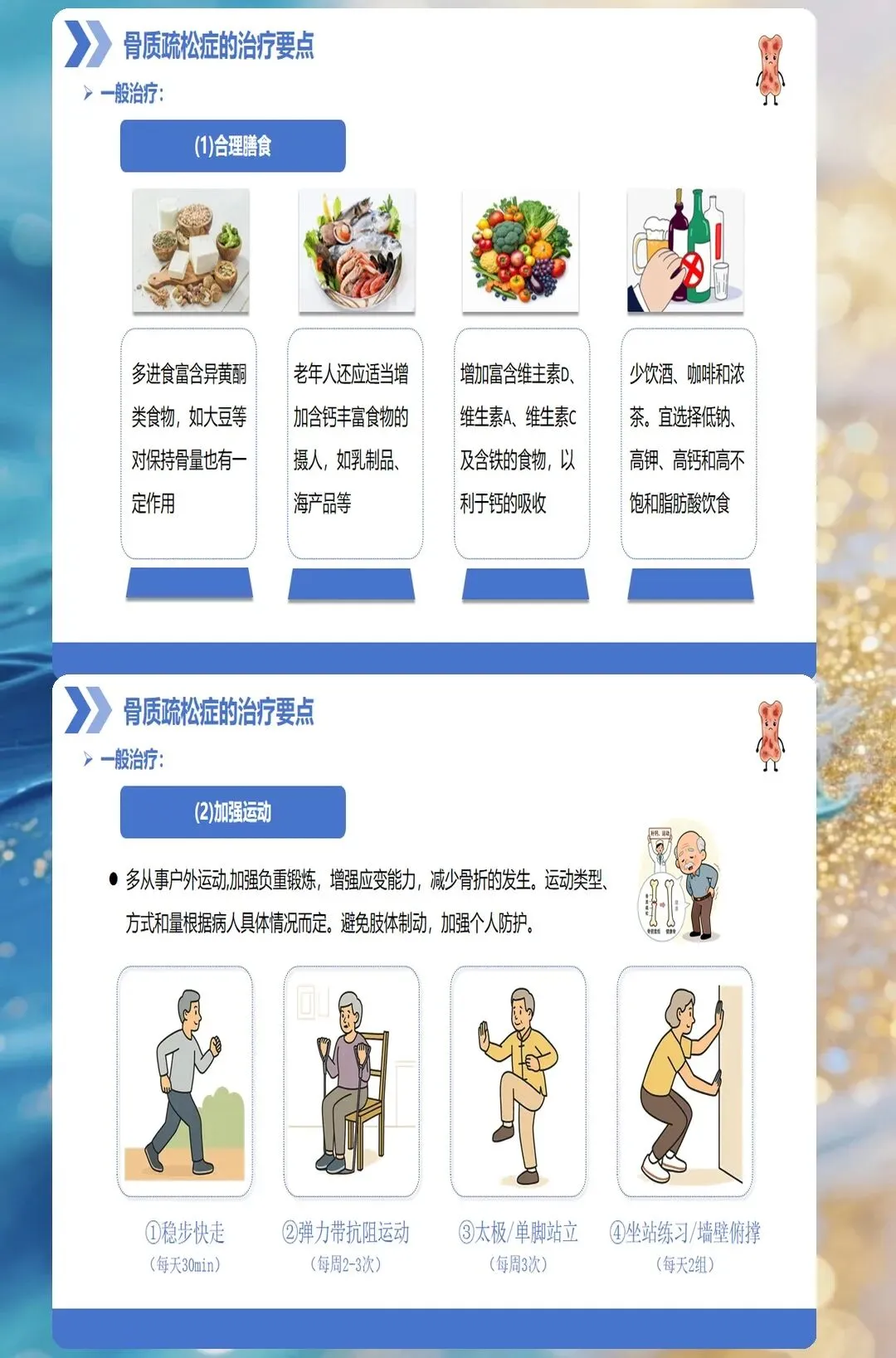
骨质疏松症的治疗目标包括:提高骨密度、改善骨质量、降低骨折风险、缓解疼痛症状、改善生活质量。治疗方案应根据患者的具体情况个体化制定,主要包括基础措施和药物治疗两个方面。
基础措施是所有骨质疏松症患者都应采取的措施,包括补充钙剂和维生素D、调整生活方式、预防跌倒等。成人每日钙摄入量应达到800-1000毫克,50岁以上人群应达到1000-1200毫克。维生素D每日推荐摄入量为400-800IU,有助于促进钙吸收和骨矿化。
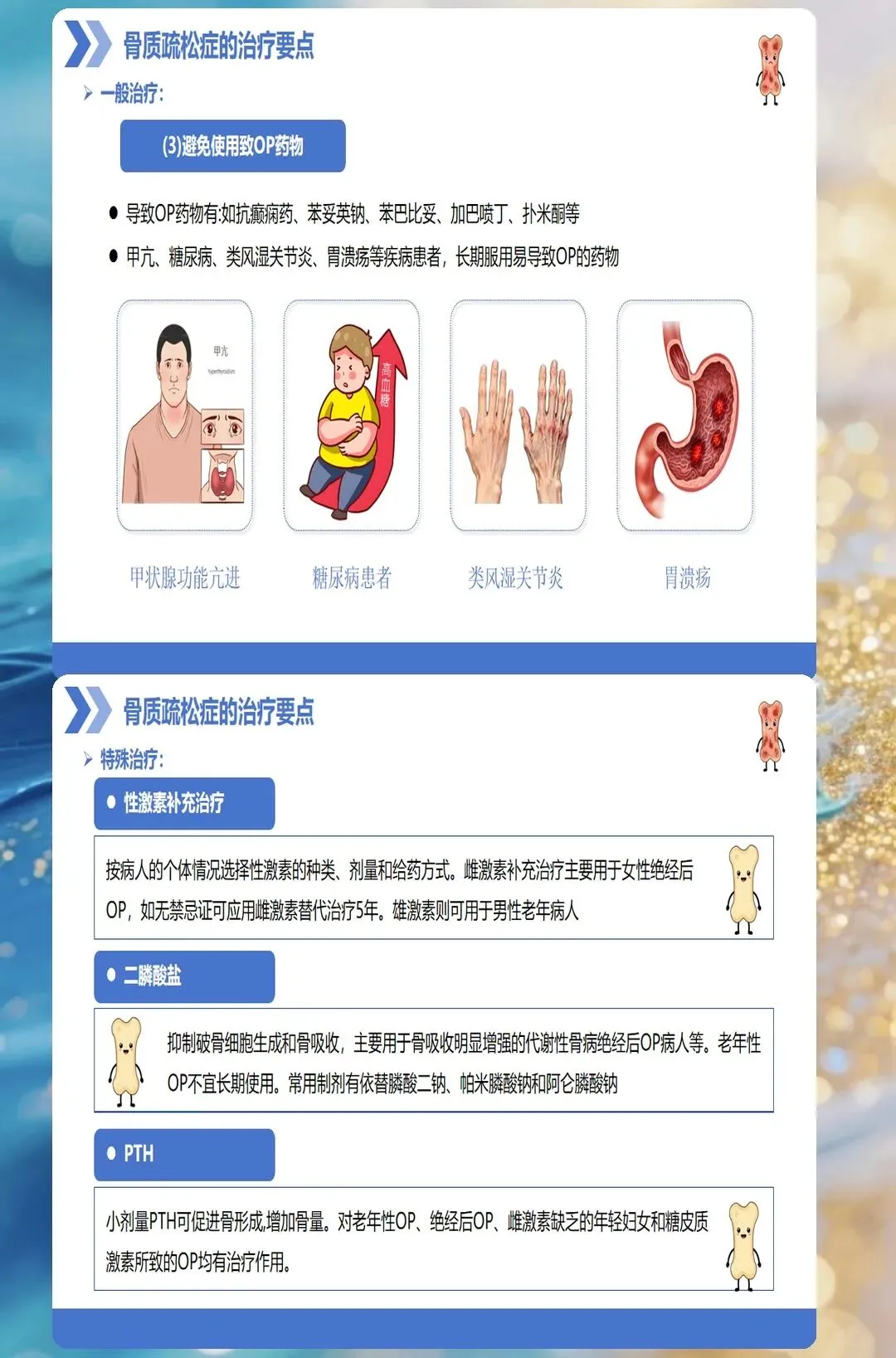
药物治疗主要包括抑制骨吸收和促进骨形成两大类药物。抑制骨吸收药物包括双膦酸盐类、降钙素、选择性雌激素受体调节剂等,其中双膦酸盐类药物是首选药物,如阿伦磷酸钠、利塞膦酸钠等。促进骨形成药物主要为甲状旁腺激素类似物,适用于严重骨质疏松症患者。
在用药过程中,要密切监测患者的血钙、血磷、肾功能等指标,观察药物不良反应。双膦酸盐类药物可能导致食管炎、下颌骨坏死等不良反应,用药时应严格遵循用药指导,服药后保持直立位至少30分钟。




三、骨折患者的综合管理
骨质疏松性骨折常见部位包括椎体、髋部、桡骨远端和肱骨近端,其中髋部骨折和椎体骨折危害最大。骨折患者需要手术治疗、康复训练和抗骨质疏松治疗三位一体的综合管理。
对于髋部骨折患者,应尽早手术治疗,术后早期进行康复训练,预防深静脉血栓、肺部感染、压疮等并发症。同时应立即启动抗骨质疏松治疗,因为骨折是再发骨折的最强危险因素,再发骨折风险可增加2-4倍。
椎体压缩性骨折患者常出现剧烈腰背疼痛,可采取保守治疗或经皮椎体成形术。急性期应卧床休息,给予镇痛治疗,缓解疼痛症状。疼痛缓解后,应在支具保护下逐渐下床活动,避免长期卧床导致骨量进一步丢失。