急性心梗PCI术后护理-PPT模板-分享:循证护理实践与并发症预防体系构建
- 2026-05-15 02:03:18
一、术后监护与风险评估的精细化路径
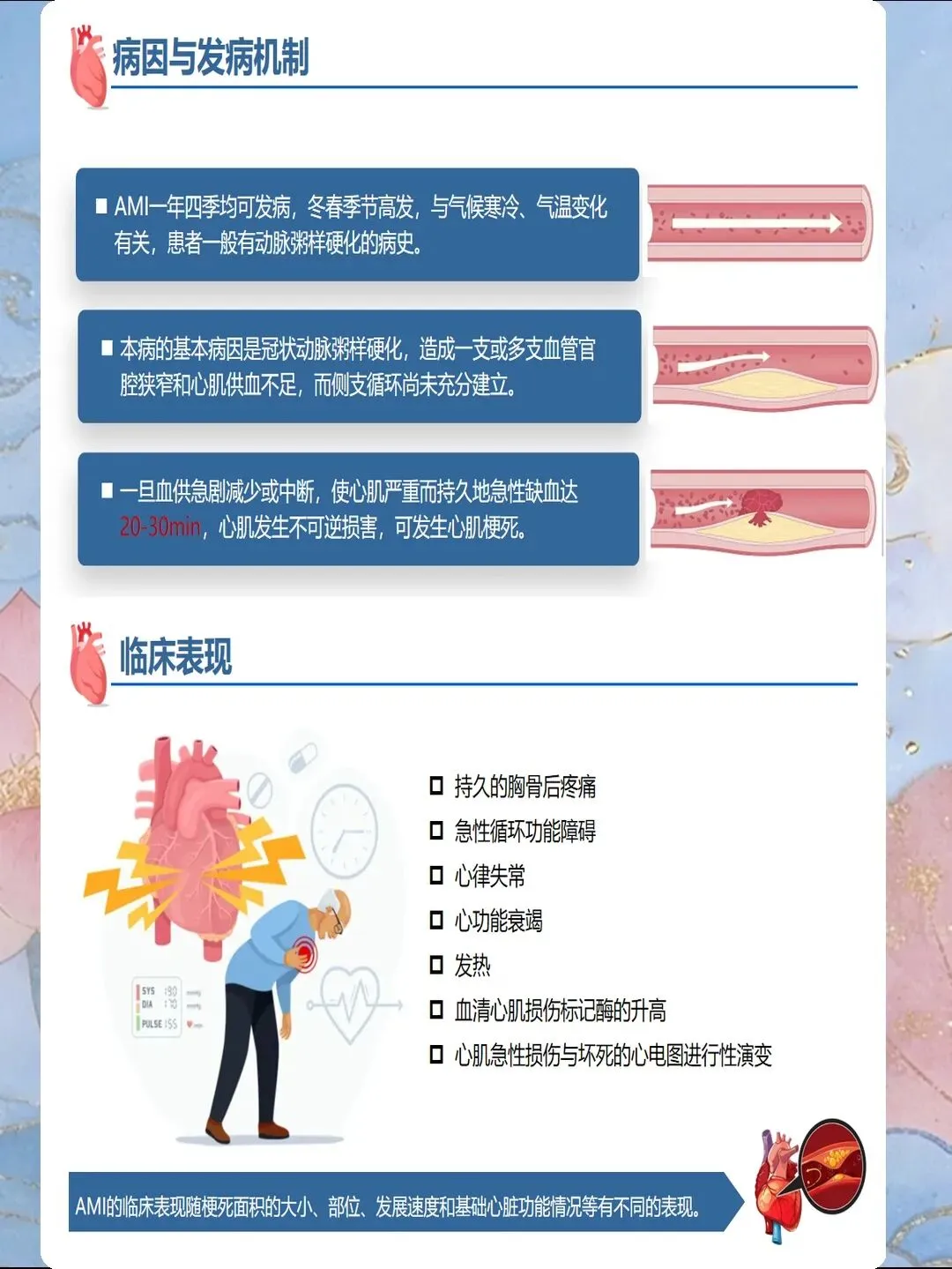
PCI术后最初24小时是并发症高发期,监护频率与评估精度直接关系到早期识别与及时干预。推荐采用"动态监护+定期评估"模式:术后最初2小时每15分钟监测生命体征,之后改为每小时一次,持续6小时。重点观察内容包括:心律失常、血压波动、胸痛复发、穿刺部位出血、肾功能变化。2025年引入"早期预警评分系统",整合心率、血压、心电图ST段变化、肌钙蛋白趋势、穿刺部位状态五个维度,评分>4分需立即启动干预流程。
术后心肌损伤是影响预后的关键因素。术后12小时、24小时需复查心肌损伤标志物,肌钙蛋白I或T峰值通常出现在术后12-24小时。若术后24小时肌钙蛋白持续升高或再次升高,需警惕围术期心肌梗死。研究显示,术后心肌损伤与1年死亡率显著相关,肌钙蛋白峰值>正常值10倍的患者1年死亡率增加5.8倍。对于此类高危患者,需加强监护密度,延长住院观察时间。


二、抗栓治疗的药学监护与出血风险管理
双联抗血小板治疗(DAPT)是PCI术后治疗的基石,但出血风险不容忽视。2024年最新指南推荐:根据出血风险评估个体化选择DAPT时长,采用PRECISE-DAPT评分系统,评分≥25分者DAPT时长缩短至6个月,评分<25分者延长至12个月。临床药师参与抗栓治疗管理可显著提高用药安全性,降低出血事件发生率。药学监护要点包括:用药依从性评估、药物相互作用筛查、出血症状监测、血小板功能检测(必要时)。
出血并发症的早期识别与处理至关重要。穿刺部位出血是最常见的出血事件,发生率为3%-8%。预防措施包括:术后至少6小时制动,穿刺部位加压包扎,密切观察皮下血肿形成。若血红蛋白下降>30g/L或需要输血治疗,需重新评估抗栓强度。消化道出血风险较高的患者,可预防性使用质子泵抑制剂4-6周。建立"出血预警-快速反应"机制,一旦出现出血征象,立即启动多学科协作处理流程。
三、心脏康复的早期介入与依从性提升
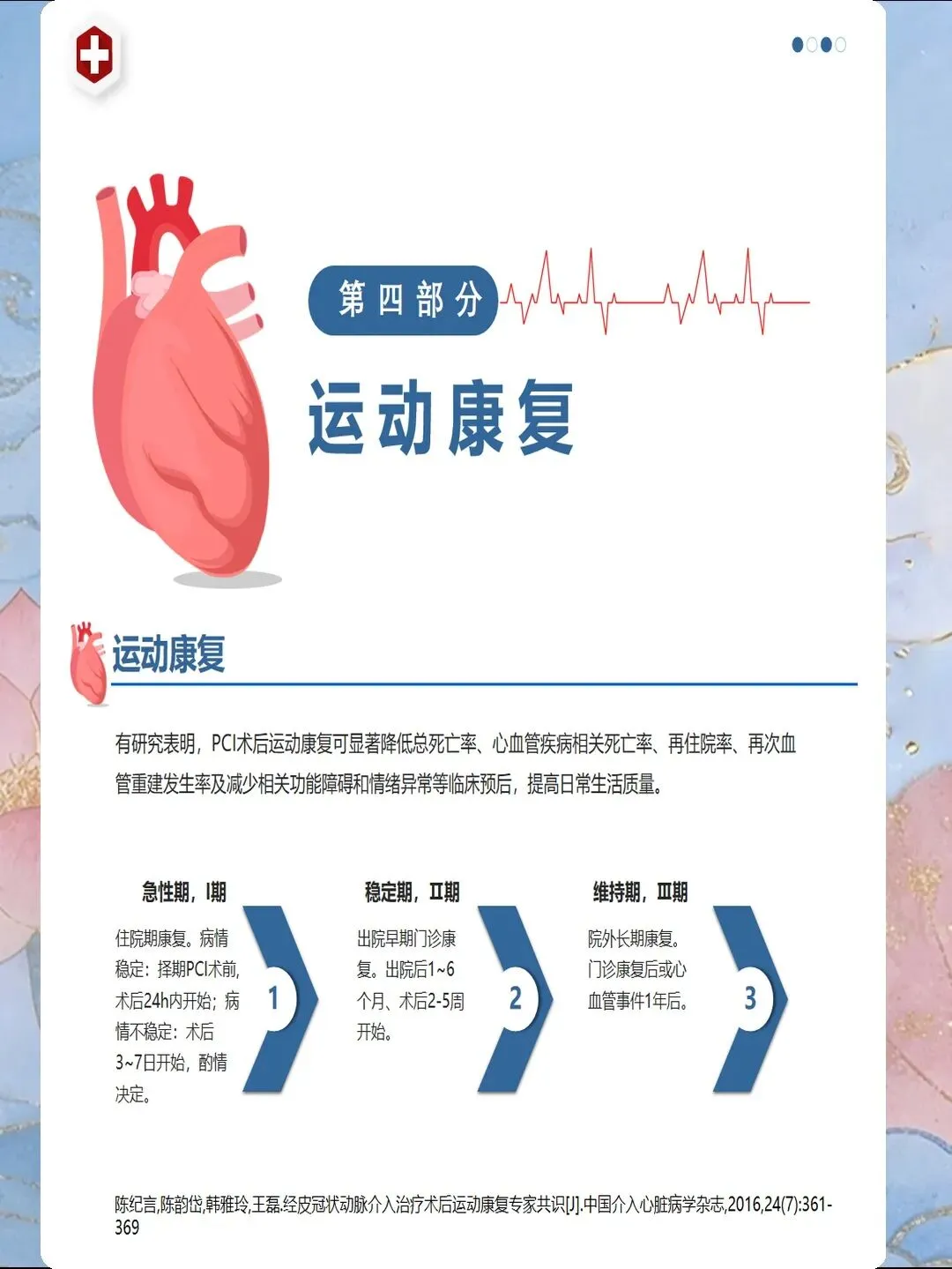
早期心脏康复是PCI术后护理的重要组成部分,可显著改善患者预后。2025年《中国心脏康复指南》明确推荐:PCI术后24-48小时即可开始低强度康复活动,包括床边坐位、床旁站立、室内步行等。第一阶段康复目标为恢复日常生活活动能力,第二阶段逐步提升运动耐量,第三阶段重点改善心肺功能与心理状态。研究表明,规范化心脏康复可使全因死亡率降低20%,再住院率降低26%,生活质量评分提高35%。
康复依从性是影响效果的关键因素。传统心脏康复的依从性仅为30%-50%,主要障碍包括:交通不便、时间冲突、信心不足。2024年引入"数字心脏康复"模式,通过可穿戴设备监测运动数据、APP推送个性化训练方案、在线康复师指导等方式,显著提升依从性至75%以上。同时,加强患者教育,通过成功案例分享、同伴支持小组等形式,增强患者康复信心与参与积极性。
四、二级预防的生活方式干预与风险因素管理
PCI术后的二级预防是降低再狭窄与再梗死风险的核心措施。生活方式干预需覆盖多个维度:饮食控制推荐采用地中海饮食模式,增加鱼类、蔬菜、水果摄入,减少红肉与加工食品;运动训练建议每周5天,每次30-60分钟中等强度有氧运动;戒烟指导采用"5A法",即询问、建议、评估、帮助、安排随访;体重管理目标BMI控制在18.5-24.9kg/m²,腰围男性<90cm,女性<85cm。
风险因素管理需制定个体化目标。血压控制目标<130/80mmHg,合并糖尿病或慢性肾病患者<130/80mmHg;血脂控制目标LDL-C<1.8mmol/L,极高危患者<1.4mmol/L;血糖控制目标HbA1c<7.0%,老年患者可适当放宽至8.0%。建立"风险因素监测-药物调整-生活方式强化"的闭环管理体系,每3个月评估一次,根据达标情况调整干预策略。