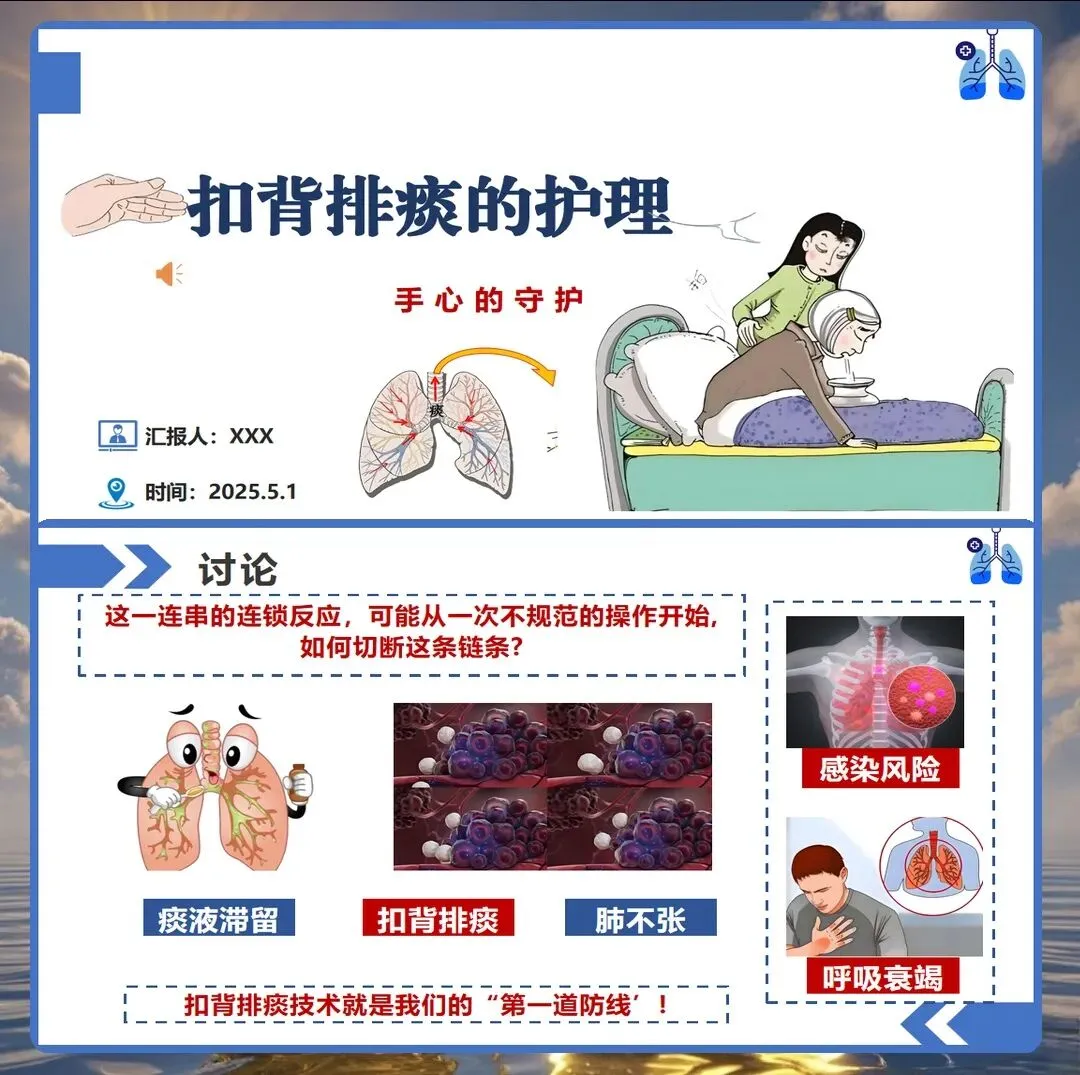
扣背排痰的正确护理-PPT模板-分享:循证指南与规范化操作要点
- 2026-05-14 08:29:04


一、精准评估:扣背排痰的适应证筛查
扣背排痰并非适用于所有患者。T/CNAS 37—2023标准明确指出,气道净化技术的选择需基于患者个体化评估。适应证包括:痰量大于30ml/日或常规痰量骤减,痰液为黄/黄绿/棕褐色脓性且不能充分排出;SpO₂或动脉血气示氧合功能下降,肺部听诊显示啰音,胸片显示炎症浸润;患者主诉痰液不易咳出(咳嗽峰流速<270L/min或半定量咳嗽评分低于2分)。
对于能进行深呼吸的黏液分泌增多或清除障碍类疾病(如慢阻肺、支气管扩张)患者,应首选自体引流(AD)或主动循环呼吸技术(ACBT);胸腹部术后预防肺不张者,应首选ACBT或AD;人工气道和/或不能进行深呼吸者,宜使用体位引流后进行叩击;脑卒中、神经肌肉疾病等咳嗽无力患者,应选用咳嗽训练、手法辅助咳嗽或机械吸-呼辅助。这一分层选择原则体现了气道廓清技术的精准化理念。
二、规范化操作:从手形到时机的全流程控制
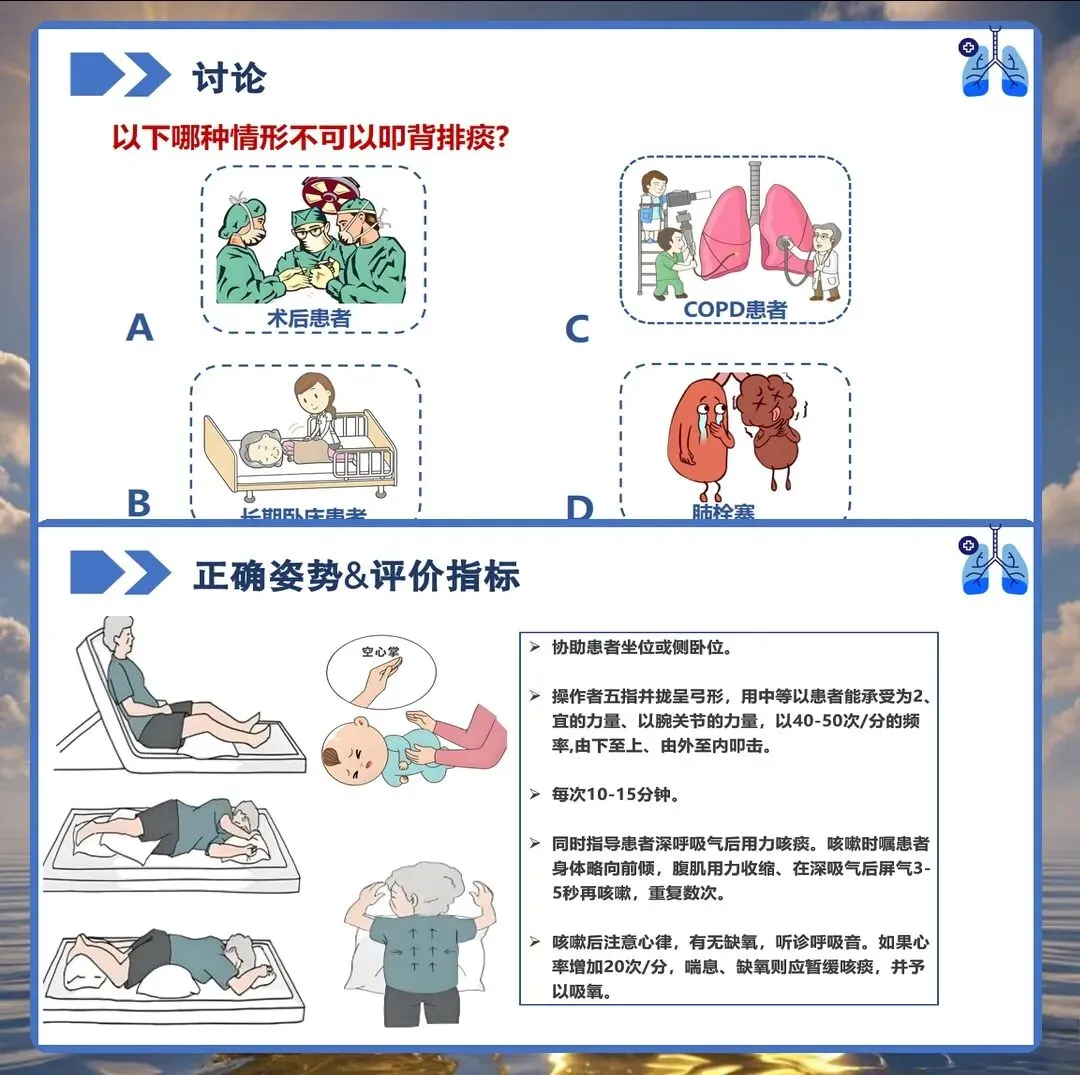
手形规范是扣背排痰的基石。操作者应将五指并拢弯曲呈空心杯状,手掌中空如"托鸡蛋",利用腕关节力量而非手臂力量进行叩击,频率控制在每分钟120-180次,每个部位叩击1-3分钟,双侧肺部交替进行,总时长8-10分钟。叩击力度以患者不感到疼痛为宜,手掌与胸壁之间的空气层越多,叩击效果越好。叩击时需避开肩胛骨、脊柱、肾脏区域及心脏区域。
体位选择直接影响引流效果。患者可取坐位(病情允许时最佳)、半卧位或侧卧位,根据病变部位调整:上叶前段病变取仰卧位床头抬高15°-30°,上叶后段病变取侧卧位患侧在上胸部垫枕,中叶/舌叶病变取仰卧位床尾抬高15°-20°并向健侧转15°,下叶背段病变取俯卧位腹部垫枕头低10°-15°,下叶基底段病变取头低脚高位床尾抬高20°-30°患侧向上倾斜15°。每次体位维持5-10分钟。
时机选择至关重要。扣背排痰应在餐前1小时或餐后2小时进行,避免在饱餐后操作导致呕吐反流;雾化吸入5-10分钟后操作效果更佳,因湿化后的痰液更易松动。每日2-3次,根据患者痰量调整频次。
三、禁忌证识别:守护患者安全的红线意识
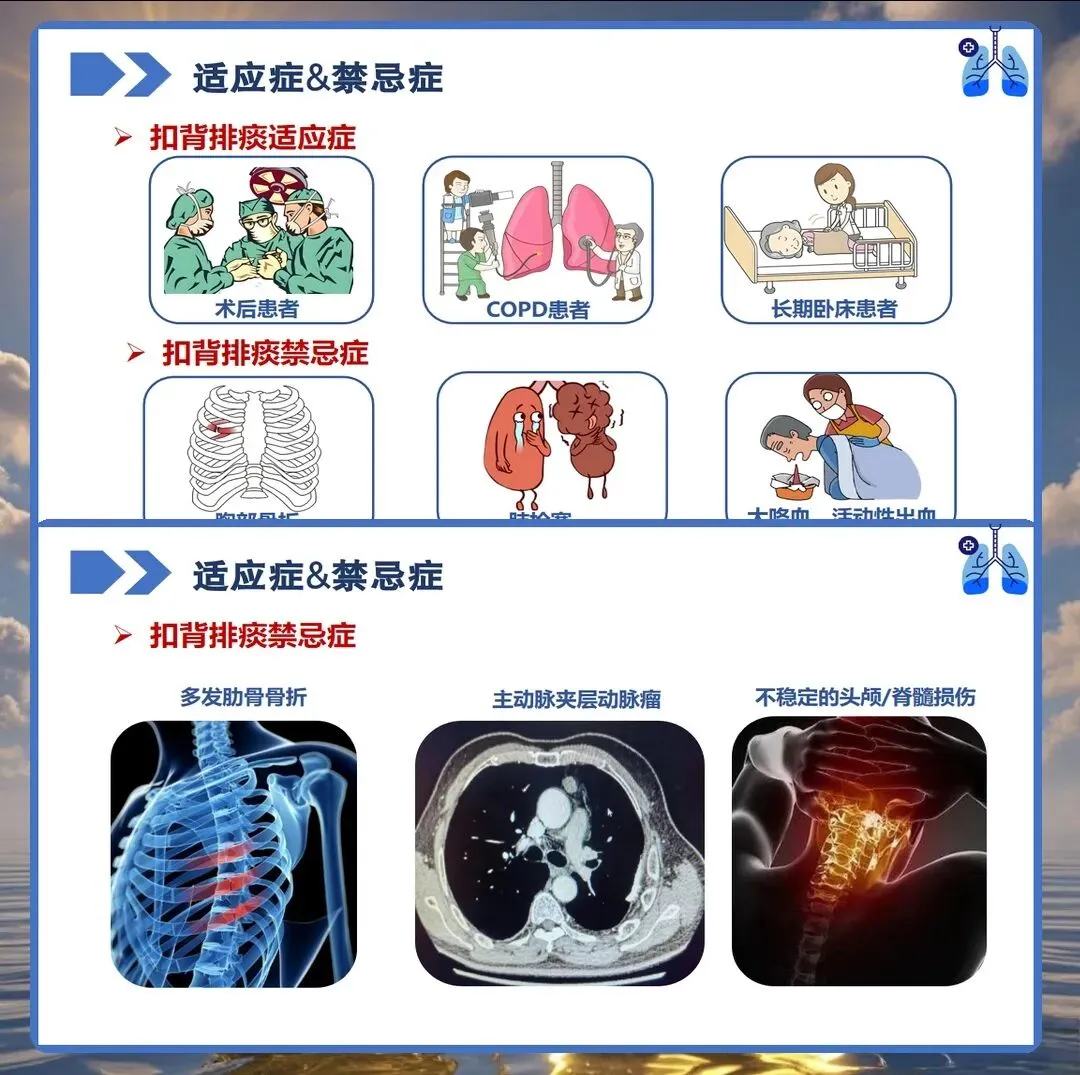
扣背排痰虽有效,但绝对禁忌证必须牢记。T/CNAS 37—2023及危重症专家共识明确:未控制的大咯血(24小时出血量>200ml)、严重肋骨骨折或胸壁稳定性破坏(如连枷胸)、未经引流的张力性气胸、颅内压>20mmHg(如急性脑出血、脑疝)、未纠正的低血压(收缩压<90mmHg)或严重心律失常(如室性心动过速)者严禁叩背。
相对禁忌证包括:近期心梗、严重心衰、肺栓塞、主动脉夹层动脉瘤、严重骨质疏松、凝血功能障碍、局部感染或肿瘤等。对于此类患者,需结合病情权衡利弊,必要时选择替代方案如高频胸壁振荡(HFCWO)、气道内振动排痰(IPV)等机械辅助技术。
四、并发症预防与处理:从监测到干预的闭环管理
扣背排痰过程中需全程监测患者生命体征。操作前、中、后评估心率(HR)、血压(BP)、血氧饱和度(SpO₂)及呼吸频率(RR),若出现HR较基础值增加>20%、SBP<90mmHg或>180mmHg、SpO₂<90%、RR>30次/分,或患者出现心悸、头晕、疼痛加重等症状,应立即停止操作并给予相应处理。
常见并发症包括皮下淤血、肋骨骨折、咯血加重等。皮下淤血多因叩击力度过大或患者凝血功能异常,可通过调整叩击力度、在叩击部位覆盖薄毛巾预防;肋骨骨折多见于骨质疏松患者,需严格把控力度并避免在骨折部位叩击;咯血加重提示气道黏膜损伤,需暂停操作并评估出血量,必要时请呼吸科会诊。





