跌倒坠床压疮日常防范及护理措施-PPT模板-分享
- 2026-05-14 14:05:22

一、风险分层:精准识别高危患者
精准的风险评估是有效防范的前提。跌倒坠床风险评估应使用标准化工具,Morse跌倒量表因其信效度高、操作简便而被广泛采用,总分≥45分定义为高危。评估时机包括入院2小时内、转科时、病情变化时、手术后和用药变化后。特别强调老年患者(≥65岁)、认知障碍患者、使用镇静催眠药或降压药的患者,需动态评估,每班评估一次,而非"一评定终身"。
压疮风险评估首推Braden量表,总分≤16分提示高危。但2025年美国国家压疮咨询委员会(NPUAP)更新了评估要点,新增"医疗器械相关性压疮"和"黏膜压疮"两个维度,要求护理人员在使用面罩、氧气管、约束带等器械时,每日检查皮肤至少一次,重点关注器械边缘受压部位。研究显示,规范化评估可使压疮发生率降低40%~50%。

二、跌倒坠床防范:从环境到行为的全链条管理
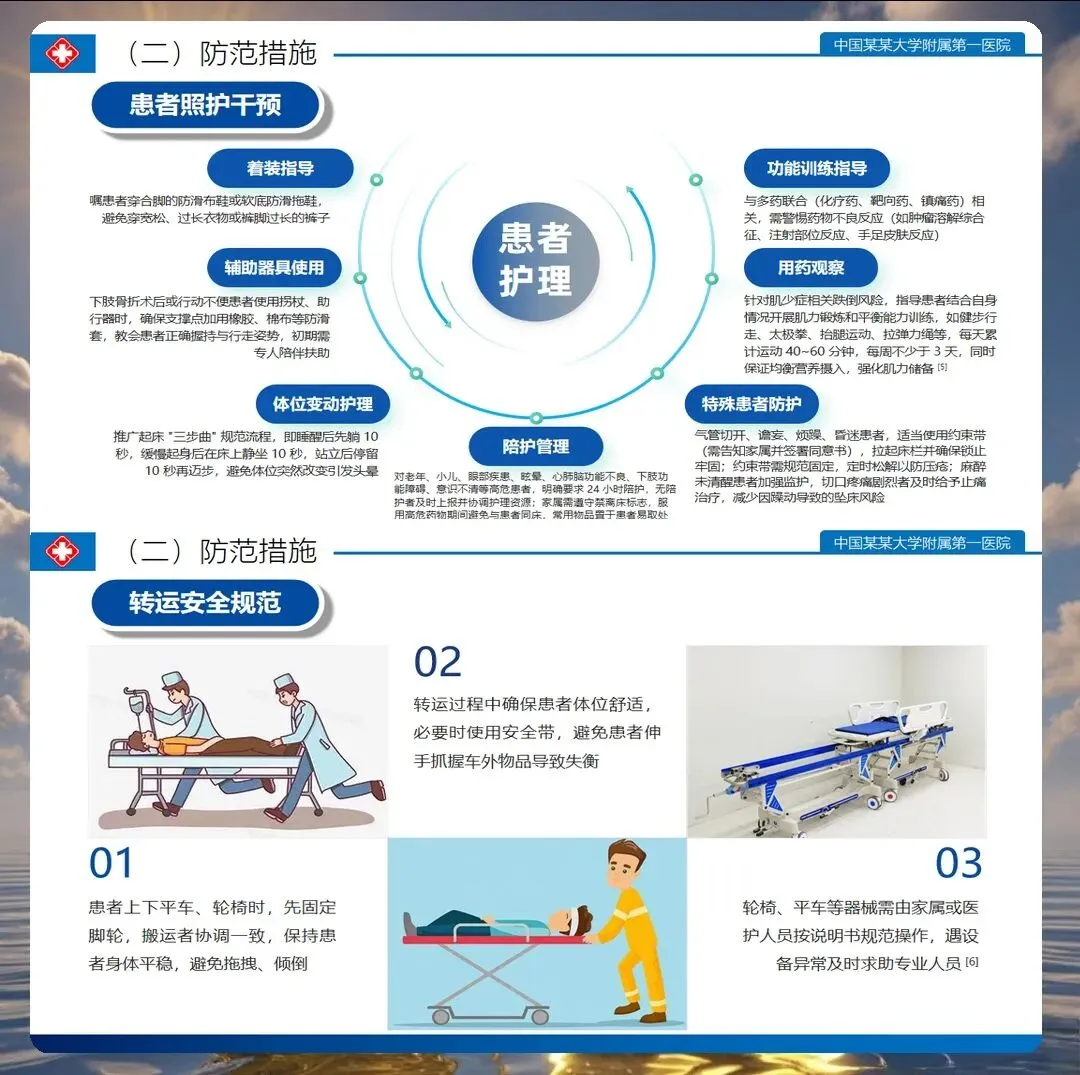
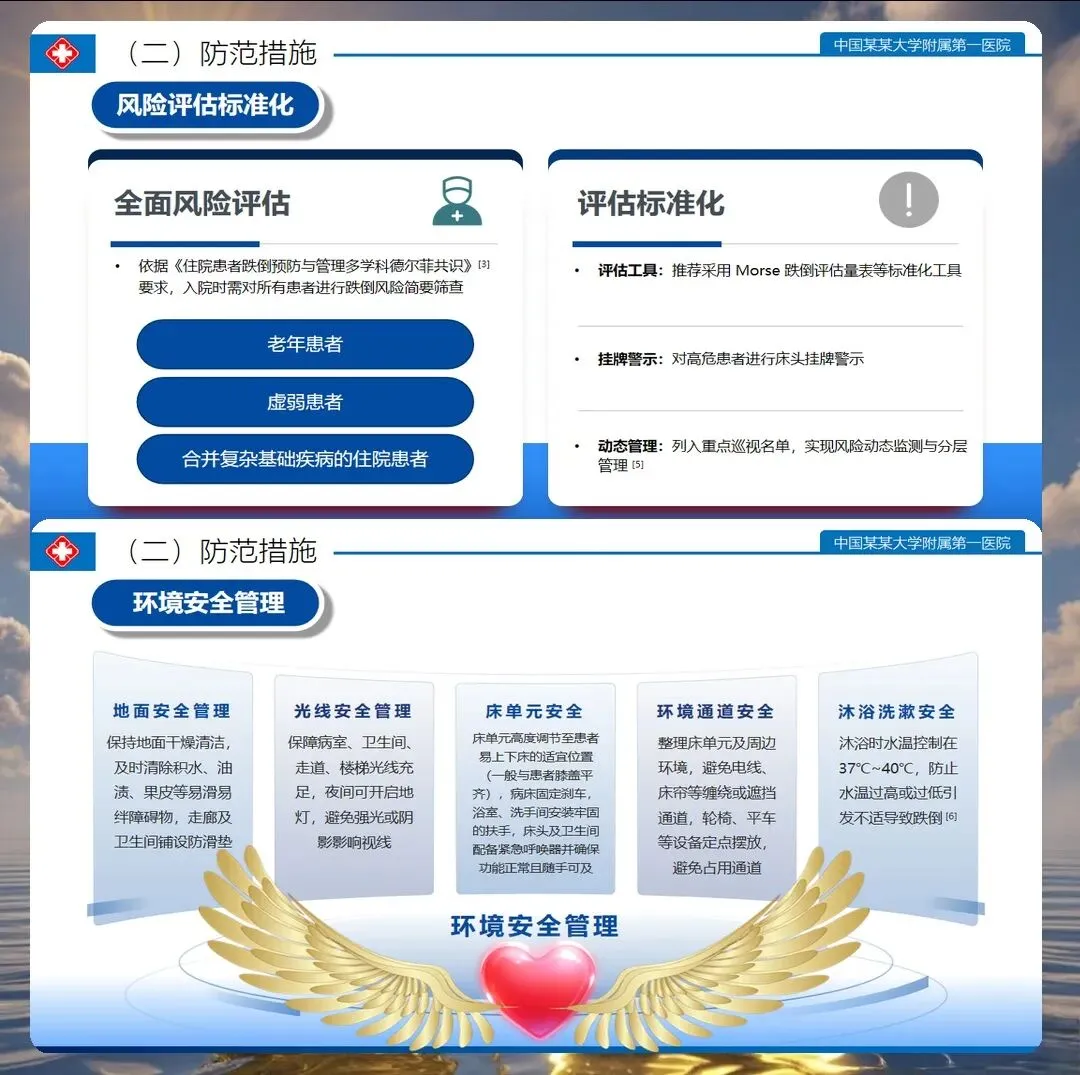
跌倒坠床的发生往往是多重因素叠加的结果,防范措施必须建立全链条管理思维。环境安全是基础:床栏完整、刹车锁定、通道无障碍物、地面干燥防滑、光线充足。2025年指南特别强调"老年友好病房"建设,如床头灯开关位置在患者伸手可及处,卫生间安装扶手和紧急呼叫器,床旁设置防跌倒标识。
行为干预是关键:指导患者"三个半分钟"——起床时在床上坐30秒,双腿下垂床边坐30秒,扶床站立30秒后再行走。术后患者首次下床必须有护士或家属陪同,特别是使用了椎管内麻醉、阿片类药物的患者。对于认知障碍患者,实施24小时陪护或使用保护性约束,但需每小时评估约束必要性并记录,避免因约束导致躁动。
用药安全不容忽视:2025年研究证实,多重用药(≥5种)的老年患者跌倒风险增加2倍以上。责任护士需重点识别"高危药物清单":降压药(体位性低血压)、降糖药(低血糖)、镇静催眠药(嗜睡、头晕)、抗精神病药(锥体外系反应)。在给予这类药物后,需加强巡视,尤其是夜间22点至次日6点的高危时段。
三、压疮防范:分阶段精准干预
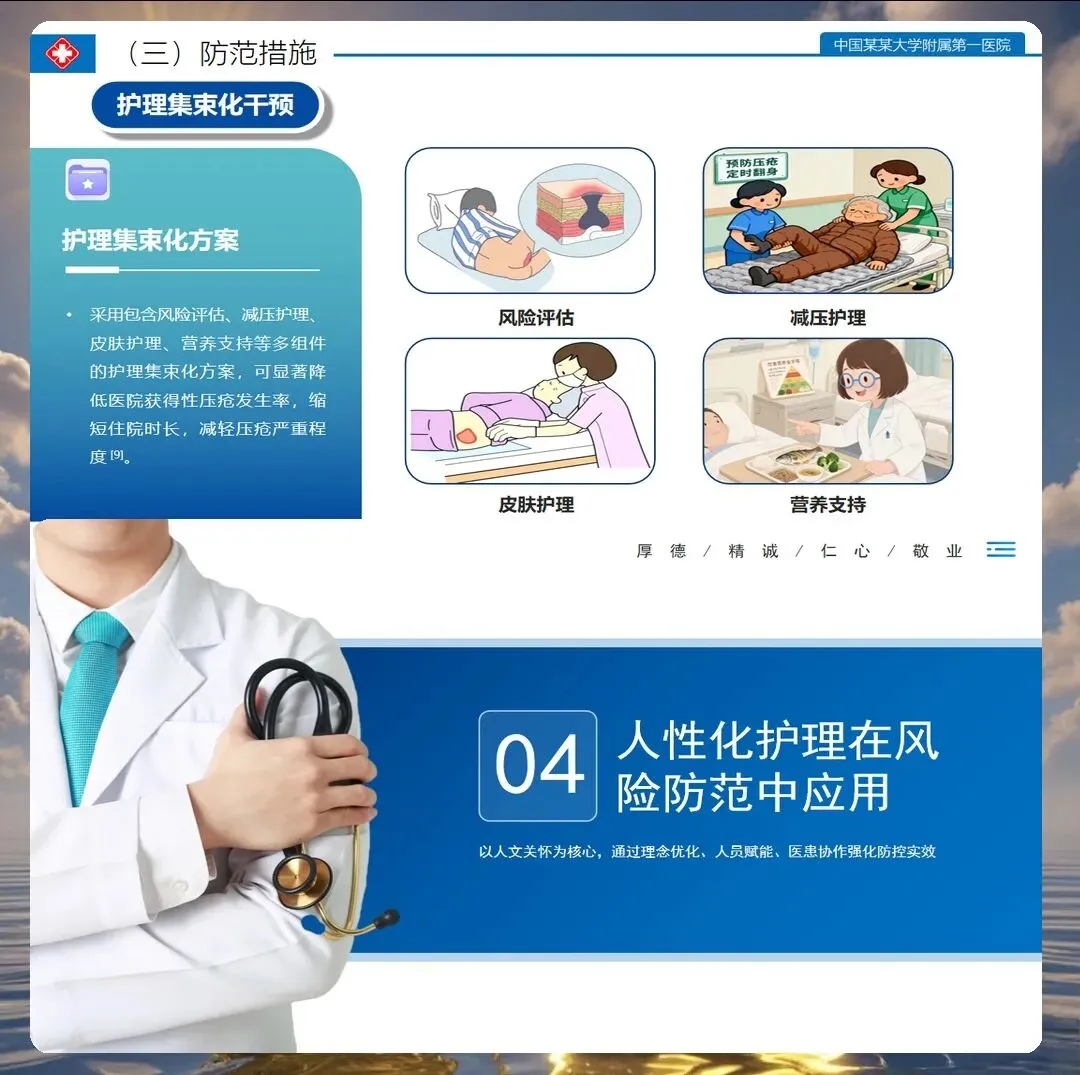
压疮的预防遵循"识别风险、减轻压力、管理潮湿、营养支持"四大原则。
减压措施是核心:使用气垫床或交替压力床垫,但对高风险患者(Braden≤12分)需每2小时翻身一次。翻身时采用30°侧卧位而非90°,避免直接压迫骨隆突处。2025年NPUAP更新了体位摆放指南,强调"足跟悬空"——在患者足跟下垫枕头,使足跟完全离开床面,可有效降低足跟压疮发生率达80%以上。
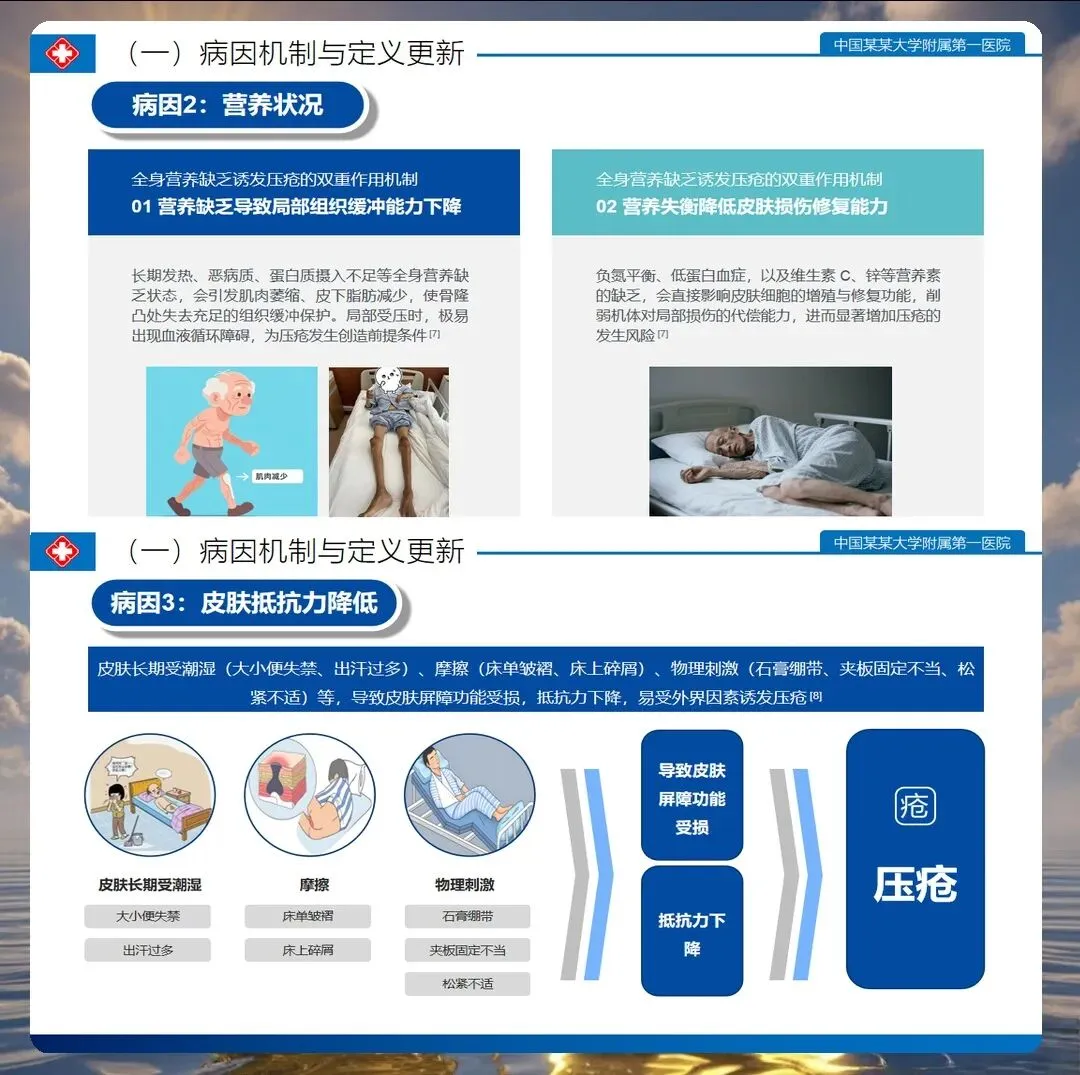
皮肤护理至关重要:每日检查皮肤完整性,重点观察骶尾部、股骨大转子、足跟、枕部等好发部位。保持皮肤清洁干燥,避免使用碱性肥皂,沐浴后涂抹润肤剂。对于大小便失禁患者,推荐使用皮肤保护膜或含有氧化锌的护臀霜,形成"人工屏障"。研究证实,规范的皮肤护理可使压疮发生率降低25%~35%。
营养支持是基础:2025年《老年患者压疮预防营养指南》明确,低蛋白血症(白蛋白<30g/L)是压疮的独立危险因素。高危患者每日蛋白质摄入应达到1.2~1.5g/kg体重,补充维生素C、锌和精氨酸等营养素。对经口摄入不足的患者,需启动营养支持团队会诊,及早实施肠内营养。

四、质量控制:闭环管理确保持续改进
建立"评估—干预—评价—改进"的闭环管理机制。实施"高危患者交接班"制度,在床头卡、腕带、电子病历系统统一标注"防跌倒/防压疮"标识,确保全员知情。推行"防跌倒/防压疮查检表",每班护士对照查检内容逐项落实并签名,护士长每日督查并记录。
不良事件上报与分析是改进的关键。一旦发生跌倒、坠床或难免压疮,需在24小时内上报护理部,启动根本原因分析(RCA),采用"鱼骨图"追溯人、机、料、法、环五大环节的问题。2025年数据显示,实施RCA的科室,同类事件再次发生率可降低60%以上。同时,开展"质量改进项目(QI)",通过PDCA循环持续优化流程,如"缩短术后首次下床时间"项目使跌倒率下降了18%。
五、健康教育:赋能患者与家属共同参与
健康教育不是简单的"告知",而是赋能患者与家属成为预防的主动参与者。采用回授法确认患者理解程度,让患者复述或演示防跌倒措施,如如何正确使用床栏、如何正确起身下床。制作图文并茂的健康教育手册,配合短视频演示,提高宣教效果。对家属进行同步教育,指导其协助翻身、观察皮肤变化、识别早期警示信号,形成"护士-患者-家属"三位一体的防范网络。
2025年研究证实,家属参与度高的科室,跌倒发生率降低40%,压疮发生率降低35%。在出院时,提供居家延续性护理指导,如家庭环境改造建议(浴室安装扶手、去除地毯边缘等)、居家翻身技巧、营养食谱等,确保护理质量的院外延伸。