压力性损伤预防及护理PPT模板
- 2026-05-15 01:06:14






在临床一线,很多护士谈到压力性损伤,第一反应就是"两小时翻身"。但2025版NPUAP指南告诉我们,现代压力性损伤护理已经发展为一个系统性的预防管理体系——从分级评估到个性化敷料选择,从营养支持到多学科协作,每一步都直接关系到患者安全和护理质量。
今天,我们结合最新循证证据和临床实践,系统梳理压力性损伤预防及护理的核心要点,让这套护理方案真正落地到床边。
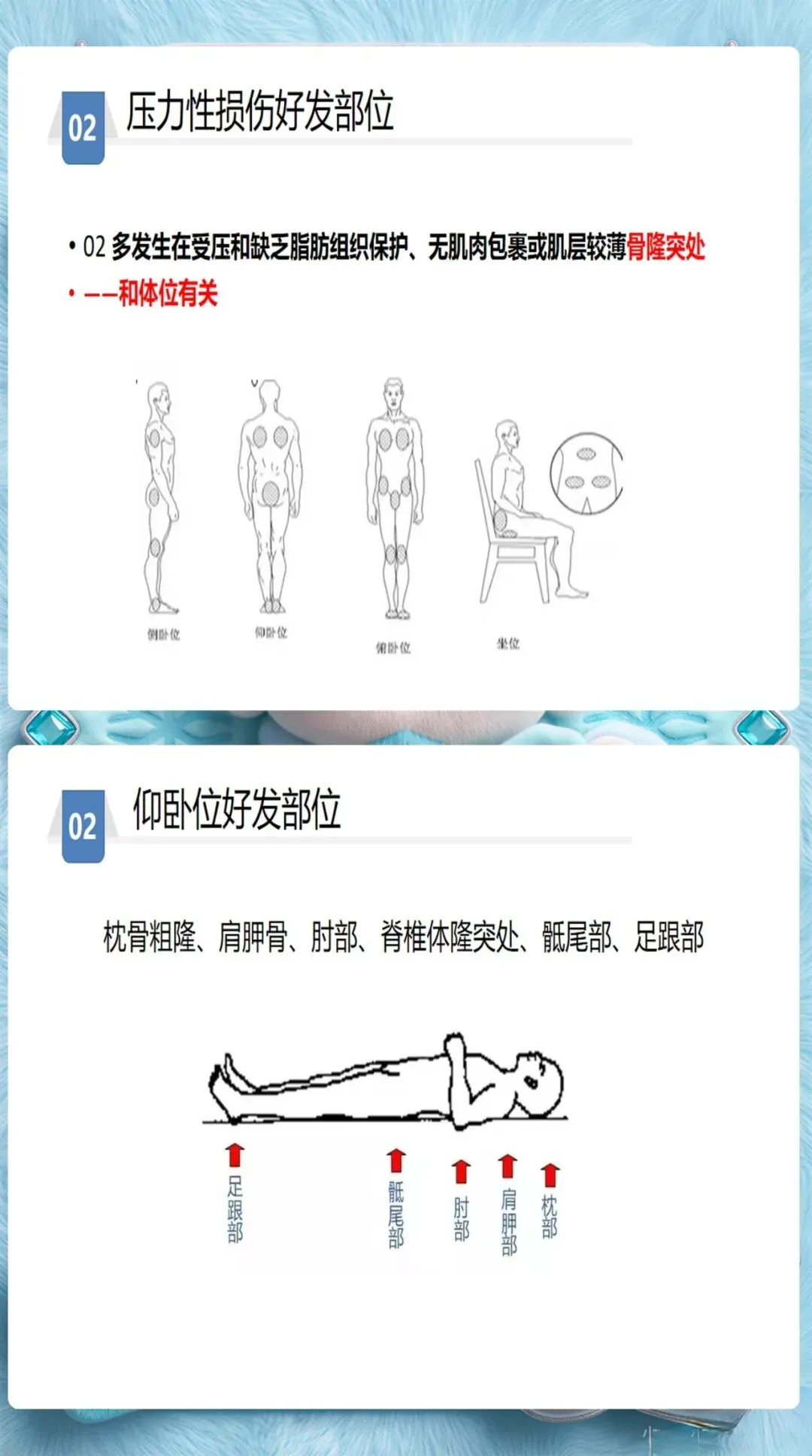
一、准确分级是护理决策的第一步
很多护士在评估时习惯用"压疮"这个词,但国际标准已经明确为"压力性损伤",并细分为1-4级。为什么分级这么重要?因为不同分级的护理策略完全不同。
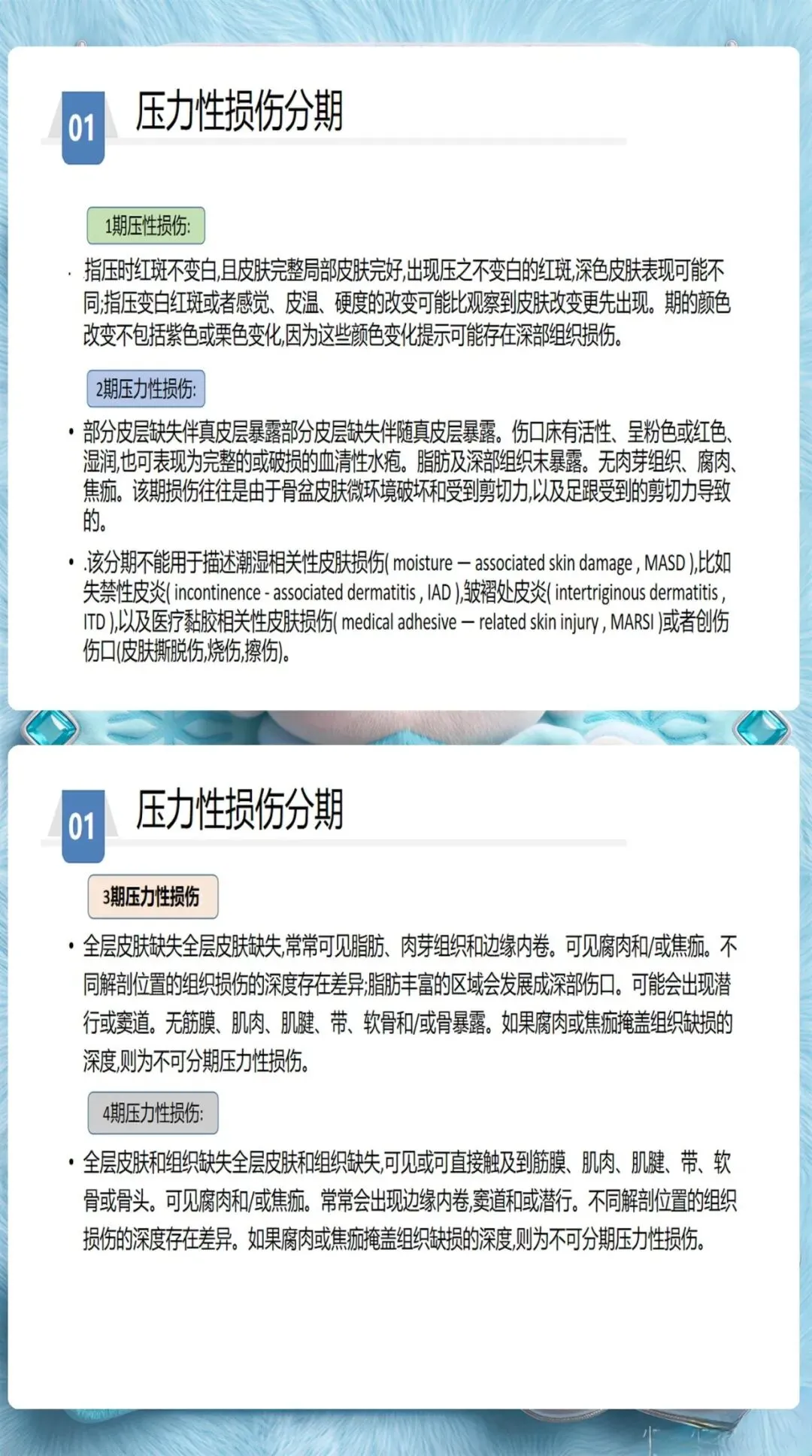
1级: 局部皮肤完整,出现指压不变白的红斑。这个阶段的关键是解除压迫,而不是只记录一下。护士需要立即调整体位,选择减压床垫,并记录皮肤状况变化。
2级: 部分皮层缺失,表现为浅表开放性溃疡。这时重点是皮肤保护,使用透明膜或水胶体敷料,避免感染加重。
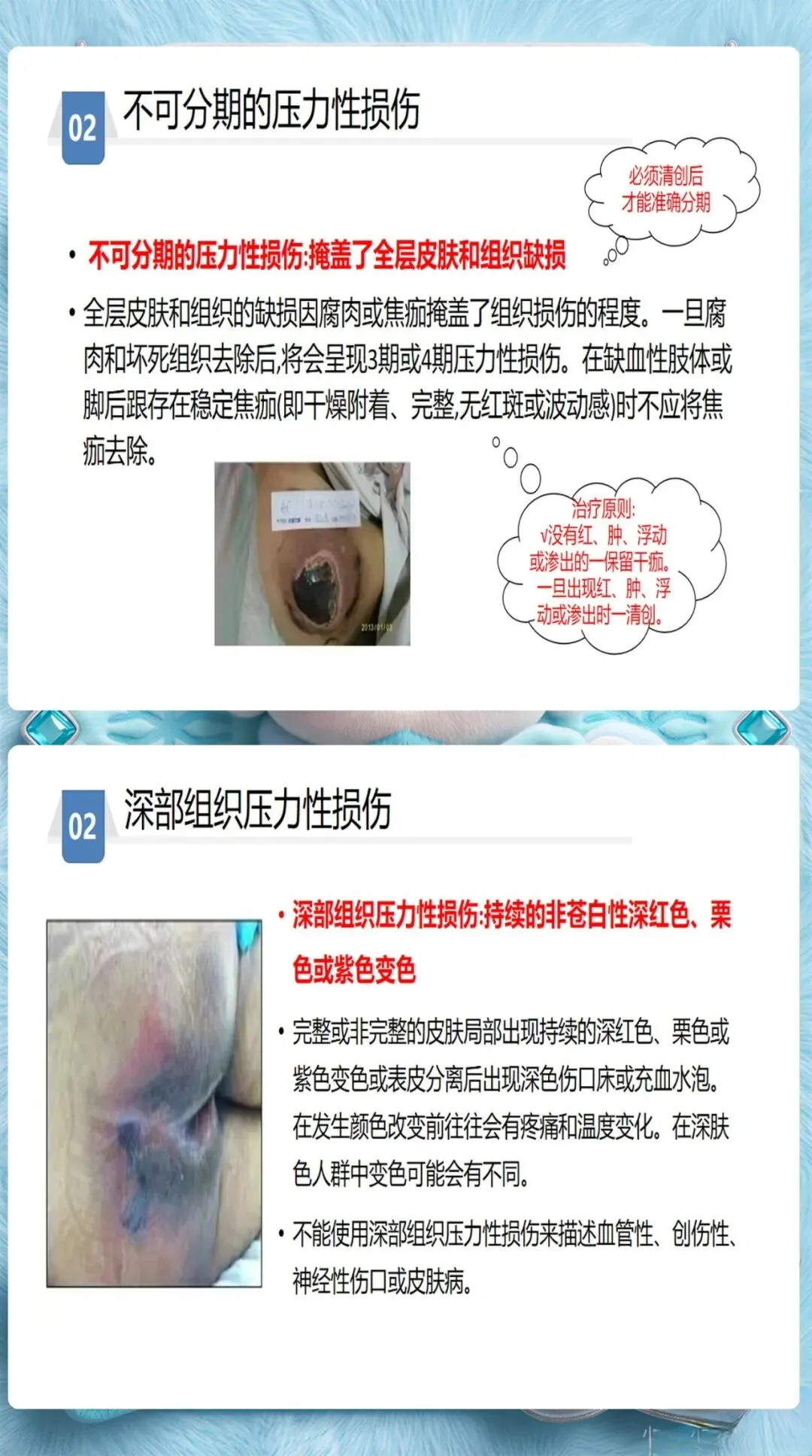
3级和4级: 全层皮肤和组织缺失,可能涉及肌肉、骨骼。需要专科护士介入,制定个体化伤口护理方案。
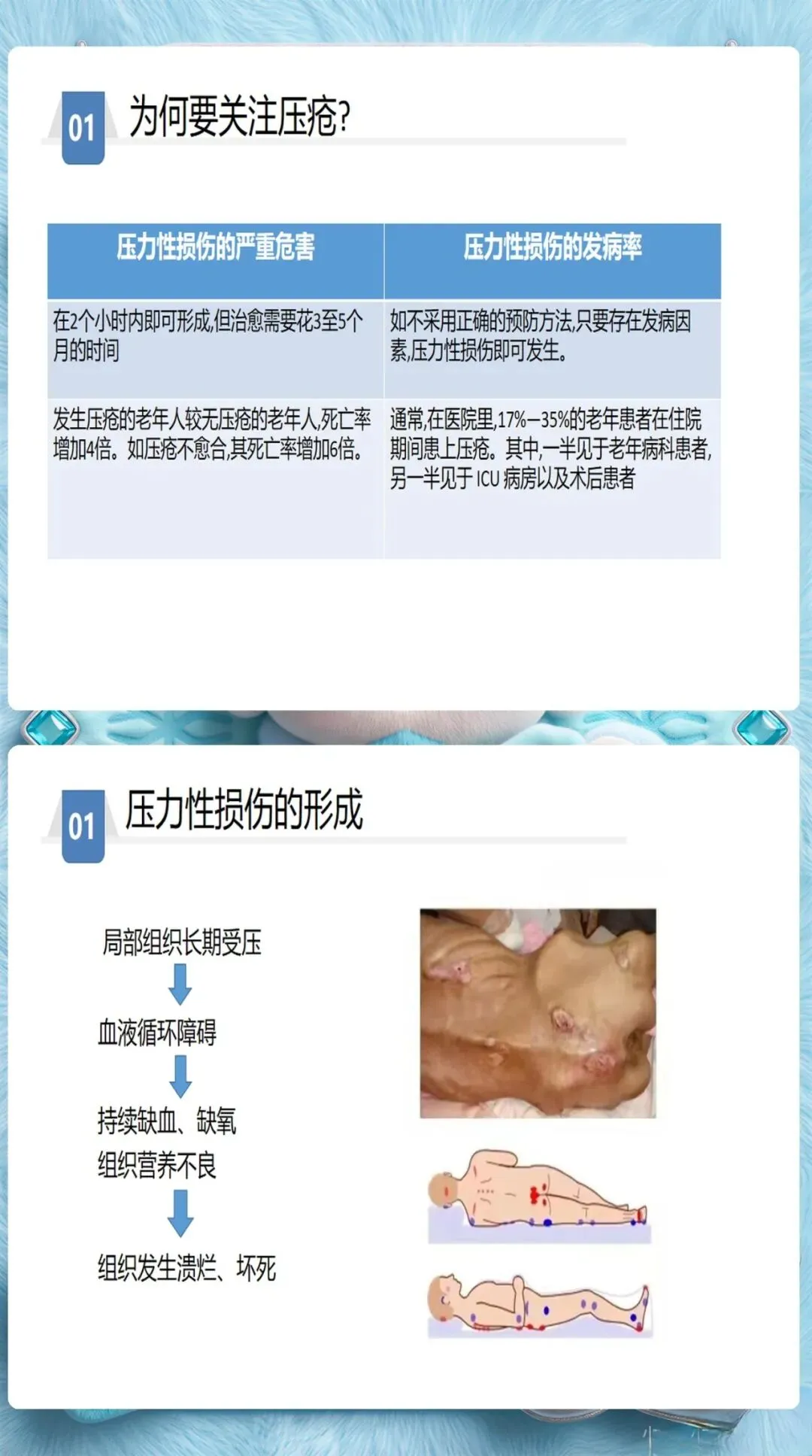
深部组织损伤(DTI)和医疗器械相关压力损伤(MDRPI)是容易被忽视的类型。DTI早期表现为紫色或栗色斑块,需要高度警惕,及时减压并密切监测。MDRPI则常见于氧气管、气管插管固定处,这类损伤往往被误认为是器械摩擦导致的擦伤,但本质上仍然是压力性损伤,需要按照规范处理。、

二、风险评估工具要动态应用,而不是一次记录
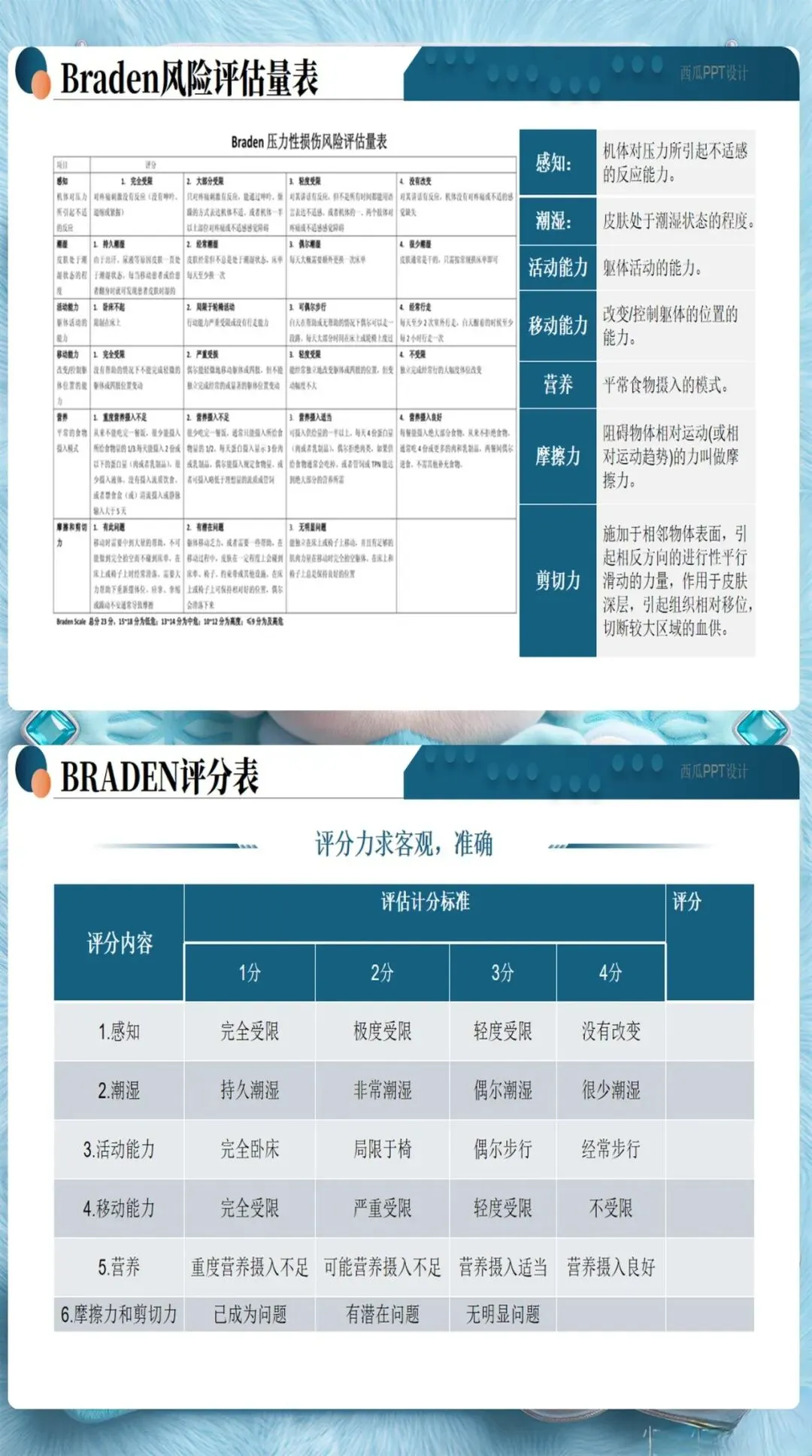
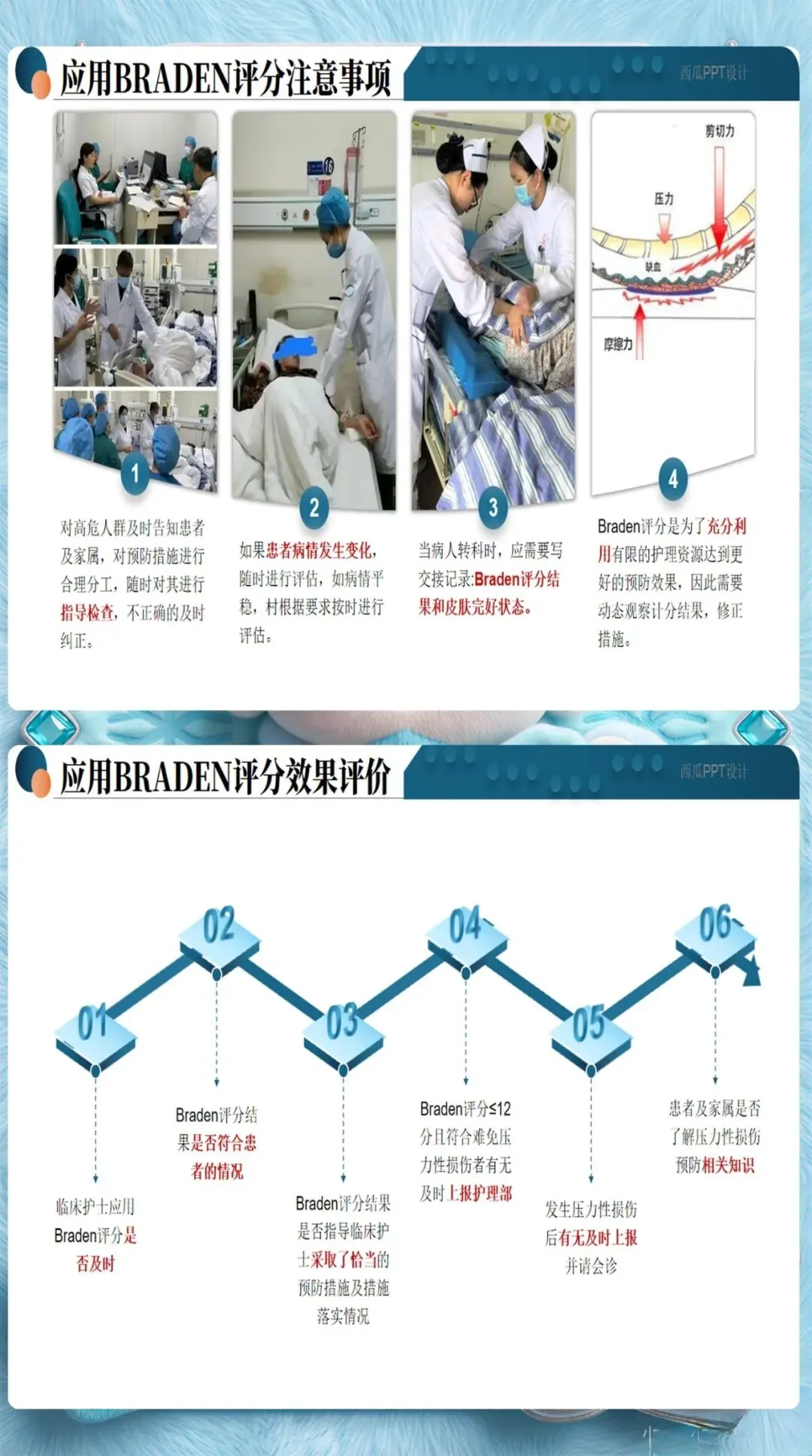
Braden量表是临床最常用的评估工具,但很多护士存在一个误区——入院评估一次就完事了。实际上,风险评估应该动态进行:
- 高危患者:
每班评估 - 中危患者:
每天评估 - 低危患者:
每周评估 - 病情变化时:
立即重新评估
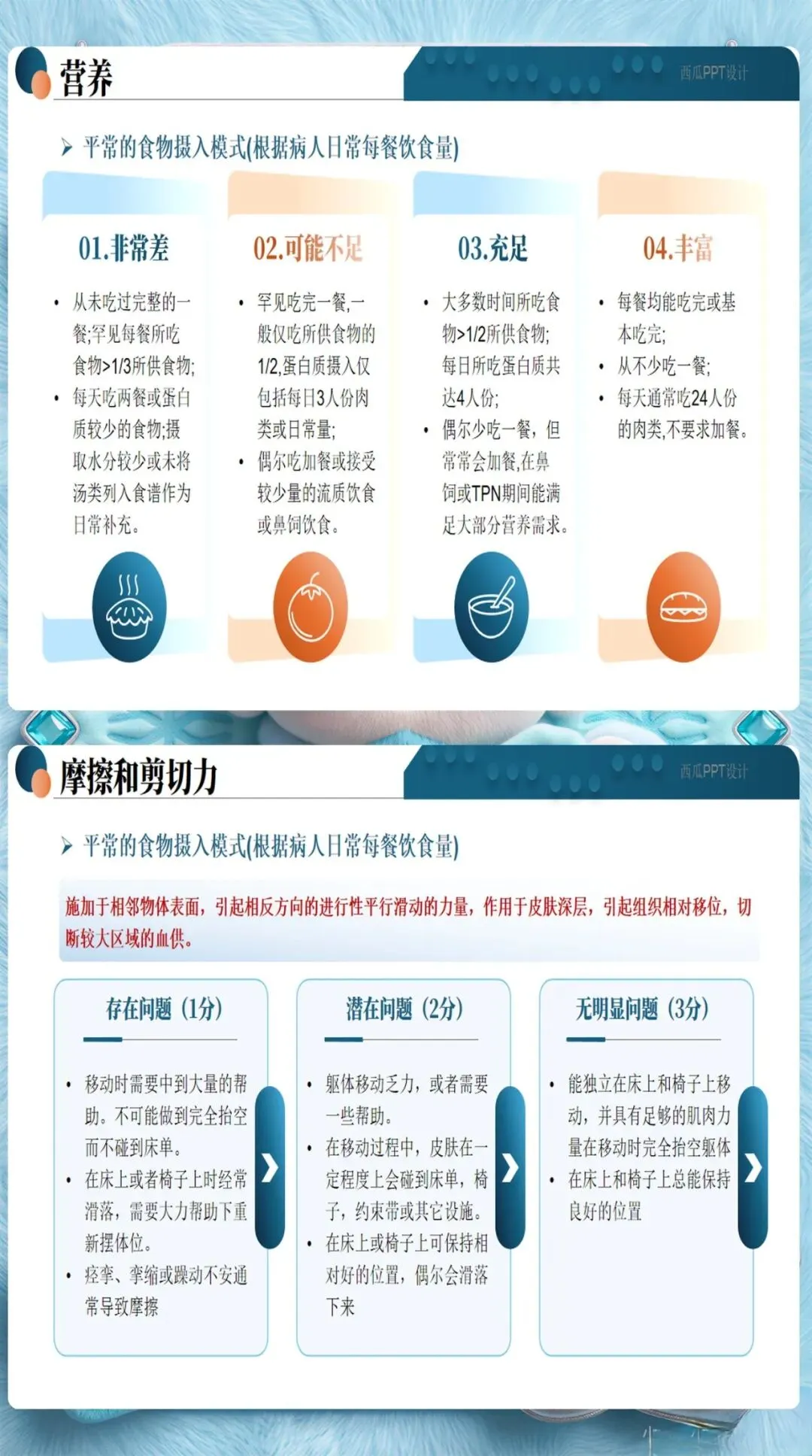
除了Braden量表的6个维度(感知能力、潮湿程度、活动能力、移动能力、营养摄入、摩擦力和剪切力),护士还需要关注这些容易被忽视的风险因素:糖尿病、低蛋白血症、使用镇静剂、年龄超过70岁、大手术后48小时内。
特别提醒,ICU患者的风险评估需要更细化。研究发现,使用机械通气、接受肾脏替代治疗、使用血管活性药物的患者,即使Braden评分不是最高危,也容易发生压力性损伤,需要加强预防措施。